Covid-19 – Patente kein Hindernis?
Globaler Zugang zu Impfungen und geistige Eigentumsrechte
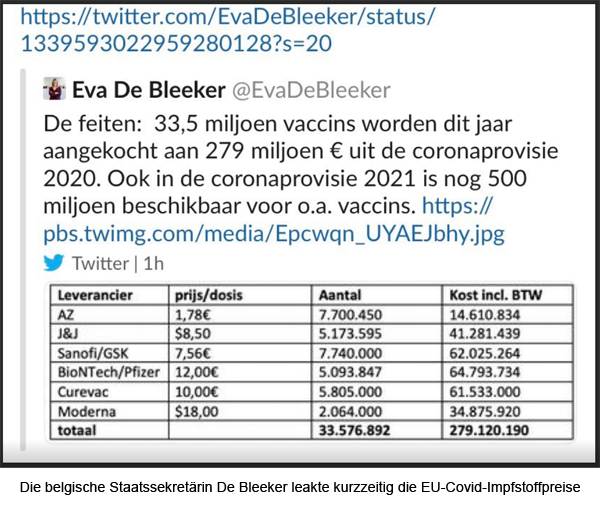 Covid-19-Impfstoffe sind derzeit ein knappes Gut. Die Patentinhaber entscheiden alleine, wo und wieviel Impfstoffe hergestellt werden und wer sie bekommt. Eine Ausweitung der Produktion durch Generikahersteller wäre naheliegend. Doch die Industrie lehnt das in der Welthandelsorganisation diskutierte Aussetzen von geistigen Eigentumsrechten ebenso ab wie freiwillige Lizenzen und Technologietransfer durch den WHO-Patentpool C-TAP.[1] Patente seien nicht das Problem, behauptet Big Pharma.
Covid-19-Impfstoffe sind derzeit ein knappes Gut. Die Patentinhaber entscheiden alleine, wo und wieviel Impfstoffe hergestellt werden und wer sie bekommt. Eine Ausweitung der Produktion durch Generikahersteller wäre naheliegend. Doch die Industrie lehnt das in der Welthandelsorganisation diskutierte Aussetzen von geistigen Eigentumsrechten ebenso ab wie freiwillige Lizenzen und Technologietransfer durch den WHO-Patentpool C-TAP.[1] Patente seien nicht das Problem, behauptet Big Pharma.
Es ist keine Frage, dass es bei Covid-19 global ungerecht zugeht. Auf zehn Länder entfallen 75% der bislang verimpften Dosen, während in 130 Ländern bis Ende Februar noch niemand geimpft wurde. Nicht nur eine gerechtere Verteilung, vor allem auch mehr Impfdosen wären notwendig.
Wie das am besten erreicht werden kann, ist derzeit ein heiß diskutiertes Thema. Bei einer Anhörung im Gesundheitsausschuss des Deutschen Bundestages prallten am 24.2.2021 die Meinungen aufeinander.[2] Dr. Siegfried Throm, der als Vertreter der großen Pharmafirmen für den Verband forschender Arzneimittelunternehmen (VfA) sprach, versuchte in Verdrehung der Tatsachen das Problem kleinzureden: „Wo ist der Bedarf? Es dauert ein bisschen. Aber das gilt nicht nur für die Länder in Europa oder auch in anderen Teilen, sondern das gilt natürlich weltweit.“
VertreterInnen der Pharma-Kampagne, Ärzte ohne Grenzen und Medico International, die bei der Anhörung ebenfalls zugegen waren, betonten dagegen, dass es versäumt wurde, rechtzeitig Voraussetzungen für die globale Massenproduktion von Impfstoffen und Medikamenten zu schaffen. Es sei jetzt dringend notwendig, Patente freizugeben und Technologietransfer zu leisten, um weiteren Herstellern die Produktion von Impfstoffen zu ermöglichen.
Wer bleibt außen vor?
Zugang zu Covid-19-Produkten nicht gesichert
Gegenwärtig gibt es weder eine Impfung noch eine spezifische Behandlung für Covid-19. Einige bereits existierende Medikamente werden auf ihre Wirksamkeit gegen das Virus getestet, vor allem in die Impfstoffforschung fließt jetzt viel öffentliches Geld. Doch wie gut werden die Ergebnisse der Forschung verfügbar sein? Derzeit werden von der UN, der WHO und vielen Staatschefs große Versprechen gemacht, dass alle Zugang zu Impfungen bekommen, wenn sie zugelassen sind. Doch das ist keineswegs sicher.
Auf der Weltgesundheitsversammlung (WHA) wurde am 19. Mai 2020 eine Resolution zur Bekämpfung von Covid-19 verabschiedet. Die Europäische Union hatte den ersten Entwurf eingebracht und letztendlich unterstützten über 100 Staaten den Text, der einstimmig verabschiedet wurde.[1] Eine künftige Impfung wird explizit als „Globales öffentliches Gut“ bezeichnet. Die Resolution räumt dem „schnellen universellen Zugang zu notwendigen Medikamenten und Technologien und ihren Vorprodukten hohe Priorität“ ein.
Dabei wird ausdrücklich auf die Flexibilitäten des TRIPS-Abkommens der WTO Bezug genommen. Diese Schutzklauseln erlauben die Vergabe von Zwangslizenzen für Arzneimittel und Impfstoffe, wenn die öffentliche Gesundheit bedroht ist. Lediglich die USA distanzierten sich von dieser Formulierung.[2]
Auch die Nutzung eines Patentpools wird von Vielen befürwortet. Eine solche Plattform, die Patente bündelt und die Lizenzvergabe erleichtert, wurde von der WHO am 29. Mai 2020 als COVID-19 Technology Access Pool aus der Taufe gehoben. Das kurz C-TAP genannte Modell hat ein deutlich breiteres Mandat (siehe unten) als der existierende Medicines Patent Pool (MPP), der ursprünglich für HIV-Medikamente gegründet wurde. 38 Länder unterstützen C-TAP, darunter fünf EU-Staaten – Deutschland gehört nicht dazu.[3]
Fehlendes Interesse
Bis zum Covid-19 Ausbruch gab es kaum kommerzielle Forschungsprojekte zu Corona, obwohl mit SARS (2002) und MERS (2012) schon zwei Corona-Virenstämme zirkulierten, die schwere Verläufe auslösten.[4] Investitionen kamen fast ausschließlich von öffentlicher Seite. So steckten z.B. die US-National Institutes of Health seit 2003 fast 700 Millionen US$ in die Corona-Forschung, davon flossen rund 100 Mio. direkt an Firmen. Auch die Coalition for Epidemic Preparedness Innovations (CEPI) investierte erhebliche Summen.
Die Industrie zeigte vor dem aktuellen Ausbruch wenig Interesse an der Entwicklung von Corona-Impfstoffen. 2017 beantragte die EU-Kommission bei der Innovative Medicines Initiative (IMI) ein Projekt zur schnelleren Entwicklung von Impfstoffen gegen Erreger wie Coronaviren. Die Industrie lehnte das 2018 ab, obwohl das Geld für IMI aus dem EU-Haushalt kommt – die Industrie bringt „Sachleistungen“ ein.[5] Das Public Private Partnership IMI wurde wegen seines geringen öffentlichen Nutzens öfters kritisiert.[6] [7] [8] Selbst der europäische Pharmaverband EFPIA räumte ein, IMI habe der Industrie „erhebliche Kosteneinsparungen ermöglicht, da IMI Projekte macht, die einzelne Firmen ansonsten selbst durchgeführt hätten.“[7] Dieser Kommentar auf der EFPIA-Website wurde später gelöscht.
Goldgräberstimmung
Seit hohe staatliche Zuschüsse und ein großer Markt winken, herrscht Goldgräberstimmung bei den Pharmaunternehmen: Die WHO zählte am 5. Mai 2020 Versuche mit acht Impfstoffen an Menschen und weitere 100 Projekte in der vorklinischen Phase.[9] Neben den USA dürfte CEPI der wichtigste Geldgeber für die Covid-19 Impfstoffforschung werden.[10] Dabei sind auch zahlreiche öffentliche Institute (weiterhin) in der Forschung aktiv. Eine vom deutschen Pharmaverband Vfa veröffentlichte Übersicht macht deutlich, dass bei der Mehrzahl der fortgeschrittenen Impfstoffentwicklungen[11] Universitäten, staatliche Institute und/oder öffentliche Gelder mit im Spiel sind.[12]
Am 4.5.2020 lud die EU-Kommission im Rahmen der Accelerator Initiative (ACT) zu einer internationalen “Coronavirus Global Response” Geldsammelkonferenz, bei der 7,4 Mrd. € für Impfstoffe, Medikamente und Tests zugesagt wurden.[13] Inzwischen wurden noch weitere Summen angekündigt. Dabei ist nicht gesichert, dass die mit dem Geld entwickelten Produkte später weltweit zur Verfügung stehen werden.[14] Zwar gab es vor und auf der Geberkonferenz vollmundige Versprechen, dass ärmere Länder gleichberechtigten Zugang bekommen sollen. Aber die EU-Kommission betonte, dass von den Herstellern nicht erwartet würde, ihre Patentrechte aufzugeben. Es werde auf „Anreize“ gesetzt.[15]
Staatsgeld für private Fabriken?
Die internationale Pharmaindustrie hat derweil bereits zusätzliche Forderungen gestellt: Der Staat solle nicht nur in die Forschung investieren, sondern den Firmen auch die benötigten Impfstofffabriken bezahlen.[16] Sanofi-Chef Hudson drohte kürzlich, der Impfstoff seiner Firma werde nach Zulassung nur in den USA erhältlich sein, die dortigen Behörden hätten schon Gelder zugesagt. Sollte Europa ebenfalls Interesse an dem Produkt haben, müsse es die Massenproduktion des Impfstoffs finanziell unterstützen.[17] Das wirft die Frage auf, ob unter solchen Bedingungen eine staatliche Produktion nicht rentabler wäre.

Wer hat das Sagen?
Der Mangel an Governance ist (nicht nur) bei Corona ein Kernproblem. Eigentlich sollte die Weltgesundheitsorganisation (WHO) die Fäden in der Hand halten. Doch in etlichen Arbeitsbereichen erschweren unklare Strukturen und zersplitterte Zuständigkeiten eine gute Führung und Steuerung bei der Pandemie-Bekämpfung.
Beim Einsammeln der Gelder und der Verteilung der Covid-19-Mittel spielt die “Accelerator Initiative”, kurz ACT, eine zentrale Rolle.[18] Die WHO ist beteiligt, aber es gibt mindestens neun weitere Akteure wie Stiftungen, Global Fund und mehrere Industrieverbände.[19] Auch einige PolitikerInnen sind mit im Boot: WHO-Generaldirektor Dr. Tedros Adhanom Ghebreyesus dankte bei der Vorstellung der ACT am 24. Mai 2020 besonders dem französischen Präsidenten Emmanuel Macron, EU-Präsidentin Ursula von der Leyen und Bill und Melinda Gates für ihr „Leadership“. Als Sonderbeauftragte für ACT nannte er den Ex-Pharmamanager Andrew Witty (GSK) und Dr Ngozi Okonjo-Iweala, längjährige Mitarbeiterin der Weltbank und ehemalige Finanzministerin von Nigeria.[20] Von der Leyen betonte „Wir müssen eine Impfung entwickeln, wir müssen sie produzieren und sie in jede Ecke der Welt liefern und zu bezahlbaren Preisen zugänglich machen. Dieser Impfstoff wird unser universelles Gemeinschaftsgut […].“ Doch genau das ist nirgendwo rechtlich verbrieft.
Es ist also ein ziemlich gemischter Haufen, der dabei mitreden wird, wie die Gelder eingesetzt werden. Die EU betonte nach der Geberkonferenz vom 4. Mai, dass es bei den gegenwärtigen Strukturen bleiben wird. Die jeweiligen Geldgeber, also Staaten und Stiftungen, schütten ihre Mittel direkt an die Empfänger aus. Die EU führt lediglich Buch, ob die Zahlungen tatsächlich stattfinden.[21] Das bedeutet aber nicht nur, dass es keine wirkliche Kontrolle über die Verfügbarkeit der Produkte gibt, auch die Forschungs-Prioritäten setzt der jeweilige Geldgeber.
Poor track record
Ein anderer wichtiger Akteur bei der Verteilung der (zusätzlichen) Forschungsmittel zu Covid-19 ist CEPI. Diese öffentlich-private Forschungsinitiative wird schon seit längerem wegen ihrer unklaren Zugangspolitik kritisiert.
Trotz mehrfacher Interventionen von NGOs[22] will CEPI in den Kooperationsvereinbarungen mit privaten Firmen keine rechtsverbindlichen Regeln formulieren, um den Zugang sicherzustellen. Dabei zeigt eine interne Revision, die CEPI, als Reaktion auf die Kritik an der Zugangspolitik durchführte, dass das dringend notwendig wäre. Der Vertrag mit der Firma Moderna zu Covid-19-Impfstoffen enthielt z.B. „keinerlei [Zugangs-]Vereinbarungen“. Die Revision bemängelt, dass die Klauseln zum Patentschutz unzureichend seien und dass „klare Regeln in die Verträge geschrieben werden müssen, damit die geistigen Eigentumsrechte an einen gerechten Zugang gekoppelt werden.“[23] Aus diesen Erkenntnissen hat CEPI jedoch offensichtlich keine Konsequenzen gezogen.
GAVIs großzügige Geschenke
Die Verantwortung für die Beschaffung und Verteilung von Covid-19-Impfstoffen soll schließlich bei der Impfallianz GAVI liegen, einem weiteren Public-private-Partnership. Neben der allgemeinen Kritik an der Prioritätensetzung und den Entscheidungsstrukturen von GAVI[24] sind auch sogenannte „advance marketing commitments“ (AMC) bedenklich, die zur Geschäftspolitik der Impfallianz zählen.[25] Ein AMC ist das Versprechen, große Mengen eines noch nicht verfügbaren Produkts zu einem festgelegten Preis abzunehmen. Das soll einen Anreiz für die Erforschung und Entwicklung fehlender Medikamente und Impfstoffe bieten.
Das erste AMC erwies sich allerdings als Subventionsprogramm für die Pharmaindustrie. Denn die Gelder flossen für einen bereits auf dem Markt befindlichen Pneumokokken-Impfstoff, für den GAVI einen Preis zahlte, der die Produktionskosten deutlich überstieg.[15] [26] Am Rande sei erwähnt, dass GAVI einen Teil seiner Maßnahmen mit dem Verkauf von Bonds der „International Finance Facility for Immunisation“ vorfinanziert und damit letztlich staatliche Mittel an private Kapitalanleger fließen.
Für Corona hat GAVI das COVAX-AMC angekündigt. Dabei behält die Industrie die Patentrechte für ihre Impfstoffe und kann diese außerhalb der Kontingente, die GAVI abnimmt, beliebig teuer verkaufen. Es lässt sich aber weder beurteilen, ob der vereinbarte Einkaufspreis fair ist, noch ist gesichert, dass GAVI die Ärmsten in Ländern mit niedrigem und mittlerem Einkommen tatsächlich angemessen versorgen kann.[27]
Europe first
Obwohl Kanzlerin Merkel im Vorfeld und bei der Weltgesundheitsversammlung ausdrücklich erklärt hatte, dass Covid-19-Impfstoffe ein globales öffentliches Gut seien, das allen weltweit zugänglich sein müsse, zeigen die konkreten politischen Handlungen in eine andere Richtung.[28] [29] Deutschland und andere große EU-Mitgliedsstaaten haben bislang dem WHO Patentpool C-TAP keine Unterstützung zugesagt.
Statt auf global gerechten Zugang setzen viele europäische Staaten offensichtlich auf eigene Interessen und auf Schonung der Pharmaindustrie. Dafür sprechen auch die von Deutschland gemeinsam mit Italien, den Niederlanden und Frankreich direkt mit dem Impfstoffhersteller AstraZeneca geführten Verhandlungen um ein Kontingent von 300 Mio. Impfstoffdosen für Europa. „Viele Länder der Welt haben sich schon Impfstoffe gesichert, Europa noch nicht. […] Durch das zügige koordinierte Agieren einer Gruppe von Mitgliedsstaaten entsteht in dieser Krise Mehrwert für alle EU-Bürger“, rechtfertigte Bundesgesundheitsminister Jens Spahn das Vorgehen.[30]
Winnie Byanyima, Chefin von UNAIDS, und eine entschiedene Befürworterin des weltweit gerechten Zugangs zu Arzneimitteln, hatte für diese Taktik bittere Worte. Erst hieß es “America first”, jetzt heißt es “Europe first” „und für Afrika fallen ein paar Krümel ab.“[31]
Angesichts der Kritik der Bundesregierung an der Absicht des US-Präsidenten Donald Trump, den deutschen Impfstoffhersteller Curevac zu kaufen, ist es schwer verständlich dass sich Deutschland jetzt mit 300 Millionen € selbst an der Firma beteiligt. Wirtschaftsminister Altmaier betont dabei, auf Geschäftsentscheidungen wolle der Staat keinen Einfluss nehmen. Der weltweite Zugang zu einem Impfstoff spielt ganz offensichtlich keine entscheidende Rolle.[32]
Da tröstet es auch wenig, dass die deutsche Regierung im Juni bei der Geberkonferenz von GAVI 100 Millionen Euro zusätzlich versprochen hat, die explizit für die Corona-Bekämpfung in armen Ländern vorgesehen sind (bzw. für den Einkauf von Impfstoffen zu überhöhten Preisen, s.o.).
Deutschland muss WHO Pool stützen
Selektive Verhandlungen mit einzelnen Herstellern, Abnahmegarantien zu überhöhten Preisen oder freiwillige Selbstverpflichtungen der Industrie werden keine global gerechte Versorgung mit Arzneimitteln und Impfstoffen sicherstellen. Dafür ist ein Patent-Pool das sinnvollere Instrument. Denn um die maximal möglichen Mengen eines Medikaments herstellen und alle Regionen der Welt kontinuierlich beliefern zu können, bedarf es der Nutzung möglichst vieler Produktionsstätten (und der Schaffung neuer Kapazitäten). Das ist aber nur möglich, wenn Patentrechte gebündelt und Lizenzen zu fairen Konditionen an viele verschiedene Hersteller vergeben werden. Genau das kann aber nur der WHO Patentpool sicherstellen.
Mit ihrer Ablehnung des Patentpools blockiert die deutsche Regierung wichtige Weichenstellungen für eine global gerechte Versorgung. Denn als potenter Geldgeber für GAVI und CEPI könnte Deutschland dafür sorgen, dass die Vergabe von Mitteln an kommerzielle Hersteller mit klaren Auflagen für faire Preise verknüpft werden und die geistigen Eigentumsrechte an den WHO Pool übertragen werden. Auf dem Papier unterstützt die Bundesregierung die Führungsrolle der WHO – jetzt muss sie auch liefern.
Last but not least
Schließlich sollte nicht vergessen werden, dass Covid-19 nur eines von vielen gravierenden globalen Gesundheitsproblemen ist. Deshalb sollten die gegenwärtigen Strukturen kritisch überprüft werden. CEPI, GAVI und viele andere krankheitsbezogene Programme (Aids, Malaria, TB usw.) führen zu vertikalen Interventionen, die viele Ressourcen fressen. Sie sind stets auf einzelne Erkrankungen ausgerichtet und bergen die Gefahr, dass eine umfassende Gesundheitsversorgung der Bevölkerung auf der Strecke bleibt.
Die Direktorin des Stop TB Partnership, Lucica Ditiu, brachte ihre Frustration angesichts der wegen der Corona-Pandemie zusammenbrechenden Testung und Versorgung von TB-Kranken auf den Punkt: „Seit 100 Jahren haben wir einen TB-Impfstoff und vielleicht zwei, drei neue Kandidaten in der Pipeline. […] Wir schauen mit Erstaunen auf eine Krankheit, die 120 Tage alt ist und für die 100 Impfstoff-Kandidaten in der Pipeline sind. Ich meine, diese Welt ist wirklich aus den Fugen.“ [33] [34] (JS)
Dieser Artikel nutzt Vorveröffentlichungen auf unserer Website zum Thema und gibt den Stand vom 23. Juni wieder. Da sich die Situation sehr dynamisch entwickelt, empfehlen wir für aktuelle Entwicklungen einen Blick auf www.bukopharma.de
C-TAP – Der COVID-19 Technology Access Pool der WHO
Der COVID-19 Technology Access Pool (C-TAP) hat sich fünf Ziele gesetzt, die für eine schnelle Produktentwicklung und Versorgung wichtig sind:[34]
- Gensequenzen und Daten öffentlich verfügbar zu machen, um die Forschung zu beschleunigen;
- Transparenz bei den Studienergebnissen herzustellen, damit es Klarheit über die besten Produkte gibt;
- Regierungen und andere Geldgeber sollen ihre Zahlungen an Firmen und ForscherInnen an Bedingungen knüpfen: gerechter Zugang, günstige Preise und eine vollständige Veröffentlichung wissenschaftlicher Daten;
- Produktentwickler sind aufgefordert, ihre Covid-19-Technologien, geistigen Eigentumsrechte und Daten freiwillig in den Patentpool einzubringen, um eine schnelle und kostengünstige Generikaproduktion zu ermöglichen;
- Offene Innovationsmodelle und Technologietransfer zu fördern, um eine lokale Produktion zu ermöglichen und lokale Versorgungsstrukturen zu stärken.
Die Federführung für den Access Pool liegt bei der WHO. Dabei wird auf etablierte Strukturen wie den Medicines Patent Pool zurückgegriffen, der 2010 gegründet wurde und inzwischen eine ganze Reihe von Patenten für etliche lebenswichtige Therapien gegen HIV, TB, Malaria u.a. bündelt. Ebenfalls beteiligt ist TAP, das Technology Access Partnership, eine Kooperation von vier UN-Organisationen, darunter die United Nations Technology Bank, eine UN-Organisation zur Stärkung von Wissenschaft, Technologie und Innovation in den am wenigsten entwickelten Ländern. Bei ihr ist seit dem 12. Mai eine Covid-19-Plattform angesiedelt, die für Technologietransfer und den Aufbau lokaler Produktionskapazitäten sorgen soll.[35]
Bild WHO-Generaldirektor © WHO/Christopher Black
Artikel aus dem Pharma-Brief 5/2020, S.4
[1] WHA 73 Covid-19 response. Draft resulation Albania et al. Stand 18.5.2019, 23.38h https://t.co/PMyJ9cwRk6?amp=1 [Zugriff 19.5.2020]
[2] WHA 73 United States of America Explanation of Position “COVID-19 Response” Resolution. https://apps.who.int/gb/statements/WHA73/PDF/United_States_of_America2.pdf [Zugriff 19.5.2020]
[3] Argentinien, Bangladesch, Barbados, Belgien, Belize, Bhutan, Brazil, Chile, Costa Rica, Dominikanische Republik, Ecuador, Egypt, El Salvador, Honduras, Indonesien, Libanon, Luxemburg, Malaysia, Maldiven, Mexico, Mongolei, Mosambik, Norwegen, Oman, Pakistan, Palau, Panama, Paraguay, Peru, Portugal, Sant Vincent und die Grenadinen, Südafrika, Sri Lanka, Sudan, Niederlande, Osttimor, Uruguay, Zimbabwe
[4] Public Citizen (2020) Blind spot. www.citizen.org/article/blind-spot [Zugriff 20.4.2020]
[5] Boffey M (2020) Exclusive: big pharma rejected EU plan to fast-track vaccines in 2017 Guardian 25 May www.theguardian.com/world/2020/may/25/exclusive-big-pharma-rejected-eu-plan-to-fast-track-vaccines-in-2017 [Zugriff 21.6.2020]
[6] Pharma-Brief (2012) Propaganda für Patienten öffentlich bezuschusst. Nr. 5, S. 3
[7] Pharma-Brief (2014) Neue Sterne am Horizont. Nr. 5, S. 2
[8] CEO (2020) In the name of innovation. S. 8 https://corporateeurope.org/en/in-the-name-of-innovation [Zugriff 21.6.2020]
[9] WHO (2020) Draft landscape of COVID 19 candidate vaccines. 5 May www.who.int/who-documents-detail/draft-landscape-of-covid-19-candidate-vaccines [Zugriff 7.5.2020]
[10] CEPI wird von Staaten und privaten Stiftungen finanziert. www.cepi.net
[11] Projekte, bei denen Studien an Menschen unmittelbar bevorstehen oder bereits begonnen wurden.
[12] Vfa (2020) Impfstoffe zum Schutz vor Covid-19, der neuen Coronavirus-Infektion. Stand 23. Juni www.vfa.de/de/arzneimittel-forschung/woran-wir-forschen/impfstoffe-zum-schutz-vor-coronavirus-2019-ncov [Zugriff 23.6.2020]
[13] 4 Mrd. sollen in die Impfstoffe gesteckt werden, 2 Mrd. in die Entwicklung von Medikamenten und 1,5 Mrd. in Tests
[14] ‘t Hoen E (2020) The € 7.4 billion for Covid-19 product and vaccine development needs a few strings attached. Medicines law & policy, 5 May https://medicineslawandpolicy.org/2020/05/the-e-7-4-billion-for-covid-19-product-and-vaccine-development-needs-a-few-strings-attached
[15] Wintour P (2020) World leaders pledge €7.4bn to research Covid-19 vaccine. Guardian 4 May www.theguardian.com/world/2020/may/04/world-leaders-pledge-74bn-euros-to-research-covid-19-vaccine [Zugriff 8.5.2020]
[16] Jack A (2020) Big Pharma calls for ‘billions’ in upfront coronavirus funding. Financial Times 21 April www.ft.com/content/000a129e-780e-11ea-bd25-7fd923850377 [Zugriff 8.5.2020]
[17] Spiegel (2020) „Gut vorstellbar, dass Amerikaner zuerst geimpft werden“ 25. April www.spiegel.de/wissenschaft/medizin/corona-impfstoff-pharmakonzern-warnt-us-buerger-koennten-zuerst-geimpft-werden-a-a45b9528-d637-4608-8d30-666e08856090
[18] Access to COVID-19 Tools (ACT) Accelerator
[19] Ein Papier der WHO nennt folgende Akteure: Bill&Melinda Gates, Foundation, Developing Countries, Global Fund, Welcome Trust, CEPI, GAVI, Unitaid, WHO und drei Pharmaverbände (dcvmn, IGBA, IFPMA) www.who.int/who-documents-detail/access-to-covid-19-tools-(act)-accelerator [Zugriff 11.5.2020]
[20] WHO (2020) COVID-1) ACT Accelerator launch 24 April 2020. Transcript www.who.int/docs/default-source/coronaviruse/transcripts/transcript-who-actlaunch-24apr2020.pdf [Zugriff 11.5.2020]
[21] EU (2020) Corona virus global response. Hintergrund https://global-response.europa.eu/about_de [Zugriff 9.5.2020]
[22] Pharma-Brief (2019) Musterknabe auf Abwegen. Nr. 2, S. 1
[23] CEPI (2020) Equitable Access Committee (EAC) meeting – 13 February 2020 https://cepi.net/wp-content/uploads/2020/04/Minutes-13-02-2020-EAC-Meeting.pdf [Zugriff 21.6.2020]
[24] Pharma-Brief (2015) GAVI: Mehr Geld allein reicht nicht. Nr. 1, S. 1
[25] GAVI (2020) GAVI’s proposal for an advance market commitment for Covid-19 vaccines. 1 May www.gavi.org/sites/default/files/covid/Gavi-proposal-AMC-COVID-19-vaccines.pdf [Zugriff 8.5.2020]
[26] Pharma-Brief (2010) Multis mit Hilfegeldern füttern. Nr. 2, S. 1
[27] MSF et al. (2020) Open letter to the GAVI Board 23 June
[28] www.bundeskanzlerin.de/bkin-de/aktuelles/pressestatement-von-bundeskanzlerin-merkel-im-rahmen-der-who-spenden-videokonferenz-1746960 [Zugriff 3.6.2020]
[29] www.bundeskanzlerin.de/bkin-de/aktuelles/videobotschaft-von-bundeskanzlerin-angela-merkel-anlaesslich-der-world-health-assembly-2020-am-18-mai-2020-1753676 [Zugriff 3.6.2020]
[30] DPA (2020) Vertrag sichert EU 300 Millionen Impfdosen. 13. Juni https://sz.de/dpa.urn-newsml-dpa-com-20090101-200613-99-413122 [Zugriff 21.6.2020]
[31] African-European Parliamentarians Initiative (2020) The People‘s Vaccine: Will a COVID-19 Vaccine be Available to People North and South? Webinar 15 June 2020
[32] DPA (2020) Bund steigt bei Corona-Impfstoff-Entwickler Curevac ein. 15. Juni https://sz.de/dpa.urn-newsml-dpa-com-20090101-200615-99-434512 [Zugriff 21.6.2020]
[33] Ford L (2020) Millions predicted to develop tuberculosis as result of Covid-19 lockdown. Guardian 6 May www.theguardian.com/global-development/2020/may/06/millions-develop-tuberculosis-tb-covid-19-lockdown [Zugriff 8.5.2020]
[34] Im Original: “So I think this world, sorry for my French, is really fucked up”
[35] WHO (2020) International community rallies to support open research and science to fight COVID-19. News release 29 May www.who.int/news-room/detail/29-05-2020-international-community-rallies-to-support-open-research-and-science-to-fight-covid-19
Antibiotika – eine saubere Sache?
Indische Pharmakonzerne gegen Abwasserkontrollen
Indiens Regierung will die Abwässer aus der Antibiotika-Produktion besser regulieren. Dafür hat sie ein bahnbrechendes Gesetz auf den Weg gebracht. Doch mächtige Pharmakonzerne versuchen, bessere Umweltstandards zu verhindern. Das britische Bureau of Investigative Journalism veröffentlichte dazu einen brisanten Bericht, den wir in deutscher Übersetzung präsentieren.[1]
Die meisten Antibiotika der Welt werden in Fabriken in Indien und China hergestellt. In den letzten zehn Jahren haben zahlreiche Studien gezeigt, dass diese Fabriken Abfälle, die Antibiotikarückstände und arzneimittelresistente Bakterien enthalten, in die Umwelt ableiten.[2]
Diese Umweltverschmutzung, so warnen ExpertInnen, begünstigt die Ausbreitung von so genannten Superbakterien – Mikroorganismen, die gegen Antibiotika resistent sind.
Im Januar dieses Jahres veröffentlichte die indische Regierung einen Gesetzesentwurf, der erstmals Grenzwerte für Antibiotika festlegt, die in Flüsse und die umliegende Umwelt eingeleitet werden. Dieser Gesetzentwurf wurde durch Recherchen des Bureau of Investigative Journalism sowie weiterer Organisationen[3] angestoßen.
Widerstand der Pharmaindustrie
Mit zahlreichen Anträgen an die Regierung hat die Indian Drug Manufacturers Association (IDMA) – die führende Pharmaunternehmen vertritt – jedoch versucht, die vorgeschlagenen Regelungen zu verhindern. Konkret hat sie argumentiert, dass die strengen Grenzwerte für die Verschmutzung stattdessen Zielvorgaben sein sollten. Eine große Anzahl von Fabriken sollte außerdem von den Vorschriften ausgenommen werden.
Die Beratung der Regierung zu dem Gesetzesvorschlag, der Grenzwerte für 121 gängige Antibiotika festlegt, wurde im März abgeschlossen. Das Gesetz soll in den nächsten Monaten in Kraft treten.
Die IDMA hat sowohl beim Ministerium für Umwelt, Wälder und Klimawandel als auch beim Central Pollution Control Board Lobbyarbeit betrieben. Das offenbaren geleakte Dokumente, die dem Journalistenbüro vorliegen. In einem Brief an das Ministerium behauptete der Verband, dass die Industrie im Zuge der vorgeschlagenen Umweltmaßnahmen „unsägliches Elend durch Rechtsstreitigkeiten und Schikanen sowohl durch AktivistInnen als auch durch die Regulierungsbehörde“ erfahren würde. Weiterhin böte die Coronavirus-Pandemie dem indischen Pharmasektor ein „enormes Potenzial für Geschäftsmöglichkeiten“, „Märkte zu erobern, die bisher von China dominiert wurden“.
Fadenscheinige Argumente
Als Reaktion auf die geleakten Dokumente betonten AktivistInnen, dass die indischen Behörden der Lobbyarbeit der Industrie entschieden entgegentreten müssen. „Es ist ungeheuerlich, dass die Pharmaindustrie versucht, die gegenwärtige Covid-19-Krise zu nutzen, um die Richtlinienentwürfe für Arzneimittelproduktionsstätten zu schwächen“, sagte Nusa Urbancic von Changing Markets, einer in Großbritannien ansässigen Kampagne, die schädliche Unternehmenspraktiken aufdeckt. „Antimikrobielle Resistenz ist eine tickende Zeitbombe und zahlreiche Studien - darunter auch unsere eigenen Untersuchungen - haben gezeigt, dass umweltverschmutzende Pharmafabriken in Indien erhebliche Mengen unbehandelten Abwassers freisetzen, das zur Entstehung tödlicher Superbakterien beiträgt.“
In den geleakten Dokumenten argumentiert die IDMA, dass pharmazeutische Fabriken, die ZLD-Systeme (Zero-Liquid-Discharge) betreiben, von der Gesetzgebung ausgenommen werden sollten. Der Grund dafür sei, dass alle Produktionsabfälle in ZLD-zertifizierten Betrieben behandelt und aufbereitet würden. Andere Fabriken leiten die Abwässer häufig direkt in Flüsse ein.
Ein Bericht von Changing Markets legt jedoch nahe, dass ZLD-Anlagen ihrem Namen nicht immer gerecht werden. Die Untersuchung zeigte „inakzeptable Einleitungen von Produktionsabwässern“ durch zahlreiche Fabriken in Hyderabad, einem Hauptstandort der pharmazeutischen Produktion in Indien. Hier wurden im Jahr 2017 nahezu 40 % der Anlagen mit ZLD-Systemen betrieben.
Der Bericht dokumentiert ausführlich das Vergehen eines Unternehmens, das – angeblich führend in der ZLD-Technik – Abwässer in einen See stromabwärts seiner Fabrik eingeleitet hatte.
Public versus private
Außerdem beschwert sich der Industrie-Verband darüber, dass die in dem Gesetzentwurf vorgeschlagenen zulässigen Antibiotika-Konzentrationen nicht auf den Empfehlungen basierten, die die AMR Industry Alliance formuliert habe. Dabei handelt es sich um eine internationale Koalition des Privatsektors, die zur Bekämpfung von Antibiotika-Resistenzen gegründet wurde. Die Industrie-Allianz hatte 2018 eine Reihe von Zielvorgaben veröffentlicht. In dem Brief wird argumentiert, dass die Rückstandsmengen, die nach dem indischen Gesetz erlaubt wären, „willkürlich“ niedriger seien, „ohne wissenschaftliche Begründung“. Die IDMA deutet an, dass ein Abweichen von den selbst gesetzten Standards der Industrie das Wachstum des indischen Pharmasektors gefährden würde.
Die im Gesetzesentwurf festgelegten Grenzwerte wären viel strenger als die Zielvorgaben der Allianz. Letztere beziehen sich lediglich auf die Antibiotika-Konzentration im Gewässer, in das der Abfall eingeleitet wird, nicht auf die Konzentration im Produktions-Abwasser. Die indische Regierung will aber Grenzwerte für das Abwasser vorgeben, wodurch letztendlich weniger Antibiotika-Rückstände freigesetzt würden. Der Aufforderung zu einer Stellungnahme kam die IDMA nicht nach.
AutorInnen: Andrew Wasley, Alexandra Heal, Madlen Davies.
Übersetzung: Hannah Eger
Artikel aus dem Pharma-Brief 5/2020, S.2
[1] https://www.thebureauinvestigates.com/stories/2020-03-31/indian-drug-companies-try-to-gut-antibiotic-pollution-controls [Zugriff 24.4.2020]
[2] Pharma-Brief (2017) Resistente Keime in Indien. Nr. 5-6, S. 1
[3] Weitere Organisationen, die an der Kampagne beteiligt waren: Changing Markets, Centre for Science and Environment in New Delhi, Stockholm International Water Institute
Aktuelle Herausforderungen in der globalen HIV-Arbeit
Neuer Online-Kurs der Pharma-Kampagne
HIV und Aids stellen weiter massive Herausforderungen für die Weltgemeinschaft dar. Die Angst vor Rückschlägen in den globalen Bemühungen zur Eindämmung der Krankheit ist schon länger vernehmbar und wird durch COVID-19 verschärft. Seit dem 23. Juni ist im Internet ein deutschsprachiges Lern-Instrument zugänglich, das den großen Handlungsbedarf aufzeigt und den Nutzerinnen und Nutzern praktische Handreichungen bietet.
Wenige Themen globaler Gesundheit haben derart viele Menschen und Ressourcen mobilisiert wie der Kampf gegen HIV und Aids. Jedoch sterben weiterhin jährlich etwa 770.000 Menschen an der Infektionskrankheit. Die Weltgesundheitsorganisation (WHO) betont, dass eine der größten Herausforderungen in dem Feld quasi unverändert geblieben ist: HIV betrifft nach wie vor überdurchschnittlich häufig Menschen, die marginalisiert und zugleich von den globalen Bemühungen nur ungenügend erreicht werden. Zu diesen Schlüsselgruppen gehören etwa Menschen in der Sexarbeit und Männer, die Sex mit Männern haben (MSM). Stigma, Diskriminierung und Kriminalisierung behindern oft Prävention und Behandlung.
2019 führte die BUKO Pharma-Kampagne eine Umfrage zum Thema unter deutschen NGOs durch. In den Rückmeldungen zeigte sich z.B., dass Ansätze wie Schadensminderung (Harm Reduction) im Kontext von intravenösem Drogengebrauch wenig angewandt werden und Projekte mit Transgendern oder Menschen in Haft sehr selten sind. Auch fallen einige Regionen aus dem Fokus. Der Handlungsbedarf für Entwicklungszusammenarbeit und humanitäre Hilfe ist also immer noch groß.
Angst vor dem „Rollback“
Bereits vor dem Ausbruch von Covid-19 grassierte die Sorge vor einem „Rollback“ in der HIV-Arbeit. Die ersten Anzeichen eines solchen Rückschritts zeigen sich in schwindender Finanzierung für HIV-Projekte. Dies wurde auch in der NGO-Umfrage beklagt. Aber auch das Erstarken von Nationalismus und Populismus vielerorts wirkt sich negativ aus, etwa durch die gezielte Ausgrenzung bestimmter Bevölkerungsgruppen und erhöhten Druck auf zivilgesellschaftliches Engagement. Zugleich werden Projekte zur sexuellen und reproduktiven Gesundheit torpediert, vor allem auf Druck der USA.
Mit der Verbreitung des neuen Coronavirus ist die Notwendigkeit, HIV-Arbeit wieder zu stärken, nur noch dringlicher geworden. Fragmentierte Lieferketten und vermehrte Stock-Outs bei Medikamenten und Kondomen, überlastete Gesundheitssysteme, verstärkte staatliche Repression und verstärkte Armut sind nur einige Facetten des Shutdowns.
Praktische Hilfe durch E-Learning
Der neue Online-Kurs nimmt vor allem für das Ende von HIV wichtige Schlüsselgruppen und Präventionsarbeit in den Fokus. Er richtet sich an Personen, die im globalen Süden in Gesundheitsprojekten tätig sind oder in Deutschland zuständig für deren Konzeption und Management. Auch die politische Arbeit zu Gesundheitsthemen wird aufgegriffen und die Finanzierenden von entsprechenden Vorhaben angesprochen. Ebenso können Aidshilfen in Deutschland davon profitieren und natürlich alle, die sich für die Probleme der Bekämpfung von HIV interessieren.
Der Kurs umfasst sechs Module mit Unterkapiteln. Jeder Abschnitt wird mit einem Erklärvideo eingeleitet. Neben den medizinischen Grundlagen (Infektionsverlauf, Diagnose & Behandlung) werden vor allem die Formen und Auswirkungen von Stigmatisierung, Diskriminierung und Kriminalisierung verdeutlicht. Ein Schwerpunkt liegt zudem auf den verschiedenen Ebenen und Instrumenten der Präventionsarbeit. Länder- und Projektstudien aus dem globalen Süden bringen den LeserInnen in allen Kapiteln positive und negative Ansätze und Dynamiken näher. Praktische Hilfestellungen für die Zielgruppen runden den Kurs ab. TeilnehmerInnen können ein Zertifikat erhalten, wenn sie sich anmelden und erfolgreich Testfragen beantworten.
Das Tool wurde im Vorfeld der Anfang Juli stattfindenden Fachkonferenzen AIDS 2020 und HIV2020 veröffentlicht. Ursprünglich in San Francisco/Oakland bzw. Mexico City geplant, werden sie in diesem Jahr digital abgehalten. Die Tatsache, dass sich beide Events zeitlich überschneiden, ist symptomatisch für die momentane Situation. So wurde HIV2020 von AktivistInnen als Reaktion auf die diskriminierenden Einreisebestimmungen der USA ins Leben gerufen, die vielen Personen aus der Community eine Teilnahme an AIDS 2020 verwehren. (MK)
Der kostenfreie Zugang erfolgt unter www.bukopharma-online-lernbox.de/aids . HIV ist das vierte Online-Tool der BUKO Pharma-Kampagne.
Bisherige Themen im Bereich E-Learning waren Verhütung (2015), Antibiotikaresistenzen (2016) und Diabetes (2018). Alle Tools unter www.bukopharma-online-lernbox.de
Artikel aus dem Pharma-Brief 5/2020, S.1
Bild © Screenshot Tool
Entwicklungshilfe (einmal mehr) kritisch hinterfragt
Untenstehend findet sich die „Kampala-Erklärung“ zur internationalen Hilfe. Thomas Schwarz von Medicus Mundi International erzählt wie es dazu kam und warum eine kritische Auseinandersetzung mit dem Hilfe-Paradigma auch heute so wichtig ist.
In Zeiten von Covid-19 zeigt sich in aller Deutlichkeit die Notwendigkeit der international Zusammenarbeit. Aber es zeigen sich auch die ungleichen Bedingungen und Chancen und die immanente Ungerechtigkeit einer von Wirtschaftsinteressen und Eigennutz bestimmten „Weltunordnung“. Viele Staaten und Gesellschaften, die sich mit dem Zugang zu Gesundheitsversorgung abmühen, sind weiterhin auf die Gelder und Leistungen aus der Entwicklungshilfe angewiesen, ob sie dies nun wollen oder nicht. „Nothilfe“ bleibt vorderhand eine Realität – und es ist weiterhin nötig diese Realität und ihre Akteure, Strukturen, Paradigmen und Programme kritisch zu beleuchten und zu hinterfragen. Das oft angekündigte „Ende der Entwicklungszusammenarbeit“ ist nicht in Sicht, auch nicht im neoliberalen Sinne des globalen Marktes, der dann schon alles regeln wird.
Sich kritische Fragen zu Legitimation, Relevanz und Wirksamkeit der Entwicklungshilfe zu stellen, gehört wohl zur politischen Sozialisation aller, die sich für Solidarität und Gerechtigkeit einsetzen. Und mit ihrer Kombination von Selbstgefälligkeit und Ahnungslosigkeit haben es viele „Helfer“ und „Helferinnen“ ihren KritikerInnen denn auch einfach gemacht. Was haben die Älteren unter uns doch seinerzeit gelacht beim Lesen von Isolde Schaads Buch „Knowhow am Kilimandscharo“, und wie haben wir genervt von Bob Geldofs „Band Aid“ Konzert im Wembley-Stadion auf die Sportschau gezappt.
Nicht nur haben sich in den Achtzigerjahren die Bücherregale mit kritischen Analysen und Forderungen zur Entwicklungszusammenarbeit gefüllt. Ich erspare Ihnen eine Literaturliste, Google genügt. Auch die Hilfswerke und andere Institutionen der Entwicklungszusammenarbeit haben seither viel hinzugelernt. Zumindest auf Diskursebene kommt die Entwicklungshilfe oder „internationale Zusammenarbeit“ heutzutage viel selbstkritischer, viel bewusster daher. Das ist auch notwendig, denn die Herausforderungen sind noch immer dieselben.
In Deutschland hat etwa medico international das Konzept der „kritischen Nothilfe“ auf den Punkt gebracht und die Kritik der „Wohltätigkeit“ mit einer fundierten Globalisierungskritik und der Forderung nach echter Solidarität verbunden.[1] Die Beiträge von medico sind gerade deshalb so relevant und herausfordernd, weil sie aus einer kritischen Innensicht geschrieben sind. Das ist keine souveräne Abrechnung mit dem „Entwicklungsbusiness“ aufgrund akademischer oder journalistischer Recherche, da geht es um das Ringen um Sinn aus der Perspektive des solidarischen Handelns.
Ein solches Ringen um Sinn findet in vielen „Hilfswerken“ und Institutionen statt, auch im Bereich der Gesundheitszusammenarbeit. So hat sich das Netzwerk Medicus Mundi International (MMI), dem auch medico international und action medeor angehören, in den letzten Jahren in Publikationen und Anlässen vertieft mit Fragen der Relevanz, Legitimation und Wirksamkeit der Gesundheitszusammenarbeit auseinandergesetzt – ein nicht einfacher Prozess der Selbstreflektion, dem sich auch nicht alle Mitglieder des Netzwerks gleichermaßen gestellt haben. Nach Diskussionsanlässen bei den Versammlungen des „People’s Health Movement“ in Kapstadt (2012) und Dhaka (2018) hat das Netzwerk im letzten Jahr einmal mehr den Schritt über die kritische Innensicht und den Austausch im geschützten Bereich hinaus unternommen. Im Herbst 2019 lud MMI gemeinsam mit Organisationen aus Ostafrika zu einem zivilgesellschaftlichen Workshop in Kampala ein. Das Thema lautete: „How to advance cooperation and solidarity for health equity within and beyond aid.“ Eine gemeinsame Planungsgruppe bereitete die Konferenz vor und setzte sich im Vorfeld mit vier politischen Leitfragen und einer Reihe von ausgesuchten Fallstudien auseinander, die dann in einer Serie von Webinaren und im Workshop beleuchtet wurden.
Eine unerwartete Erkenntnis aus dem Workshop bestand darin, dass es auch für die zivilgesellschaftlichen Akteure aus verschiedenen afrikanischen Ländern keineswegs selbstverständlich und einfach ist, sich mit der Entwicklungszusammenarbeit und ihren Akteuren kritisch auseinandersetzen. Viele Organisationen sind selbst ein Teil des Systems geworden. Nationale „Dialogplattformen“ werden von smarten, hochprofessionellen NGOs dominiert, und eine Interessensharmonie zwischen Regierungen, internationalen Programmen und nichtstaatlichen Akteuren erstickt kritische Fragen im Ansatz. Und ja, die Hand die Dich füttert...
Beim Workshop selbst stand die „politische“ oder grundsätzliche Analyse und Debatte aber nicht im Vordergrund. Die Frage, was denn eigentlich das Problem ist, wurde konsequent ergänzt mit der Frage, was getan werden kann und auf einzelne Geschichten und Fälle „heruntergebrochen“. Am Ende des Workshops waren sich die Teilnehmenden einig, dass es tatsächlich einiges zu tun gibt.
So entstand aus dem „Kampala-Workshop“ die „Kampala-Initiative“[2] als Versuch, ein demokratisches zivilgesellschaftlichen Forum von unabhängigen, kritisch denkenden AktivistInnen und Organisationen aus dem globalen Süden und Norden zu schaffen. Ihr Ziel: Im Kontext der Entwicklungszusammenarbeit und darüber hinaus Solidarität und Zusammenarbeit neu zu definieren und einzufordern. Mit der „Kampala-Erklärung“ (siehe nächste Seite) hat sich die Kampala-Initiative einen programmatischen Rahmen gesetzt. Über 80 Organisationen, darunter auch die BUKO Pharma-Kampagne, haben die Erklärung seit ihrer Lancierung im Januar 2020 unterzeichnet.
„Einmal mehr, hatten wir doch schon“, werden wohl einige einwenden. – Ja, einmal mehr. Weil es halt immer noch nötig ist.
Thomas Schwarz ist Geschäftsführer des Netzwerks Medicus Mundi International: www.medicusmundi.org
Artikel aus dem Pharma-Brief 6/2020, S.5
Bild © privat
[1] Beyond Aid Dokumentation: Von Wohltätigkeit zu Solidarität. www.medico.de/von-wohltaetigkeit-zu-solidaritaet-14673/
[2] Wir sind noch auf der Suche nach etwas Startkapital für eine minimale Struktur (Sekretariat, Kommunikation) für die Kampala-Initiative, und deshalb ist ihre Website vorläufig noch zu Gast bei Medicus Mundi International: www.medicusmundi.org/kampalainitiative
Erklärung von Kampala über Zusammenarbeit und Solidarität für gerechte Gesundheit in der internationalen Hilfe und darüber hinaus
Überall auf der Welt wird Gesundheitsgerechtigkeit verwehrt, und gesundheitliche Entwicklungshilfe verstärkt oft die Machtungleichgewichte, die die gesundheitlichen Ungleichheiten verursachen. Die Prioritäten der Geber aus dem Norden diktieren die Hilfsagenda, die von den von ihnen finanzierten NGOs und „Partnern“ aus dem Süden umgesetzt wird. Diese Prioritäten kollidieren oft mit den Bedürfnissen und Anliegen von Gemeinschaften, Regierungen und der Zivilgesellschaft in vielen Ländern der Welt.
Der Raum der Hilfe wird von mächtigen Interessen dominiert, während die Stimmen derer, die am stärksten von gesundheitlicher Ungleichheit betroffen sind, regelmäßig instrumentalisiert werden oder aus der Konversation ausgeschlossen werden. Viele Akteure innerhalb des Sektors – selbst unter den Gemeinschaften und der Zivilgesellschaft – stellen die der Gesundheitshilfe zugrunde liegenden Prämissen und Strukturen nicht in Frage. Ihre eigenen Ideen und Weltanschauungen wurden von und für die Hilfe und der Industrie, die sie unterstützt, geprägt. Die Infragestellung der Entwicklungshilfe stellt die Berufsbilder, den Lebensunterhalt und die Machtposition derjenigen, die in diesem Sektor arbeiten, vor Herausforderungen.
Darüber hinaus ist Gesundheitshilfe zwar in manchen Situationen wichtig, aber allein kann sie nie zu einer Welt führen, in der alle Menschen gesund leben können. Um dies zu erreichen, müssen wir die zugrunde liegenden Ursachen bekämpfen, die für schlechte Gesundheit verantwortlich sind und sie aufrechterhalten. Dazu gehören u.a. unfaire Handelsabkommen, Steuerungerechtigkeit, die Klimakrise, die Schwäche der bestehenden Leitlinien für die Gesundheitshilfe, die unkontrollierte Ausbeutung und Gewinnung von natürlichen Ressourcen, unterfinanzierte Gesundheitssysteme und die politisch-ökonomischen Anreize, die diese krankheitserzeugenden Kräfte stärken. Diese sozialen, kommerziellen, wirtschaftlichen und politischen Determinanten der Gesundheit wurden von der Hilfe toleriert oder ignoriert. Dadurch verstärken sie die gesundheitlichen Ungleichheiten, die durch die Hilfe behoben werden sollen.
Wir glauben, dass kollektives, solidarisches und soziales Handeln als eine globale Gemeinschaft, die sich gemeinsam mit den Gründen unseres Kampfes für Gesundheit befasst, die Hilfe in ein faires Mittel zur Sicherung des Rechts auf Gesundheit verwandeln kann. Dies bedeutet, dass wir aus Mitgefühl im Streben nach Gerechtigkeit handeln und uns umeinander sorgen, zuhören und helfen, um so Verbundenheit und Gerechtigkeit in der ganzen Welt zu fördern.
Mit der Kampala-Initiative verpflichten wir uns, die Gesundheitshilfe durch Dialog, Fürsprache, Aktivismus und Aktionen zu exponieren, zu erforschen, in Frage zu stellen und zu transformieren. Wir verpflichten uns, Zusammenarbeit und Solidarität für die Gesundheit aufzubauen, innerhalb und über die Praxis der Hilfe hinaus, um eine Zukunft zu schaffen, in der das Recht auf Gesundheit und Gesundheit für alle verwirklicht werden und Hilfe nicht länger notwendig ist.
Konkret werden wir:
- eine kritische Analyse der Hilfe vorantreiben und ihren Missbrauch in Frage stellen;
- die Machtdynamik im Herzen der Hilfsstrukturen in Frage stellen;
- die Ursachen von Gesundheitsproblemen zur Kenntnis nehmen und auf sie reagieren, wobei wir niemals so tun werden, als sei Hilfe die Lösung;
- schädliche Narrative der Hilfe und Nächstenliebe in Frage stellen, wo sie existieren;
- die schädlichen Machtdynamiken korrigieren, wo sie in unseren eigenen Organisationen existieren;
- solidarisch als Partner im globalen Süden und Norden zusammenarbeiten, um sicherzustellen, dass die internationale Gesundheitsfinanzierung auf sozialer Gerechtigkeit und nicht auf neokolonialen Ideen und Praktiken beruht.
Kampala/Genf, 27. Januar 2020
Die BUKO Pharma-Kampagne hat die Kampala-Erklärung mit unterzeichnet.
Übersetzung: Jörg Schaaber
Pharma-Brief Spezial
Hier finden Sie eine separate Auflistung des Pharma-Brief Spezial. Dies sind Sonderausgaben, die sich auf unterschiedliche Themenschwerpunkte konzentrieren.
Pharma-Brief Archiv
Pharma-Brief Archiv
Unsere Fachzeitschrift Pharma-Brief erscheint acht Mal pro Jahr und bietet gut recherchierte Beiträge rund um das Thema globale Gesundheit. Sie informiert über Zugangsprobleme bei Medikamenten, Arzneimittelrisiken und Nutzenbewertung, mangelnde Transparenz des Arzneimittelmarktes, vernachlässigte Krankheiten, illegale Pharmageschäfte, internationale Gesundheitspolitik und auch über Projekte der BUKO Pharma-Kampagne. Zweimal jährlich erscheint außerdem eine Doppelausgabe mit dem Pharma-Brief Spezial als Beilage. Die Broschüren beleuchten jeweils ein Schwerpunktthema.
Abonnieren Sie den Pharma-Brief und bleiben Sie auf dem Laufenden!
Sie können hier alle Jahrgänge des Pharma-Briefes ab 1981 online lesen.

