2022-artikel
Zugang zu notwendiger medizinischer Versorgung für alle Geflüchteten sicherstellen
Ein breites Bündnis – an dem auch die BUKO Pharma-Kampagne beteiligt ist – fordert in einem offenen Brief an Arbeitsminister Hubertus Heil: Zugang zu medizinischer Versorgung für alle Geflüchteten – Ungleichbehandlungen beenden, Einschränkungen im Asylbewerberleistungsgesetz abschaffen!
Die menschenrechtswidrige Ungleichbehandlung von Flüchtlingen in Deutschland beenden und einen diskriminierungsfreien Zugang zu medizinischer Versorgung für alle Geflüchteten gewährleisten: Das fordert # gleichbehandeln, ein Zusammenschluss von 57 Organisationen und Verbänden aus den Bereichen Flucht und Gesundheit. Anlass für die öffentliche Stellungnahme ist ein Beschluss des Bundeskanzlers und der RegierungschefInnen der Länder, nach dem aus der Ukraine geflüchtete Menschen ab Juni Anspruch auf Sozialleistungen nach SGB II und XII – und damit auch zu notwendigen Gesundheitsleistungen – bekommen.
Einen solchen Umgang mit Schutzsuchenden fordern zivilgesellschaftliche Gruppen seit Jahren und das Bündnis begrüßt diesen Schritt ausdrücklich. Jedoch gibt es eine weitreichende Ungleichbehandlung geflüchteter Menschen in Deutschland in Bezug auf das Aufenthaltsrecht, den Zugang zu Sozial- und Integrationsleistungen und zum Arbeitsmarkt, insbesondere aber auch in der gesundheitlichen Versorgung. Die Entscheidung zugunsten der Geflüchteten aus der Ukraine beruht auf den richtigen menschenrechtlichen Prinzipien. Diese müssen jedoch für alle Menschen gelten, die in Deutschland Zuflucht suchen, egal woher.
Sowohl aus der Ukraine geflüchtete Staatenlose und Drittstaatsangehörige ohne Daueraufenthaltsrecht in der Ukraine als auch Geflüchtete aus anderen Staaten, wie Syrien, Afghanistan oder dem Jemen, sind weiterhin von notwendiger Gesundheitsversorgung ausgeschlossen. Geflüchtete in Deutschland haben nach §§ 4, 6 des Asylbewerberleistungsgesetzes in den ersten 18 Monaten ihres Aufenthalts aktuell nur Anspruch auf eingeschränkte medizinische Leistungen. Das Asylbewerberleistungsgesetz garantiert nur die Behandlung bei akuten Krankheiten und Schmerzzuständen. Alle weiteren Behandlungen, unter anderem von chronischen oder psychischen Erkrankungen, bedürfen einer oftmals langwierigen Einzelfallentscheidung durch das Sozial- und Gesundheitsamt. Dies führt zu einer massiven gesundheitlichen Unter- und Fehlversorgung.
Die gesetzlichen Ansprüche der Mehrheit der Geflüchteten in Deutschland liegen damit deutlich unter dem Niveau, das im Leistungskatalog der gesetzlichen Krankenversicherung als das „Maß des Notwendigen“ definiert ist. Es gibt keinen Grund anzunehmen, dass der Bedarf Geflüchteter aus anderen Ländern als der Ukraine – oder von Geflüchteten aus der Ukraine, die keinen Aufenthaltstitel nach § 24 bekommen – niedriger ist als das im Leistungskatalog der GKV festgelegte „Maß des Notwendigen“.
In einigen Kommunen ist es Geflüchteten aus der Ukraine möglich, kostenlos den Nahverkehr zu nutzen, während Geflüchtete aus anderen Ländern oft Schwierigkeiten haben, eine Arztpraxis aufzusuchen, weil sie sich die Transportkosten nicht leisten können.
Im April hatte das Bündnis #gleichbehandeln 26.000 Unterschriften gegen die Meldepflicht für Geflüchtete nach §87 (AufenthG) an den Bundestag übergeben.
Deutschland hat sich völkerrechtlich verbindlich verpflichtet, einen diskriminierungsfreien Zugang zu Gesundheitsversorgung sicherzustellen. Unterschiedliche Niveaus im Anspruch auf Gesundheitsversorgung sind daher nicht zu rechtfertigen. Bereits 2018 wurde Deutschland von dem UN-Ausschuss für wirtschaftliche, soziale und kulturelle Rechte in seinen abschließenden Bemerkungen zum Staatenbericht eindringlich aufgefordert, die Einschränkungen im Asylbewerberleistungsgesetz abzuschaffen.
Im Koalitionsvertrag haben die Regierungsparteien angekündigt, das Asylbewerberleistungsgesetz zu überarbeiten. Das Bündnis fordert die Bundesregierung dringend auf, die aktuell bestehenden Ungleichbehandlungen zum Anlass zu nehmen, Einschränkungen im Asylbewerberleistungsgesetz für alle Geflüchteten abzuschaffen. Denn alle Menschen in Deutschland müssen ihr Recht auf diskriminierungsfreien Zugang zu Gesundheitsversorgung wahrnehmen können.
Um den im Koalitionsvertrag genannten unbürokratischen Zugang zu gewährleisten, ist es zudem notwendig, dass Geflüchtete bundesweit eine elektronische Gesundheitskarte erhalten. Zudem müssen Angebote der Gesundheitsversorgung, insbesondere im Bereich der psychischen Gesundheit, bedarfsgerecht ausgebaut und angepasst werden. Hierzu muss auch eine qualifizierte Sprachmittlung im Kontext der medizinischen Behandlung sichergestellt sein.
Artikel aus dem Pharma-Brief 4/2022, S. 7
Bild Gleichbehandeln © Peter Groth
WTO „Patent Waiver“:
Ein Ende mit Schrecken?
Ein Konsens der Welthandelsorganisation (WTO) über die Aussetzung von Patenten in der Covid-19-Bekämpfung soll laut Presseberichten im März näher gerückt sein.[1] Geleakte Dokumente zeigten, dass offenbar ein Entwurf vorangetrieben wurde, der sich stark vom Text der ursprünglichen Waiver-Initiative im Oktober 2020 unterscheidet. AktivistInnen weltweit reagierten auf die Veröffentlichungen mit nachdrücklicher Ablehnung.[2] Kritisiert wurde besonders die Beschränkung auf Covid-Impfstoffe (also zum Beispiel keine Medikamente und Diagnostika) und der enge geographische Fokus. Der Entwurf ignoriert außerdem wichtige Aspekte geistigen Eigentums abseits von Patenten (etwa regulatorische Daten oder Copyright). Die geleakte Version habe „die größte Anziehungskraft für Menschen, die nichts vom WTO TRIPS-Abkommen verstehen und die sich nicht bewusst sind, wie gering der Nutzen und wie massiv die Nachteile sind, sowohl bezüglich der Relevanz für Covid-19, als auch als Präzedenzfall für andere Erkrankungen wie Krebs,“[2] so James Love von Knowledge Ecology International.
Unklar ist momentan, inwiefern das bekannt gewordene Papier überhaupt Konsens ist: Indien und Südafrika − angeblich beteiligt an dem Prozess – äußerten bislang öffentlich keine Unterstützung für das umstrittene Dokument. Um in Kraft treten zu können, muss der Vorschlag in der WTO aber von allen 164 Mitgliedsstaaten abgesegnet werden. Die deutsche Bundesregierung bekräftigte zuletzt wieder ihre Fundamentalopposition gegenüber jedweder Patentfreigabe im Kontext von Covid-19.[3] (MK)
Artikel aus dem Pharma-Brief 3/2022, S. 2
[1] Furlong A (2022) Compromise reached on COVID-19 vaccine intellectual property rights waiver. www.politico.eu/article/compromise-reached-on-covid-19-vaccine-intellectual-property-rights-waiver/ [Zugriff 4.4.2022]
[2] Zarocostas J (2022) Mixed response to COVID-19 intellectual property waiver. www.thelancet.com/action/showPdf?pii=S0140-6736%2822%2900610-9 [Zugriff 4.4.2022]
[3] Reuters (2022) Germany speaks out against COVID-19 vaccine patent waiver, www.reuters.com/world/europe/germany-speaks-out-against-covid-19-vaccine-patent-waiver-2022-03-28/ [Zugriff 4.4.2022]
Wissenschaftsverband AWMF auf Abwegen
Medizinische Dachorganisation der Fachgesellschaften redet Interessenkonflikte klein
Die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) und ihre Mitgliedsorganisationen nehmen wichtige Aufgaben war. Sie erstellen Behandlungsleitlinien und stellen bei Anhörungen zu neuen Arzneimitteln im Gemeinsamen Bundesausschuss die meisten ExpertInnen. Die AWMF hat kürzlich gleich zwei Papiere verfasst, die eine kritische Auseinandersetzung mit kommerziellen Interessen in der Medizin in Frage stellen.
Dabei hatte die AWMF erst 2018 relativ strenge Regeln zum Umgang mit Interessenkonflikten bei der Erstellung von Leitlinien verabschiedet.[1] Doch was für Leitlinien gilt, soll bei Kongressen und Fortbildungen keine wesentliche Rolle spielen.
Im November 2021 veröffentlichte die AWMF das Papier Die Kooperation Medizinischer Wissenschaften und Industrie, in dem völlig undifferenziert von „natürlichen und notwendigen Kooperationsformen“ gesprochen und die Behauptung aufgestellt wird: „Im Vordergrund jeder Kooperation stehen das Wohl des Patienten sowie die Qualitätssicherung und Verbesserung der medizinischen Versorgung.“[2] Die Firmen müssten wegen ihrer speziellen Kenntnisse „Ärzte beim Einsatz ihrer Produkte unterstützen und begleiten.“
Kongresse, Tagungen und Fortbildungsveranstaltungen böten die Möglichkeit eines besonders umfassenden Erkenntnis- und Erfahrungsaustauschs zwischen allen Beteiligten, schreibt die AWMF. „Hier können neue Produkte und Verfahren präsentiert, Erkenntnisse aus der Patientenbehandlung geteilt und neue diagnostische und therapeutische Konzepte diskutiert werden.“ Kein Wort davon, dass vielleicht unterschiedliche Interessen existieren könnten und alle diese Veranstaltungsformate ein Einfallstor für das Pharmamarketing sind. Es klingt geradezu naiv, wenn behauptet wird, man könne „wissenschaftliche Diskurse [mit der Industrie] frei von merkantilen Gesichtspunkten“ halten.
Und weiter: „In vertraglichen Austauschverhältnissen zwischen Wissenschaft und Industrie, wie etwa bei der Bereitstellung von Werbeflächen auf einem Kongress, muss dafür Sorge getragen werden, dass die wechselseitigen Leistungen ‚äquivalent‘, d.h. gleichwertig sind. Nur so kann dem möglichen Vorwurf einer unlauteren Beeinflussung wirksam begegnet werden.“ Werbung ist also erst dann Beeinflussung, wenn die Firmen zu hohe Preise für die Standflächen zahlen müssen? Und was „lautere“ Beeinflussung sein soll, das weiß wahrscheinlich nicht einmal die AWMF selbst.
Wo das eigentliche Problem liegt, steht an anderer Stelle in dem Papier: „Kritiker verkennen dabei, dass Kongresse und ähnliche Veranstaltungen für einen wissenschaftlichen Erfahrungsaustausch und ohne finanzielle Unterstützung Dritter nicht in dem notwendigen Maße umsetzbar wären.“ Wer weiter luxuriöse Kongresse veranstalten will, kommt ohne Pharmasponsoring nicht aus. Die Deutsche Gesellschaft für Allgemeinmedizin (DEGAM) beweist, dass es auch anders geht, sie veranstaltet seit Jahren ihre Tagungen ohne Firmenunterstützung.
Die AWMF steuert genau in die entgegengesetzte Richtung: „Medizinische Wissenschaften und Industrie benötigen zudem eine gemeinsame überregionale und überparteiliche Plattform, um den notwendigen aktuellen Wissenstransfer organisatorisch und strukturell auf Dauer zu gewährleisten. […] Die AWMF strebt daher die Errichtung einer solchen Plattform unter dem Namen ‚Deutsche Medizinische Forschung‘ an.“
Die Industrie will nicht nur einen Fuß in der Tür des Dachverbandes der wissenschaftlichen Fachgesellschaften haben, sondern möchte sich selbst zum institutionell integrierten Gesprächspartner machen. Es handelt sich faktisch um eine feindliche Übernahme. Die Industrie möchte den Medizinbetrieb weiter ungestört beeinflussen können und nicht durch lästige Debatten über Interessenkonflikte gebremst werden.
Der wissenschaftliche Austausch, der angeblich sonst gefährdet sei (warum, das wird nirgends erklärt), ist ein bloßer Vorwand. Denn das Papier beschäftigt sich ausschließlich damit, die Einflussnahme der Industrie auf Kongressen und Fortbildungen zu rechtfertigen.
Dieser Eindruck wird noch verstärkt durch ein zweites Papier, das die AWMF im Februar 2022 nachschob.[3] Es soll „zur Qualitätssicherung wissenschaftlich basierter Fortbildungen und Transparenz möglicher Interessenkonflikte sowie Sicherung einer von Sponsoren unabhängigen Durchführung von Kongressen“ dienen. Nachdem pflichtschuldig die gesetzlichen Rahmenbedingungen zitiert werden, „[es ist] erforderlich, dass Fortbildungsinhalte frei von wirtschaftlichen Interessen sind (SGB-V)“, geht es in die Vollen. Es käme darauf an, dass „entstehende wirtschaftliche Interessenkonflikte der Veranstaltenden und deren Organisationen transparent und deutlich sichtbar dargestellt und dokumentiert werden.“ Mit anderen Worten: Letztlich ist es der AWMF egal, ob die Vortragenden auf der Zuwendungsliste der Pharmaindustrie stehen. Es reicht aus, wenn man darauf hinweist. Dabei ist vielfach nachgewiesen, dass ProfessorInnen und andere AkademikerInnen, die von den Firmen engagiert werden, ihre Zuhörerschaft erfolgreich beeinflussen können. Für solche Personen gibt es im Pharmasprech einen eigenen Ausdruck: Key Opinion Leader. Einflussreiche Ärztinnen und Ärzte werden von den Firmen gezielt gesucht und aufgebaut.
Auch was die inhaltliche Gestaltung des wissenschaftlichen Programmes sowie die Organisation von Industrie-Ausstellungen bei Tagungen angeht, bleibt das zweite Papier schwammig. Interessenkonflikte müssten „transparent dargestellt und möglichst [Hervorhebung durch den Autor] vermieden werden.“, heißt es. Was folgt, klingt dann wie ein von der Industrie bezahlter Werbeblock: „Umfassende Ausstellungen im Rahmen von wissenschaftlichen Kongressen bieten den Teilnehmenden die Möglichkeit, sich direkt über aktuelle Entwicklungen von Medizinprodukten oder Arzneimitteln der forschenden Industrie zu informieren. Sie liefern dadurch wertvolle Ergänzungen zum wissenschaftlichen Vortragsangebot, indem sie Diskussionsmöglichkeiten zwischen Medizinern und Herstellern bieten, die der Exploration von Kooperationen, der Entwicklung von innovativen Produkten oder der Anbahnung von wissenschaftlichen Studien dienen können.“
Dabei verschaffen gerade die Ausstellungsbereiche bei Tagungen, wo gerne auch für das leibliche Wohl gesorgt wird, der Industrie den unkomplizierten Zugang zu ÄrztInnen, die sich eigentlich wissenschaftlich informieren wollen. Vollends unglaubwürdig macht sich die AWMF mit der Tolerierung von Industriesymposien auf ihren Kongressen, wo die Industrie ungefiltert Meinungsmache betreiben kann. Eine von Leitlinienwatch, MEZIS und Transparency International am 2.3.2022 formulierte Kritik zum AWMF-Papier bringt es auf den Punkt: „Den Fachgesellschaften wird die Überlassung der Räumlichkeiten teuer vergütet, mit bis zu 40.000 € für zwei Stunden – bei Selbstkosten für Saal und Technik von maximal 4.000 €. Hier wird das Äquivalenzprinzip eklatant verletzt. Die Fachgesellschaft verkauft nicht den Saal, sondern den Zugang zu den ärztlichen Köpfen, die nirgendwo so konzentriert versammelt sind wie beim Jahreskongress.“ [4]
Auch die „Anbahnung von wissenschaftlichen Studien“ ist keineswegs so harmlos wie das die AWMF darstellt. Leitlinienwatch sagt dazu: „Unproblematisch ist die Kooperation bei klinischen Studien jedoch nicht: Denn nach wie vor entwerfen die Firmen selbst die Studienpläne für ihre Produkte, verantworten die statistische Auswertung und den Publikationsprozess und können dadurch die Ergebnisse und deren Kommunikation beeinflussen. Die beteiligten Ärzt*innen haben dagegen auf das Studiendesign in aller Regel keinen Einfluss. Wie alle Wissenschaftler*innen neigen Studienärzt*innen dazu, sich mit ihrem Projekt zu identifizieren, das in diesem Fall ein kommerzielles Produkt ist. Hier hilft das Trennungsprinzip: Wer an Therapiestudien mitgewirkt hat, sollte nicht später an der Medikamentenbewertung beteiligt sein.“ (JS)
Artikel aus dem Pharma-Brief 3/2022, S. 4
Bild © PeopleImages/iStock
[1] Kopp I et al. (2018) Management von Interessenkonflikten in Leitlinien, in: Interessenkonflikte, Korruption und Compliance im Gesundheitswesen, in: Lieb K et al. (Hrsg.), Berlin, S. 177-185
[2] AWMF (2021) Die Kooperation Medizinischer Wissenschaften und Industrie. November www.awmf.org/fileadmin/user_upload/Stellungnahmen/Resolution_Forderungen/202111_Papier_Industrie-Kooperation.pdf [Zugriff 4.4.2022]
[3] AWMF (2022) Positionspapier der AWMF zur Qualitätssicherung wissenschaftlich basierter Fortbildungen und Transparenz möglicher Interessenkonflikte sowie Sicherung einer von Sponsoren unabhängigen Durchführung von Kongressen. Februar www.awmf.org/fileadmin/user_upload/Stellungnahmen/Resolution_Forderungen/202202_AWMF_Papier_Sponsoring_final.pdf [Zugriff 4.4.2022]
[4] https://mezis.de/stellungnahme-mezis-llw-ti-de-deutsche-medizinische-fachgesellschaften-verharmlosen-interessenkonflikte [Zugriff 4.4.2022]
Wir mussten alles auf Eis legen
Malaria-Kontrolle unter Pandemiebedingungen
Gerade die ersten Monate der Pandemie stellten das Malaria-Kontrollprogramm Ghanas auf eine harte Probe. Etliche Präventionsmaßnahmen mussten auf Eis gelegt werden und kreative Lösungen waren gefragt. Dr. Boakye vom nationalen Malaria-Kontrollprogramm berichtet.
Was waren die größten Herausforderungen der Pandemie in Bezug auf ihre Arbeit, Herr Boakye?
Ich würde sagen, dass Covid generell einen großen Einfluss auf alles hatte, was wir in Bezug auf die Gesundheit der Ghanaer und unser nationales Malaria-Kontrollprogramm tun. Von Anfang an, als der erste Fall auftrat, mussten die meisten von uns alles auf Eis legen, was wir für die Malariakontrolle taten. Die meisten leitenden Beamten des öffentlichen Gesundheitswesens wurden dazu aufgerufen, im Kampf gegen Covid-19 zu helfen. So kam unsere Arbeit im Bereich der Malariabekämpfung für eine gewisse Zeit praktisch zum Stillstand. Einige meiner Kollegen und ich selbst waren Teil des Teams, das die Grundsatzdokumente, die wir im Kampf gegen Covid-19 verwendeten, entwickelte. Und einige meiner Kollegen gehörten auch zu dem Team, das aufgestellt wurde, um alle Kontaktpersonen in der Region Accra zu unterweisen. Wir mussten also täglich in die Bezirke fahren, um nach Fällen und Kontakten zu suchen und dafür zu sorgen, dass die Daten an die zuständige Behörde weitergeleitet werden. Und so waren wir etwa zwei Monate lang damit beschäftigt, Covid-19 Aktivitäten durchzuführen. Aber untergeordnete Behörden arbeiteten weiter an Maßnahmen zur Malariakontrolle. Die meisten von uns in höheren Positionen waren an Covid-19 und der Pandemiebekämpfung beteiligt.
Gab es weitere Faktoren, die die Malaria-Kontrolle beeinträchtigt haben?
Wir haben festgestellt, dass die Menschen Angst hatten, ins Krankenhaus zu gehen. Vor allem, weil sie Angst hatten, dass bei ihnen Covid 19 diagnostiziert werden könnte, wenn sie krank waren. Sie sind also nicht in eine Einrichtung gegangen, sondern in die Apotheke, um sich Medikamente zu besorgen. Die Zahl der Krankenhausbesuche ging zurück – auch bei Malaria. Doch wir wissen, dass die meisten Einweisungen in all unseren Einrichtungen im Land normalerweise durch Malaria bedingt sind. Aber im Jahr 2020 hatten wir den niedrigsten Anteil an Einweisungen, die auf Malaria zurückzuführen waren. Wenn man sich den Fünf-Jahres-Trend anschaut, war 2020 der niedrigste Wert zu verzeichnen. Daraus können wir schließen, dass die meisten Menschen Angst hatten, ins Krankenhaus zu gehen, weil sie befürchteten, mit Covid-19 diagnostiziert zu werden und niemand wollte wegen des Stigmas in diese Kategorie eingeordnet werden.
Covid führte zu Stigmatisierung?
Ja, sie war zu dieser Zeit mit Covid-19 verbunden. Und so haben die Leute sogar ihr Fieber versteckt. Ich meine Symptome, nur um in ihren Häusern sicher zu sein. Und dann behandelten sich selbst gegen alle möglichen Krankheiten.
Ist dadurch die Zahl der Todesfälle bei Malaria gestiegen?
Wir wissen nicht, wie hoch die Gesamtzahl der Todesfälle im ganzen Land wirklich ist, weil die Menschen in ihren Häusern gestorben sind, ohne im System erfasst zu werden. Wir können also nicht mit Sicherheit sagen, ob viele Menschen an Malaria oder an anderen Ursachen als Covid-19 gestorben sind, denn zu dieser Zeit konnte man fast jeden als Covid-Patienten einstufen, sobald er Fieber und Symptome einer Infektionskrankheit hatte.
Konnten Sie Ihre Arbeit zu Malaria inzwischen wieder aufnehmen?
Ich würde sagen, dass wir mit der Zeit, als die Beschränkungen der Bewegungsfreiheit allmählich gelockert wurden, zu unseren Hauptaktivitäten zurückkehrten. Irgendwann in der Mitte des Jahres setzten wir unsere Maßnahmen fort, doch da Covid noch immer existierte, mussten wir unsere Arbeitsweise anpassen.
Mit welchen Schwierigkeiten hatten Sie zu kämpfen?
Wir mussten Desinfektionsmittel kaufen, wir mussten Gesichtsmasken kaufen, wir mussten Geld für den Transport ausgeben, wir mussten viel Geld in die Hand nehmen und im Grunde genommen das Geld für die Ermittlung von Kontaktpersonen aufstocken und einen Teil der uns zur Verfügung stehenden Mittel für den Kampf gegen Covid verwenden. Ich kann Ihnen gar nicht genau sagen, wie viel der uns zur Verfügung stehenden Mittel in Covid geflossen sind. Aber ich weiß, dass es eine ganze Menge war. Ich erinnere mich an einige unserer Interventionen, für die uns am Ende des Jahres das Geld ausging. Und so mussten wir erneut globale Geberorganisationen wie den Global Fund um Unterstützung bitten.
Hat Covid die Malaria-Interventionen verteuert?
Bei den meisten Aktivitäten, die wir durchführen, arbeiten wir mit freiwilligen Helfern aus der Bevölkerung, und wir mussten sie mit genügend Gesichtsmasken, Desinfektionsmitteln für die Hände, Seife und anderen Dingen versorgen, damit sie vor Covid geschützt waren, und außerdem mussten wir wegen der notwendigen sozialen Distanz Anpassungen vornehmen. Wir mussten mehr Autos und Fahrer besorgen und manchmal musste man Busse mieten, um die Beamten und Mitarbeiter unserer Programme sicher befördern zu können. Das alles hat die Kosten für die Durchführung der meisten Maßnahmen erhöht.
Welche Regionen oder Bevölkerungsgruppen waren von den notwendigen Anpassungen im Malaria-Programm besonders stark betroffen?
Wissen Sie, bei Malaria gibt es in der Regel zwei Hauptgruppen, die besonders gefährdet sind, an Malaria zu erkranken und daran zu sterben. Das sind schwangere Frauen und Kinder unter fünf Jahren. Da die meisten unserer Maßnahmen auf diese Gruppen abzielen, waren sie während der Pandemie am stärksten betroffen, weil wir einige dieser Aktivitäten auf Eis legen mussten, vor allem in der Region Accra. Wegen des Lockdowns haben wir leider einige Menschenleben verloren, vor allem Kinder unter fünf Jahren und schwangere Frauen. Sie sollten eigentlich in die Schwangerenambulanz gehen, um dort die so genannte IPTP-Behandlung zur Vorbeugung gegen Malaria während der Schwangerschaft zu erhalten. Aber die meisten von ihnen konnten wegen der Ausgangsbeschränkung nicht hingehen.
Es gibt auch eine Intervention an Schulen, um mit lang wirkenden Insektiziden behandelte Netze zu verteilen. Und auch das konnte natürlich nicht gemacht werden, weil die Schulen geschlossen waren. So hatten die meisten Schulkinder keinen Zugang zu diesen Bettnetzen. Vor Covid wurden sie jedes Jahr verteilt und auch Kinder unter fünf Jahren und schwangere Frauen bekommen die Netze. Aber wir mussten die meisten dieser Aktivitäten auf Eis legen, weil die Leute, sogar die schwangeren Frauen, gar nicht erst zu den Verteilaktionen kamen.
Sehen Sie noch weitere Auswirkungen auf die Malaria-Kontrolle?
Ich sehe, dass Kinder und schwangere Frauen am meisten unter Malaria leiden, aber auch die Allgemeinheit, weil die Leute falsch diagnostiziert werden, weil sie in die Apotheke gehen, anstatt in eine Gesundheitseinrichtung, um eine Diagnose zu bekommen. Ich bin mir also sicher, dass Menschen, die gegen Malaria behandelt wurden, nicht wissen, ob sie Malaria hatten, weil sie nicht getestet wurden. Jeder nahm z.B. Hydroxychloroquin ohne richtige Diagnose.
Ich habe mich einmal ein bisschen geärgert, als ich in einen der Apothekenläden gegangen bin und eine Zeit lang dagestanden habe und alles beobachtet habe. Und diese Dame verteilte an fast jeden, der hereinkam, weil er Fieber hatte, ein Malariamittel. Ich war ein wenig beunruhigt, denn das ist etwas, wogegen wir immer predigen. Testet die Leute, bevor ihr sie behandelt, wir haben das im Radio und im Fernsehen gesagt, wir haben sie aufgeklärt. Denn die Apotheken können kostenlose Testkits von den Behörden anfordern. Und sie machen trotzdem weiter, und während Covid war es noch schlimmer, weil viele Leute zu ihnen gingen, anstatt in die Gesundheitseinrichtungen.
Die Leute kauften sogar ACTs,[1] wenn jemand Fieber hatte, also Mittel, die wir zur Behandlung von Malaria verwenden, eine Kombinationstherapie auf Artemisinin-Basis. Sie verwendeten das als Prophylaxe gegen Covid. Wir haben davor gewarnt, denn das führt zu Resistenzen gegen diese Medikamente.
Wie haben Sie auf diese Herausforderungen reagiert?
Wir haben verstärkt Massenmedien genutzt, und wir haben festgestellt, dass das sehr effektiv ist. Und wir haben uns auch viel mehr auf ehrenamtliche Helfer verlassen, die jetzt mehr Aufklärungsarbeit leisten, denn sie gehen in die Häuser und klären die Mütter über einige der Dinge auf, die wir tun. Covid hat uns aber auch den Umgang mit IT beigebracht. Wir mussten eine WhatsApp-Plattform einrichten und es gab eine Menge effektiver Kommunikation. Fragen wurden auf der Plattform gestellt, die wir beantworteten und all das, und es war effektiv, ziemlich effektiv.
Artikel aus dem Pharma-Brief 7-8/2022, S.5
Bild © USAID Africa Bureau
[1] ACT: Artemisinin-based combination therapy
Wir müssen Vertrauen zurückgewinnen
Peru: Schwangerenvorsorge in Corona-Zeiten
2021 ist die Müttersterblichkeit in Peru ist im Vergleich zu 2019 um 33% gestiegen.[1] Das liegt nicht nur an Covid-19, sondern auch am Gesundheitssystem, meint die Wissenschaftlerin Camila Gianella. Es sei höchste Zeit, die Gesundheitsbedürfnisse von Frauen besser zu verstehen und ihnen eine höhere Priorität einzuräumen. 
Die Müttersterblichkeit in Peru ist auf ein Niveau angestiegen, das wir seit mehr als einem Jahrzehnt nicht mehr gesehen haben. Was sind die Ursachen?
Die Ursachen für Müttersterblichkeit sind immer vielschichtig. Während der Covid-19 Pandemie gab es mehrere Faktoren, die zum Anstieg der Müttersterblichkeit beigetragen haben. Der erste war, dass das primäre Gesundheitssystem geschlossen wurde. Es gab also keine Möglichkeit, schwangeren Frauen pränatale Betreuung zukommen zu lassen. Wenn man sich die Todesursachen ansieht, so haben sie mit Problemen zu tun, die bei einer angemessenen vorgeburtlichen Betreuung sicherlich vermeidbar gewesen wären. Hier haben wir es also mit etwas zu tun, das wir – zu dem Zeitpunkt, als wir sagten „es ist geschlossen“ – hätten beachten sollen, um den Müttern beispielsweise den Zugang zu Eisen zu garantieren und um zu gewährleisten, dass ihre Schwangerschaft und Geburt begleitet werden.
Das andere Problem ist, dass die spezialisierten Krankenhäuser zu Covid-19-Krankenhäusern wurden und werdende Mütter in weiter entfernte Gebiete verlegt werden mussten. Dadurch kam es zu Verzögerungen, die für viele dieser Frauen fatal waren, weil sie nicht rechtzeitig versorgt werden konnten. Uns sind Fälle bekannt, die überwiesen wurden und von den Kliniken abgewiesen wurden. Ihnen wurde gesagt: „Nein, das ist jetzt nicht Covid und ihr müsst woanders hingehen.“ Und die Einrichtungen, die sich um Geburten oder geburtshilfliche Notfälle kümmerten, hatten nicht die Kapazität, diese Menge an Frauen zu versorgen. Das Problem war, das ganze System war sehr stark auf die Covid-Fälle ausgerichtet und diese Frauen wurden nicht berücksichtigt.
Welche Komplikationen traten auf?
Wegen der Schließung der Primärversorgung gab es einen großen Prozentsatz von Todesfällen, die nach der Geburt eingetreten sind. Diese Frauen wurden entlassen, aber es gab keine Folgemaßnahmen, keine Informationen. Wenn sie Fieber hatten, wenn sie Blutungen hatten, Kopfschmerzen oder was auch immer, konnten sie nicht in ein Gesundheitszentrum gehen – weil sie zu viel Angst hatten, in die Gesundheitszentren zu gehen oder weil es kein offenes Gesundheitszentrum gab, und dann sind sie gestorben.
…sie hatten Angst?
Bei einigen Todesfällen von Müttern haben wir auch festgestellt, dass die Frauen Angst hatten, Kliniken aufzusuchen, weil sie als Orte der Ansteckung galten.
Hat die Politik all diese Probleme nicht erkannt?
Es gab ein Problem, aber wir haben keine Vorsichtsmaßnahmen getroffen. Zu Beginn der Pandemie, im Mai 2020, wurde eine Verordnung erlassen: „Es soll jetzt jemand bei Geburten dabei sein.“ Aber wo? Ich glaube, der Gesundheitsminister hat damals schlecht geplant. Ja, Geburten und Schwangerschaften sollten betreut werden, aber gleichzeitig haben Sie die Primärversorgung geschlossen, und das Personal ist nach Hause gegangen, weil es Komorbiditäten hatte, weil es alt war. Wer soll also diese Betreuung übernehmen? Das ist etwas, was in dem Sektor häufig passiert, dass Dinge beschlossen werden, ohne darüber nachzudenken, wer sie umsetzen soll.
Wie verlässlich ist das vorhandene Datenmaterial zur Müttersterblichkeit?
2021 wurden vermutlich viele der Todesfälle, die auf Blutungen oder Eklampsie zurückzuführen sind, als Covid-Todesfälle registriert. Wir müssen die Fakten klären und genau wissen, was passiert ist. Da wird zum Beispiel eine Frau vom Krankenhaus in eine andere Klinik überwiesen und man sagt zu ihr: „Nein, nein, Sie müssen in das andere Krankenhaus gehen, denn dieses ist nur für Covid.“ Das andere Krankenhaus ist überfüllt und man sagt ihr: „Nein, nein, Sie haben Blutungen und Atemprobleme!“ Die Frau ist mitten in den Wehen, da hat sie natürlich Atemprobleme. Aber sie sehen sie an und sagen: „Sie haben Atemprobleme, Sie atmen schwer, das ist Covid. Die Frau kommt also ins Covid-Krankenhaus. Als sie dort ankommt, stirbt sie und man stellt fest, dass sie an Covid gestorben ist. In diesen Fällen müssen Sie genau verstehen, was passiert ist. Es stimmt zwar, dass die zweite Welle mehr Menschen infiziert hat, aber 2021 steigt die Zahl der Todesfälle bei Müttern durch Covid exponenziell an und etliche Gründe sprechen für eine schlechte pränatale Versorgung.
Hätte man Schwangere auch früher impfen sollen?
Wenn wir 2021 bereits wussten, dass Mütter an Covid sterben, und dass eine Schwangerschaft ein Risikofaktor ist, dann hätten sie von Anfang an als vorrangige Gruppe geschützt werden müssen. Aber man hat es vorgezogen, die Armee und die Polizei zu impfen, was in Ordnung ist, aber man hat die schwangeren Frauen, die sterben können, nicht geimpft. Wir sollten darüber nachdenken, was der Staat unternehmen kann, um das Vertrauen der schwangeren Frauen und der Bevölkerung im Allgemeinen zurückzugewinnen, damit sie wieder zu den Vorsorgeuntersuchungen gehen. Denn in den ländlichen Gebieten ist das Misstrauen groß.
Wie kann man das Vertrauen zurückgewinnen?
Wir brauchen ein funktionierendes Gesundheitssystem: Bei der Aufnahme, bei der Identifizierung von Risikofällen, bei der Überweisung von Risikofällen und bei der Bereitstellung der erforderlichen Pflege. Und ich denke, es ist auch ein Schlag ins Gesicht, zu sehen, dass gerade dieser Indikator (Müttersterblichkeit), so anfällig war, so vulnerabel. Das zeigt auch eine Schwäche im Gesundheitssystem. Denn wenn wir so gut dastehen und plötzlich in sechs Monaten alles zusammenbricht, zeigt das doch, dass wir nicht über ein Gesundheitssystem verfügen, das – wie wir behauptet haben – in der Lage ist, diese Frauen umfassend zu versorgen. Wir sollten nicht nur Covid die Schuld geben, sondern müssen herausfinden, was wir in der Gesundheitsfürsorge für Mütter falsch gemacht haben.
Welche Strategien könnten zur Senkung der Müttersterblichkeit beitragen?
Ich denke, wir müssen den strafenden Ansatz ändern, der darin besteht, zu fordern, zu befehlen, den schwangeren Frauen zu sagen: „Wenn du das nicht tust, gebe ich dir dein Geld von Juntos (Anm.: Nationales Programm zur direkten Unterstützung der Ärmsten) nicht“, und verstehen, dass wir den Service vollständig verbessern müssen. Das Gesundheitssystem darf kein Ort sein, an dem die Menschen Angst haben. Eine Schwangere hat eine Komplikation, sie will nicht operiert werden… Man macht einen Kaiserschnitt wegen der Komplikation. Sie wird zum Objekt, und es heißt: „Ich werde dich retten, und was willst du noch von mir? Wenn es also zu diesen Übergriffen kommt und man den Frauen obendrein sagt, dass das Gesundheitszentrum ein gefährlicher Ort ist, dann denken sie: „Es ist nicht sicher und sie werden mich misshandeln, warum soll ich da hingehen?“
Es geht darum, zu verstehen, zu akzeptieren, dass es Fehler gegeben hat und mit der Bevölkerung behutsamer umzugehen und die Gesundheitsdienste zu verbessern. Und wir müssen die Prioritäten ändern. Es kann nicht sein, dass jemand vier bis acht Stunden unterwegs sein muss, um eine Gesundheitseinrichtung zu erreichen, die sich mit komplexeren Fällen befasst.
Funktioniert also das Überweisungssystem nicht?
Schaut man sich die Daten über Müttersterblichkeit an, so wurden fast alle Fälle im Laufe der Zeit ins Krankenhaus eingeliefert. Wenn man also fragt, sagen sie immer: „Nein, sie ist zu spät gekommen“, sie geben immer der Frau, ihren Verwandten, die Schuld, aber man muss verstehen und fragen: Warum hat es so lange gedauert? Im Prinzip haben die Menschen das Recht auf eine Überweisung, aber in der Realität kommt es vor, dass man in ein Gesundheitszentrum geht, dort ankommt und die Einrichtung kein Geld für das Boot hat oder das Boot seit zehn Jahren nicht mehr funktioniert, so dass sie den Gemeindevorsteher anrufen müssen, um ein Boot zu bekommen und das Benzin. Das dauert dann sehr lange. Es gibt also eigentlich keine Ressourcen, um diese Frauen zu verlegen und sie rechtzeitig zu der Einrichtung zu bringen, die sie brauchen. Für das Gesundheitspersonal ist es also kompliziert und deshalb verzweifelt es. Denn es weiß, dass es nicht in der Lage ist, rechtzeitig zu handeln, wenn etwas Schlimmes passiert. Das ist der Punkt, an dem die Dinge eskalieren. Denn erstens ist der Tod einer Frau fast ein Entlassungsgrund, und es wird nicht berücksichtigt, ob man Geld hatte oder nicht, ob der Krankenwagen funktionierte oder nicht, das wird nicht bewertet. Man sagt Ihnen: „Du hättest es vermeiden sollen.“ All das fördert eine gewalttätige Beziehung. Man ruft die Staatsanwaltschaft an und lässt die Frauen von der Polizei zum Krankenwagen bringen, weil sie eine Präeklampsie haben und nicht ins Gesundheitszentrum gehen wollen.
Wie kann man die Beziehung verbessern?
Es geht nicht nur darum, die Frauen in den Kreißsaal zu bringen, sondern auch um die Betreuung, um das Vertrauen in die Gemeinschaft, um die Bereitstellung finanzieller Mittel und die Schulung des Personals, das dort arbeitet, damit es diese Frauen so erreichen kann, dass sie es verstehen. Das gilt auch für den städtischen Bereich: Schwangere gehen nicht zu ihren Vorsorgeuntersuchungen, weil sie arbeiten, und in der Stadt gibt es keine Juntos, sie erhalten keine Leistungen. Welchen Anreiz haben sie also, dorthin zu gehen, wenn sie arbeiten, wenn sie zu 70% informellen Beschäftigungen nachgehen und nichts verdienen, wenn sie am Gesundheitszentrum in der Schlange stehen. Wenn sie also einen Vorsorgetermin verpassen, werden sie beim nächsten Termin als unverantwortlich beschimpft. Auch hier müssen wir verstehen, dass das Gesundheitspersonal auf der Grundlage von Zielen und Indikatoren bewertet wird, die besagen, dass schwangere Frauen so und so viele Vorsorgeuntersuchungen wahrnehmen müssen. Diese Spielregeln müssen geändert werden, um das Gesundheitspersonal und die Frauen zu schützen und die Beziehungen weniger gewalttätig zu gestalten.
Artikel aus dem Pharma-Brief 9/2022, S. 4
Bild Geburtsstation Peru © Salud con Lupa CYMK
[1] Ohne Covid-19 bedingte Todesfälle von Müttern
WHO: Geld für Kernauftrag fehlt

Die Weltgesundheitsorganisation leidet an chronischer Unterfinanzierung. Die Mitgliedsbeiträge decken nur ein Sechstel des ohnehin geringen Jahresbudgets von drei Milliarden Dollar.[1] Der Rest sind freiwillige Leistungen weniger Staaten und Stiftungen. Eine im Auftrag der Weltgesundheitsversammlung eingesetzte externe ExpertInnengruppe zur Verbesserung der Reaktionsfähigkeit der WHO bei internationalen Gesundheitskrisen hatte gefordert, den Anteil der Mitgliedsbeiträge auf zwei Drittel des Budgets zu steigern.
Waisenmedikamente: Geschenkter Nutzen

Die deutschen Ausnahmeregeln schaden
Für Medikamente gegen seltene Krankheiten (Waisen oder Orphans genannt) gibt es in Deutschland einen Zusatznutzen gratis – per gesetzlicher Fiktion. Eine aktuelle Auswertung zeigt, dass das Lob oft unberechtigt ist.
Typ 1-Diabetes – Versorgung vielerorts mangelhaft
Vier-Länderstudie deckt Schwachpunkte auf
Die Versorgung von DiabetikerInnen vom Typ 1 ist in vielen Ländern äußerst dürftig.[1] Dabei mangelt es nicht nur am überlebensnotwendigen Insulin, auch Teststreifen und Messgeräte stellen oft unüberwindbare Hürden für den Zugang dar.
Eine internationale Gruppe von ForscherInnen nahm jetzt die Lage in Kirgisistan, Mali, Peru und Tansania unter die Lupe.[2] Dabei wurden viele Aspekte untersucht, die eine optimale Behandlung behindern können. Formell ist in allen vier Ländern die Behandlung von Typ 1-Diabetes offizieller Teil der Versorgung. Kirgisistan hat dabei eine einheitliche Pflichtversicherung, die anderen Länder verfügen über verschiedene Versorgungssysteme, deren Leistungen sich unterscheiden. Aber in keinem Land ist die Behandlung kostenlos. Dabei stellen die notwendigen Teststreifen sogar noch eine größere Bürde dar als die Zahlungen für Insulin.
Die jährlichen Gesamtkosten[3] schwanken je nach Land und Versicherungsstatus zwischen 325 und 1.277 US$ pro PatientIn. Aussagekräftiger ist die Zahl der monatlichen Arbeitsstunden, die öffentliche Angestellte der niedrigsten Lohngruppe für ihre Behandlung aufbringen müssen. Da sieht es in Mali mit 24,5 bis 29,9 Arbeitstagen am schlechtesten aus, in Peru sind es 4,0 bis 11,3.
Insgesamt war die Versorgungslage schlecht, denn in vielen Gesundheitsstationen waren notwendige Komponenten der Behandlung (Insulin, Spritzen, Messgeräte oder Teststreifen) nicht vorrätig.
Was am meisten kostet
Lediglich in Kirgisistan ist das Insulin immer umsonst, sonst fallen je nach Land und Versicherungsstatus Zuzahlungen von 120 bis zu 441 US$ an. Für Teststreifen, die für eine optimale Einstellung unentbehrlich sind, müssen mindestens 222 US$ (in Peru) aufgewendet werden. Die höchsten Kosten fallen in Tansania mit maximal 666 US$ an. Dagegen muten die Kosten für die Testgeräte von 11 bis 33 US$ geradezu gering an. Die in größeren Abständen notwendigen Tests für den Langzeitblutzuckerwert (HbA1c) sind lediglich für einen Teil der PatientInnen in Tansania umsonst, andernorts schlagen sie mit mindestens 37,60 US$ und maximal 84 US$ zu Buche (Mali und Peru). Es ergibt sich also ein sehr unterschiedliches Bild von Land zu Land. In der Summe bleiben aber immer hohe Kosten für die Betroffenen übrig – so sie sich die Behandlung überhaupt (regelmäßig) leisten können. In manchen Ländern ist die Lage für Kinder etwas besser.
Viele weitere Hürden
Ein weiteres Problem für die Betroffenen ist es, überhaupt eine geeignete Behandlung zu finden – dafür sind die Chancen in Städten besser als auf dem Lande. Dabei ist die Lage in Mali und Tansania etwas besser, wo durch Insulin-Spendenprogramme (und in Mali zusätzlich durch eine Diabetes-NGO) spezifische Fortbildungen für Gesundheitspersonal angeboten werden. Aber auch hier geht es eher um die Behandlung des häufigeren Typ 2 -Diabetes als um Typ 1. Die wichtige Schulung der Betroffenen bleibt ebenfalls häufig auf der Strecke. Frühere Untersuchungen haben gezeigt, dass Insulin-Spendenprogramme nur erfolgreich waren, wenn die PatientInnen auch lernen konnten, wie sie am besten mit der Erkrankung umgehen können. Sonst besteht sogar die Gefahr, dass sich die Sterblichkeit erhöht, statt sich zu reduzieren. (JS)
Artikel aus dem Pharma-Brief 5-6/2022, S. 3
Bild © Adam Jones
[1] Pharma-Brief (2013) Die doppelte Bürde: Nicht-übertragbare Krankheiten als globales Problem. Spezial Nr. 1
[2] Abdraimova A et al. (2022) Management of type 1 diabetes in low-and middle-income countries: Comparative health system assessments in Kyrgyzstan, Mali, Peru and Tanzania. Diabet Med; 00, p e14891 https://doi.org/10.1111/dme.14891
[3] Für Insulin, Spritzen, Testgerät, Streifen, Behandlungsgebühren, HbA1c-Tests und Transportkosten.
So können wir die Covid-Welle rocken
Die Provinz Westkap setzt auf gemeindebasierte Dienste bei der TB-Bekämpfung
Wenn die Menschen zu Hause bleiben sollen, muss die Gesundheitsversorgung zu ihnen kommen. So sieht es die Medizinerin Jennifer Furin von Ärzte ohne Grenzen. In enger Zusammenarbeit mit der Stadt Kapstadt und der Provinz Westkap hat sie die gemeindebasierte Versorgung während der Pandemie vorangetrieben.
Bitte erzählen Sie uns von ihrer Arbeit bei Ärzte ohne Grenzen.
Unser Team arbeitet sehr eng mit Ärzten, Krankenschwestern und Gemeindehelfern in Kapstadt und der Provinz Westkap zusammen. Wir haben damit vor etwa 20 Jahren begonnen, um den Zugang zu HIV-Tests und -Behandlungen zu verbessern. Und da Tuberkulose die häufigste Todesursache für Menschen mit HIV ist, haben wir unsere Aufmerksamkeit und Arbeit schnell auf die TB-Diagnose und -Behandlung gerichtet, wobei wir uns besonders auf resistente Formen der Tuberkulose konzentrieren.
Was waren vor der Pandemie die größten Herausforderungen, die den Zugang zu Gesundheitsdienstleistungen und Behandlung einschränkten?
Es gibt immer noch ein großes Stigma, das die Menschen davon abhält, sich wegen TB behandeln zu lassen. Sie schämen sich und sind besorgt darüber, was Familie und Freunde denken könnten. Wenn sie Anzeichen und Symptome haben, verbergen sie das oft und haben Angst, sich in der Klinik vorzustellen. Das ist eines der größten Hindernisse.
Wie hat die Pandemie die bestehenden Herausforderungen verschärft?
Covid-19 ist wirklich eine Katastrophe, wenn es um TB-Dienste und die Inanspruchnahme von Pflege geht. Eines der Dinge, die ich hätte erwähnen sollen, ist, dass neben der Stigmatisierung auch die physischen Hindernisse für Familien, die Kliniken aufzusuchen, eine große Herausforderung darstellen. Die Fahrt bezahlen zu können, die Möglichkeit, sich von der Arbeit freizunehmen oder die Schule zu verpassen, um sich behandeln zu lassen, war schon immer ein Problem. Als Covid ausbrach, wurden diese Umstände noch schwieriger. Menschen, die am Rande des Existenzminimums lebten, verloren wirklich jedes noch so kleine sozioökonomische Polster, das sie vielleicht hatten. Dies wurde noch schwieriger, als Gesundheitseinrichtungen entweder wegen Covid-19 geschlossen wurden oder Personal, das normalerweise mit TB zu tun hatte, zur Arbeit an Covid-19 abgezogen wurde. Während also Covid-19 all diese Aufmerksamkeit zuteilwurde, stellten wir fest, dass Tuberkulose all die Fortschritte, die in den letzten zehn Jahren erzielt wurden, wieder verloren gingen.
Wie veränderte sich die Versorgung während des Lockdowns?
Während des Lockdowns waren die Menschen in ihren Häusern eingeschlossen – auch viele MitarbeiterInnen der Gesundheitsdienste. Und weil ÄrztInnen und Pflegekräfte an vorderster Front stehen, erkrankten viele von ihnen an Covid-19. Ein großer Teil unserer TB-Arbeit ist an Einrichtungen gebunden. Wenn diese Einrichtungen nicht funktionieren, weil die Krankenschwestern oder Ärzte krank sind oder weil die Einrichtungen für die Arbeit mit Covid-19 umfunktioniert wurden, gibt es für die Menschen keine Alternative, um TB-Behandlungen und -Versorgung zu bekommen. Wir beschlossen daher, die TB-Diagnose, Behandlung und Prävention aus den Kliniken und Einrichtungen herauszuholen und mehr in die Gemeinden zu verlagern. Und ich denke, dass wir deshalb in vielen Gegenden von Khayelitsha mehr TB-Fälle entdecken konnten. In den meisten anderen Teilen der Provinz ist die Fallfindung dagegen zurückgegangen.
Wie sah diese gemeindebasierte Arbeit aus?
In Khayelitsha haben wir in Zusammenarbeit mit der Stadt und der Provinz mit der häuslichen Pflege und dem häuslichen Screening begonnen. Wir wissen, dass es in Haushalten, in denen TB-Kranke leben, ein viel höheres Risiko für Tuberkulose gibt, weil die Menschen die gleiche Luft atmen. Und wir wissen auch, dass sich viele Bedingungen, unter denen Tuberkulose gedeiht, wie Überbelegung, Unterernährung und Armut, während Covid-19 verschlimmert haben. Aus diesem Grund konzentrierten wir uns auf Haushalte, in denen jemand neu mit TB diagnostiziert worden war. Wir gingen in diese Haushalte und boten dort Tests, Behandlungen und Präventionsmaßnahmen an. Dabei haben wir festgestellt, dass z. B. Kinder – normalerweise eine Hochrisikogruppe – bisher viel zu selten getestet wurden. In der Vergangenheit machten Kinder nur etwa 5% der TB-Fälle aus. Es ist uns gelungen, den Zugang zur Diagnose für Kinder zu verbessern. Bei den häuslichen Screenings machten Kinder dann 15 % der von TB Betroffenen aus. Das war ein großer Erfolg.
Was haben sie noch unternommen, damit die Menschen die Dienste und Behandlungen in Anspruch nehmen können?
Die Provinz-Behörde hat eine Art Echtzeit-TB-Dashboard erstellt. Wissen Sie, bei Covid wussten wir immer, was aktuell los war, und so wurde beschlossen, ein ähnliches Dashboard für Tuberkulose einzuführen. Jetzt wissen wir, wo es gut läuft und wo es nicht so gut läuft, so dass wir schnell reagieren können. Die Provinz und die Stadt haben sich auch sehr für integrierte Tests eingesetzt. Viele Symptome von Covid und TB sind identisch, und in der Anfangsphase der Pandemie konnten wir nur auf das eine oder das andere testen. Sie haben also eine tolle Arbeit geleistet, indem sie ein integriertes Screening und Tests sowohl für Covid-19 als auch für TB eingeführt haben. Ich denke, das ist etwas, worauf Western Cape wirklich stolz sein kann.
Wie schätzen Sie die erzielten Erfolge ein?
Wissen Sie, ich würde gerne sagen, dass es eine große Erfolgsgeschichte ist, aber wir haben noch einen langen Weg vor uns. Denn Covid-19 hat auf alle Krankheiten – nicht nur auf TB – enorme Auswirkungen. Wir sehen z.B. einen Rückgang bei der Diagnose von Krebs und Herzinfarkten. Ich glaube, die Menschen haben große Angst, Gesundheitseinrichtungen aufzusuchen, denn dort findet eine Vielzahl von Übertragungen statt. Wir haben ihnen auch gesagt: Bleibt zu Hause!, nicht wahr? Und die Menschen haben darauf gehört.
Ich denke, es gibt noch viel Aufklärungsarbeit zu leisten. Vor allem bei der Tuberkulose müssen wir noch viel mehr tun und viel mehr testen. Die Lehre daraus ist, dass wir, wenn wir TB wirklich beenden wollen, Dienste in der Gemeinde anbieten müssen. Die Menschen sind durch Covid gestresst, Familien müssen zusammenziehen, ihre Wohnungen sind überfüllt, sie haben nicht einmal fünf Rand übrig, um den Transport zur Klinik zu bezahlen. Die Leistungen für die TB-Diagnose und -Behandlung sind kostenlos, aber die Fahrt zur Klinik kostet, und der Arbeitsausfall schmälert das Einkommen. Ich denke, je mehr wir auf die sozioökonomischen Situation vieler Menschen hier in Khayelitsha und anderen Orten eingehen, indem wir die Dienste in die Gemeinden bringen, desto besser.
Wie weit hat die Pandemie die TB-Forschung und Versorgung in Südafrika zurückgeworfen?
Wissen Sie, es ist wirklich schwer, das zu beziffern. Ich denke, dass wir weltweit zum ersten Mal seit zehn Jahren einen Anstieg der Tuberkulose-Sterblichkeit erleben. Wir wissen, dass die Zahl der Menschen, bei denen Tuberkulose diagnostiziert wurde, weltweit und hier in Südafrika während Covid um etwa 30% zurückgegangen ist. Das liegt nicht daran, dass weniger Menschen an TB erkrankt wären. Die Stop TB-Partnerschaft schätzt, dass uns das alles etwa zehn Jahre zurückwirft.
Und dann gibt es noch die immateriellen Verluste, ich habe viele KollegInnen, die hervorragende Tuberkuloseärzte waren und an Covid gestorben sind. Wie soll man so etwas in Zahlen fassen? Sie waren wirklich treibende Kräfte. Wir wissen also, dass wir nicht nur versuchen müssen, das frühere Niveau wieder zu erreichen, sondern dass wir unsere Anstrengungen verdreifachen und vervierfachen müssen, um all die verlorenen Erfolge wieder wettzumachen.
Welche langfristigen Rückschläge sehen Sie für die TB-Bekämpfung in Südafrika?
Ich denke, wir beobachten eine Zunahme der Todesfälle, weil die Menschen, die zu uns kommen, viel später kommen. Wir beobachten eine Zunahme der Übertragungen, und ich denke, wir werden mehr Kinder, mehr Familienmitglieder und mehr Haushaltskontakte mit TB sehen.
Wie wirkt sich die Ungleichheit zwischen dem privaten und dem öffentlichen Gesundheitssektor auf den Zugang zur Behandlung in Südafrika aus?
Überall dort, wo es ein zweigleisiges System gibt, in dem wohlhabende Menschen Zugang zu anderen Leistungen haben als arme Menschen, ist das ein Problem. Und ich denke, wir haben das bei Covid gesehen. Wenn man wohlhabend ist, kann man schnell einen Impfstoff bekommen, man kann Remdesivir bekommen, man kann eine Behandlung bekommen, man kann ein Beatmungsgerät bekommen. Und wenn man nicht wohlhabend ist, kann man diese Dinge bekommen oder auch nicht.
Tuberkulose war schon immer eine Krankheit, die von Ungleichheit geprägt ist, und obwohl jeder, der atmet, dem Risiko ausgesetzt ist, an TB zu erkranken, wissen wir, dass Menschen, die in Armut leben, ein höheres Risiko haben. Wenn wir Gerechtigkeit wollen, geht es nicht nur darum, gleich viel Geld zu investieren, sondern mehr Geld in das öffentliche System zu stecken – in die Orte, von denen wir wissen, dass die Menschen weniger Möglichkeiten haben, Zugang zur Gesundheitsversorgung zu bekommen. Ich denke also, dass wir nicht nur gleich viel in Orte wie Khayelitsha investieren müssen, sondern mehr. Damit die Männer, Frauen und Kinder, die hier leben, die bestmögliche Versorgung erhalten.
Noch immer befinden wir uns in der Pandemie, es ist sogar von einer fünften Welle noch vor dem Winter die Rede. Was sind ihre Bedenken?
Ich denke, wir brauchen einen besseren Zugang zu Impfungen für alle. Für Menschen aller Altersgruppen. Die globale Situation in Bezug auf die Impfgerechtigkeit ist etwas, für das wir uns alle schämen sollten. Die wohlhabenden Länder verimpfen jetzt die vierte und fünfte Dosis der mRNA-Impfstoffe und einige Länder können nicht einmal mit der ersten Dosis impfen. Wir brauchen definitiv einen besseren Zugang zu Impfstoffen.
Aber ich denke, wir müssen aufhören, Covid als etwas zu betrachten, das verschwinden wird. Wir müssen herausfinden, wie wir damit umzugehen haben und weiterhin wichtige Gesundheitsdienstleistungen anbieten können. Wir haben während Covid einige harte, aber wichtige Lektionen gelernt. Und für mich waren die wichtigsten Lektionen die der gemeindenahen Gesundheitsversorgung. Ich bin sicher, dass eine weitere Pandemie zu unseren Lebzeiten kommen wird, und wenn wir unsere Einrichtungen schließen und die Menschen von den Einrichtungen abhängig machen, um medizinische Versorgung zu erhalten, wird sich das Ganze wiederholen, nur mit einem anderen Virus. Wir müssen also mehr gemeindenahe Pflege betreiben. Wir müssen mehr häusliche Tests, häusliche Behandlungen und all diese Dinge ermöglichen. So können wir die Welle rocken.
Artikel aus dem Pharma-Brief 5-6/2022, S. 6
Bild © Health-e
Schwache EU-Zulassungspolitik schadet Lateinamerika
Entscheidungen in Europa und den USA wirken global
Neue Krebsmedikamente sind nicht nur in Europa ein Kostentreiber. Gerade in weniger wohlhabenden Ländern sind die hohen Preise ein echtes Problem. Lateinamerikanische Länder beziehen sich bei der Zulassung neuer Medikamente oft auf die Entscheidungen europäischer oder US-Behörden. Umso wichtiger, dass deren Entscheidungen sich an einem greifbaren Nutzen für die PatientInnen orientieren. Das ist leider oft nicht der Fall. Carlos Durán ermittelte, wie sich das auf die Zulassungen in Lateinamerika auswirkt.[1]
Courtney Davis und KollegInnen nahmen die Entscheidungen der European Medicines Agency (EMA) zu Krebsmedikamenten 2009-2013 unter die Lupe.[2] Bei der Zulassung war nur bei einem Drittel der 68 Indikationen ein Überlebensvorteil belegt. Wobei die gewonnene Zeit mit einem bis 5,8 Monate eher bescheiden ist.
Es wird von der Pharmaindustrie immer wieder behauptet, dass auch Surrogatindikatoren wie Tumorwachstum, die als Basis für viele Zulassungen dienen, sich später in echte Vorteile für PatientInnen verwandeln würden. Das ist leider nur selten der Fall: Nach im Mittel fünf Jahren zeigte sich ein längeres Überleben nur bei drei weiteren Indikationen. Verbessert sich bei den 41 Medikamenten, die den Tod nicht herauszögern können, wenigstens die Lebensqualität? Das trifft nur auf sieben Indikationen zu.[3]
Erschwerend kommt hinzu, dass die Aussagekraft der Studien zu Krebsmedikamenten mitunter eher bescheiden ist. Huseyin Naci und KollegInnen untersuchten die verfügbaren Daten zu 32 durch die EMA von 2014 bis 2016 zugelassenen Krebsmedikamenten.[4] Insgesamt 52 Studien lagen vor. Elf davon waren einarmig, es wurde also gar kein Vergleich mit anderen Therapien gemacht und bei weiteren zwei Studien waren die PatientInnen nicht zufällig auf die Versuchsgruppen verteilt worden (fehlende Randomisierung). Bei den verbleibenden 39 Studien bestand bei fast der Hälfte ein hohes Risiko, dass die Ergebnisse verzerrt waren (High Risk of Bias), zum Beispiel weil Ergebnisse für einen bedeutenden Teil der untersuchten PatientInnen fehlten.
Ähnliche Ergebnisse zum zweifelhaften (Zusatz-)Nutzen neuer Krebsmedikamente liegen auch für Zulassungen in den USA vor.[5] Das ist auch nicht weiter überraschend, da die meisten Krebsmedikamente sowohl in den USA als auch in Europa zugelassen werden – allerdings häufig mit zeitlicher Verschiebung.
Ungerechtfertigtes Vertrauen
Diese häufigen Zulassungen auf Verdacht sind ein gesundheitspolitisches Problem für Industrieländer, sie können zu suboptimalen Therapien führen und stellen wegen der schnell steigenden Preise für neue Medikamente auch eine ökonomische Herausforderung dar. Als das gilt verschärft für andere Kontinente: In den letzten fünfzehn Jahren haben die meisten Länder Lateinamerikas begonnen, sich bei nationalen Zulassungen von Medikamenten auf die Entscheidungen der europäischen EMA, der US-FDA und Health Canada zu verlassen.[6] Hintergrund sind die begrenzten Kapazitäten vieler Behörden in lateinamerikanischen Staaten. Je nach Land kamen zwischen 47% (Panama) und 82% (Brasilien) der von der EMA zugelassenen Medikamente auch in Lateinamerika auf den Markt.1 (Wobei unklar bleibt, ob die Patentinhaber überhaupt in allen Ländern Anträge auf Zulassung gestellt hatten.) Dabei fand keine erkennbare Unterscheidung zwischen mehr oder weniger nützlichen Medikamenten statt. Von den Mitteln, die keine Überlebensvorteile boten, bekamen zwischen 47% (Panama) und 88% (Argentinien) eine Zulassung. Ähnliches gilt auch für die Krebsmittel, die aufgrund schwacher Evidenz zugelassen wurden.
Dabei treffen die Entscheidungen in Lateinamerika auf ein schwächer kontrolliertes Umfeld. In vielen Ländern findet ein bedeutender Teil der Versorgung im privaten Sektor statt – ein Einfallstor für die Vermarktung von Medikamenten mit zweifelhaftem Nutzen. Zusätzlich steigt der Druck auf den öffentlichen Sektor, solche Mittel ebenfalls zu erstatten.
Angesichts der geschilderten schwachen Kriterien europäischer und US-amerikanischer Zulassungspolitik ist es problematisch, dass lediglich Ecuador eine Regelung erlassen hat, die wenigstens bei beschleunigten Zulassungsverfahren der EMA und der FDA (die immer auf einer dünnen Evidenzlage basieren) eine direkte Übernahme von Entscheidungen untersagt.
Notwendig ist eine Stärkung der nationalen Behörden in Lateinamerika (und anderswo). Die für die Zulassung in Brasilien und Chile zuständigen Institutionen sind in dieser Hinsicht am besten aufgestellt.6 Eine kritische Überprüfung der Zulassungspraxis der EMA und FDA scheint ebenfalls dringend erforderlich. Beide Behörden tragen über die Grenzen ihrer jeweiligen regionalen Zuständigkeit dazu bei, dass schlecht geprüfte Arzneimittel weltweit die optimale Versorgung von PatientInnen gefährden. (JS)
Artikel aus dem Pharma-Brief 4/2022, S. 1
[1] Durán EC et al. (2021) Potential negative impact of reputed regulators’ decisions on the approval status of new cancer drugs in Latin American countries: A descriptive analysis. PLoS ONE; 16, p e0254585 https://doi.org/10.1371/journal.pone.0254585
[2] Davies C et al. (2019) Availability of evidence of benefits on overall survival and quality of life of cancer drugs approved by European Medicines Agency: retrospective cohort study of drug approvals 2009-13. BMJ; 359, p j4530 https://doi.org/10.1136/bmj.j4530
[3] Bei zwei Medikamenten, die das Überleben verlängern, besserte sich auch die Lebensqualität.
[4] Naci H et al. (2019) Design characteristics, risk of bias, and reporting of randomised controlled trials supporting approvals of cancer drugs by European Medicines Agency, 2014-16: cross sectional analysis. BMJ; 366, p l5221 http://dx.doi.org/10.1136/bmj.l5221
[5] Kim C and Prasad V (2015) Cancer drugs approved on the basis of a surrogate end point and subsequent overall survival. JAMA Inter Med; 175, p 1992 https://doi.org/1.1001/jamainternmed.2015.5868
[6] Durán EC (2021) Regulatory reliance to approve new medicinal products in Latin American and Caribbean countries. Rev Panam Salud Publica; 45, p e10. https://doi.org/10.26633%2FRPSP.2021.10
Resistente Keime im Schlachthofabwasser
Greenpeace findet Resistenzen gegen Reserveantibiotikum Colistin
Über das Abwasser aus deutschen Schlachthöfen gelangen resistente Keime in die Umwelt. Zu diesem Ergebnis kommt eine aktuelle Untersuchung der Umweltschutzorganisation Greenpeace.
Anfang des Jahres nahm Greenpeace 44 Abwasserproben aus vier Schlachtbetrieben in Niedersachsen und Nordrhein-Westfalen. In 35 Proben konnten MikrobiologInnen der Universität Greifswald resistente Bakterien nachweisen.[1] In acht Proben wurden sogar Resistenzen gegen Colistin gefunden. Dieses Reserveantibiotikum wird in der Humanmedizin dringend benötigt, weil andere Antibiotika häufig nicht mehr anschlagen. [2] Die massenhafte Anwendung des Wirkstoffs in der industriellen Tierhaltung ist daher besonders problematisch.
Alle untersuchten Schlachthöfe leiten ihr Abwasser direkt in umliegende Gewässer. Das fördert die Verbreitung von Resistenzen in der Umwelt und gefährdet letztlich auch die Wirkung lebenswichtiger Antibiotika in der Humanmedizin. „Schlachthöfe tragen dazu bei, dass Infektionskrankheiten immer schwerer zu behandeln sind“, resümiert Greenpeace-Landwirtschaftsexpertin Christiane Huxdorff.
Reserveantibiotika nicht in den Tierstall
Schon im November 2021 forderten wir gemeinsam mit Germanwatch und Greenpeace, den Einsatz von Reserveantibiotika wie Colistin in der industriellen Tierhaltung zu verbieten.[3] Doch die Chancen dafür stehen schlecht. Gerade erst hat die Europäische Arzneimittel-Agentur (EMA) eine Liste mit Antibiotika veröffentlicht, die der Humanmedizin vorbehalten sein sollen. Colistin und andere wichtige Reserveantibiotika, die in der Veterinärmedizin verwendet werden, sind dort nicht aufgeführt.[4] Mehrere Umweltverbände haben das deutsche Landwirtschaftsministerium (BMEL) aufgefordert, sich auf EU-Ebene für einen strengere Regulierung einzusetzen und auch hierzulande die Weichen für einen verantwortungsvolleren Einsatz von Antibiotika in der Tierhaltung zu stellen. Dafür müssten aber „deutlich weniger Tiere deutlich besser gehalten werden.“[1] (CK)
Artikel aus dem Pharma-Brief 3/2022, S. 1
Bild © Lars Berg / Greenpeace
[1] Huxdorff C und Kloeckner N (2022) Greenpeace-Recherche: Schlachthöfe verbreiten weiterhin Abwasser mit antibiotikaresistenten Keimen. Greenpeace, 29. März
[2] Baars C und Lambrecht O (2022) Gefährliche Keime in Schlachtabwässern. Tagesschau, 29. März www.tagesschau.de/wirtschaft/unternehmen/schlachtbetriebe-abwasser-keime-101.html Zugriff [4.4.2022]
[3] Pharma-Brief (2021) Appell zum Welt-Antibiotika-Tag. Nr. 8-9, S. 7
[4] EMA (2022) Advice on the designation of antimicrobials or groups of antimicrobials reserved for treatment of certain infections in humans - in relation to implementing measures under Article 37(5) of Regulation (EU) 2019/6 on veterinary medicinal products.
Rauchen schadet Klima und Gesundheit
Dass Tabak die Gesundheit schädigt, ist lange bekannt. Aber dass der Einfluss auf die Umwelt ebenso bedenklich ist, wird oft übersehen. Mit dem neuen Bericht Tobacco: Poisoning our planet macht die Weltgesundheitsorganisation (WHO) die zahlreichen Auswirkungen auf Mensch und Umwelt deutlich.[1] Tabak produziert vom Anbau der Pflanze bis zur gerauchten Zigarette einen jährlichen CO2-Fußabdruck von 84 Millionen Tonnen. Das entspricht dem CO2-Ausstoß eines Fünftels aller Flüge weltweit.
Für den Tabakanbau werden jährlich 200.000 Hektar Wald gerodet. Es wird achtmal soviel Wasser verbraucht wie für Tomaten oder Kartoffeln. Bis zu 25% der FarmerInnen sind von der grünen Tabakkrankheit betroffen. Beim Pflücken und Verarbeiten der Blätter wird Nikotin von der Haut aufgenommen, die Menge kann der von 50 Zigaretten am Tag entsprechen. Dazu kommen häufige Pestizidvergiftungen. Denn die Pflanzen brauchen viele Agrargifte und Dünger. Tabakanbau verringert nicht nur die Bodenfruchtbarkeit, die Anbaufläche geht auch für Nahrungsmittel verloren. Da der meiste Tabak in Ländern mit niedrigem und mittleren Einkommen mit oft prekärer Ernährungslage angebaut wird, ist das problematisch.
Zigarettenrauch enthält über 7.000 toxische Substanzen, von denen 70 nachgewiesenermaßen krebserregend sind. Die Tabakindustrie kostet jährlich acht Millionen Menschen das Leben. 2012 wurden für die Behandlung von raucherbedingten Krankheiten 422 Milliarden US$ ausgegeben.
Ungefähr 4,5 Billionen Zigarettenkippen fallen jedes Jahr an, viele davon landen auf dem Boden oder in Flüssen. Mit den Kippen gelangt jede Menge Gift und Mikroplastik in die Umwelt. Und das, obwohl es keine Beweise gibt, dass die Filter Zigaretten weniger schädlich machen. Die WHO schlägt deshalb vor, Filter als Einweg-Plastikprodukt zu klassifizieren und möglichst zu verbieten. Dazu kommen zwei Millionen Tonnen Verpackungsabfall. Bei E-Zigaretten fällt Plastikmüll und Elektronikschrott an. Die Kosten für die Beseitigung des durch Rauchen verursachten Abfalls wird für China auf 2,6 Milliarden US$ geschätzt, für Indien auf 766 Millionen US$, in Brasilien und Deutschland sind es jeweils über 200 Millionen US$. Länder wie Frankreich und Spanien haben begonnen, nach dem Verursacherprinzip die Hersteller für die Kosten der Müllbeseitigung verantwortlich zu machen. Diese Maßnahme empfiehlt die WHO auch anderen Ländern.
FarmerInnen sind oft durch Verträge an Tabakkonzerne gebunden und geraten durch den Einkauf von Saatgut, Dünger und Pestiziden leicht in einen Verschuldungskreislauf. Deshalb sollten ihnen Ausstiegsprogramme angeboten werden. Die Nahrungsmittelproduktion ist dabei mittelfristig oft lukrativer als der Tabakanbau.
Daneben bleiben natürlich die etablierten Maßnahmen zur Eindämmung des Tabakkonsums wichtig wie Werbeverbote, die Einschränkung des Rauchens im öffentlichen Raum und die Verteuerung der Produkte. (JS)
Artikel aus dem Pharma-Brief 4/2022,S. 6
Bild © WHO
[1] WHO (2022) Tobacco: Poisoning our planet www.who.int/campaigns/world-no-tobacco-day/2022 [Zugriff 31.5.2022]
Psychische Krankheiten nehmen weltweit zu
Covid-19 offenbart tiefe Versorgungslücke
Die Covid-19-Pandemie geht weltweit mit enormen psychischen Belastungen einher: Social Distancing, Isolation, Furcht vor Ansteckung oder erlebtes Leid im näherem Umfeld. Auch finanzielle Sorgen gelten als Stressfaktor.[1] Weltweit führte das zu einer Zunahme psychischer Erkrankungen. Vor allem während des ersten Pandemiejahres haben schwere depressive Störungen und Angststörungen um rund 25% zugenommen, meldete die Weltgesundheitsorganisation WHO.[2] Junge Menschen und auch Frauen seien besonders häufig betroffen. Außerdem gebe es Hinweise auf ein erhöhtes Suizid-Risiko – vor allem in der Altersgruppe der 20 bis 25jährigen. Menschen mit mentalen Vorerkrankungen trügen außerdem ein höheres Risiko für schwere Krankheitsverläufe und Tod durch COVID-19. Bei den Beschäftigten im Gesundheitswesen sei Erschöpfung ein wesentlicher Auslöser für Selbstmordgedanken.[3]
Heikle Versorgungslage
Doch nur eine Minderheit der Menschen mit psychischen Problemen werde behandelt und die Pandemie habe diese Behandlungslücke sogar noch vergrößert. Denn 2020 reduzierten viele Dienste für psychische und neurologische Erkrankungen ihre Hilfsangebote und noch immer sind viele Beratungs- und Serviceangebote unterbrochen. Kein anderer wesentlicher Bereich im Gesundheitssektor sei global so schwer beeinträchtigt worden, so die WHO. „Die Informationen, die wir jetzt über die Auswirkungen von COVID-19 auf die psychische Gesundheit der Welt haben, sind nur die Spitze des Eisbergs“, warnte Generaldirektor Tedros Adhanom Ghebreyesus. „Dies ist ein Weckruf an alle Länder, der psychischen Gesundheit mehr Aufmerksamkeit zu schenken und die psychische Gesundheit ihrer Bevölkerung besser zu unterstützen.“[2] 
Schon vor der Pandemie mangelte es vor allem im globalen Süden an psychiatrischen und psychologischen Fachkräften. So kommt im ostafrikanischen Kenia nur ein Psychiater auf eine halbe Million Menschen.[4] In reichen Ländern wie Deutschland sind es dagegen rund 115.[5] Die Pandemie habe zwar das Interesse und die Sorge um die psychische Gesundheit geweckt, sagt Dévora Kestel, Direktorin der Abteilung für psychische Gesundheit und Substanzgebrauch bei der WHO, „aber sie hat auch gezeigt, dass in der Vergangenheit zu wenig in psychosoziale Dienste investiert wurde. Die Länder müssen dringend handeln, um sicherzustellen, dass die Unterstützung für psychische Gesundheit für alle verfügbar ist.“[2] (CK)
Artikel aus dem Pharma-Brief 2/2022, S. 7
Foto © Jesse Awalt/Flickr
[1] Shuyan L et al. (2021) Globale Auswirkungen der COVID-19-Pandemie auf die Versorgung von Menschen mit psychischen Erkrankungen. Der Nervenarzt
https://link.springer.com/content/pdf/10.1007/s00115-021-01068-2.pdf [Zugriff 9.3.2022]
[2] WHO (2022) Mental Health and COVID-19: Early evidence of the pandemic’s impact. 2 March https://www.who.int/publications/i/item/WHO-2019-nCoV-Sci_Brief-Mental_health-2022.1 [Zugriff 6.3.2022]
[3] WHO (2022) COVID-19 pandemic triggers 25% increase in prevalence of anxiety and depression worldwide. 2 March https://www.who.int/news/item/02-03-2022-covid-19-pandemic-triggers-25-increase-in-prevalence-of-anxiety-and-depression-worldwide [Zugriff 6.3.2022]
[4] Simmank J (2018) Psychisch krank, allein und vergessen. https://www.zeit.de/wissen/gesundheit/2018-10/kenia-afrika-psychisch-kranke-psychiater-behandlung-stigmatisierung?utm_referrer=https%3A%2F%2Fwww.1d5920f4b44b27a802bd77c4f0536f5a-gdprlock%2F [Zugriff 9.3.2022]
[5] Mugglin C et al. (2021) Dringend nötig: ein globaler Blick auf psychische Erkrankungen. Schweizerische Ärztezeitung https://saez.ch/article/doi/saez.2021.20113 [Zugriff 9.3.2022]
Pfizer Angebot an arme Länder – ein Missklang
Auf dem Weltwirtschaftsforum (WEF) in Davos verkündete Pfizer im Mai einen ”accord for a healthier world“. Künftig wolle man 23 Medikamente und Impfstoffe an 45 ärmere Länder zum „Selbstkostenpreis“ abgeben.[1]
Die genauen Konditionen sind ebenso unklar wie die tatsächlichen Preise. Bill Gates, der bei der Vorstellung in Davos dabei war, bezeichnete den ”accord“ als ein „sehr gutes Modell“. Man könnte das Ganze auch als eine Art Vorwärtsverteidigung gegen die Diskussion um die Aufhebung des Patentschutzes für Covid-19-Produkte sehen. Pfizer hat allein in den ersten drei Monaten diesen Jahres mit der Covid-Impfung und dem Medikament zur Behandlung der Erkrankung 26 Milliarden US$ eingenommen. Vor den Türen des WEF protestierte der ghanaische Krankenpfleger George Poe Williams mit der satirischen Aktion „Applaus für Pharmaprofite“ (Bild). Williams sagte: „Wenn ich das verdienen wollte, was Albert Bourla, der Chef von Pfizer, letztes Jahr verdient hat, müsste ich jeden Tag bis 6100 nach Christus arbeiten. Aber was mich wirklich wütend macht, ist, dass Bourla und viele seiner Milliardärskumpel hier am WEF alles tun, um unsere Forderungen nach einer Patentaussetzung zu blockieren – nur damit sie noch mehr Geld verdienen können.“[2] (JS)
Artikel aus dem Pharma-Brief 4/2022, S. 6
Bild © Leo Hyde
[1] Kollewe J (2022) Pfizer to offer all its drugs not-for-profit to 45 lower-income countries. Guardian 25 May www.theguardian.com/business/2022/may/25/pfizer-to-offer-low-cost-medicines-to-45-lower-income-countries
[2] Hyde L (2022) Krankenpfleger protestiert gegen Impfstoffpatente und applaudiert Pharmachefs in Davos für riesige Pandemie-Ausschüttungen. 25. Mai. https://publicservices.international/resources/news/krankenpfleger-protestiert-gegen-impfstoffpatente-und-applaudiert-pharmachefs-in-davos-fr-riesige-pandemie-ausschttungen?id=13061&lang=de
Peru: Aufholbedarf bei Kinder-Impfungen
Masern und Polio-Immunisierung wegen Covid vernachlässigt
Auch im zweiten Pandemiejahr erhielt nur die Hälfte der Kinder unter fünf Jahren eine Grundimmunisierung gegen Masern und Polio. Das peruanische Gesundheitsministerium ist bemüht, die Lücke mit Hausbesuchen zu schließen, doch das Budget für das Impfprogramm wurde gekürzt.
2021 begann in Peru die Impfung gegen Covid-19. Sie führte zusammen mit anderen Präventionsmaßnahmen zu einem Rückgang von Infektionen, Krankenhausaufenthalten und Todesfällen durch diese Krankheit. Die Vorbeugung und Behandlung anderer Erkrankungen wird jedoch weiterhin vernachlässigt. Ein deutliches Beispiel dafür ist die niedrige Impfrate bei Kindern: Landesweit wurde bis November letzten Jahres nur die Hälfte der Kinder unter fünf Jahren gegen Masern geimpft oder erhielt eine vollständige Grundimmunisierung gegen Polio und Diphtherie.
Diese Zahlen, die das Informationssystem (Reunis) des Gesundheitsministeriums bereitstellt, zeigen, dass wirksame Strategien nötig sind, um beim Impfen wieder das Niveau von 2019 zu erreichen. Die Daten vom November 2020 unterscheiden sich nicht wesentlich von denen der Vormonate. Bereits im September letzten Jahres warnte die Organisation Salud con Lupa, dass nicht einmal die Hälfte der Kinder gegen Masern geimpft war oder eine Auffrischungsimpfung gegen Polio, Diphtherie und Influenza erhalten hatte. Mit anderen Worten: Es gibt kaum Fortschritte.
„Impfstoff der Hoffnung“
Dieses Jahr will sich das Gesundheitsministerium auf den regulären Impfplan konzentrieren (17 Impfstoffe, die gegen 26 Krankheiten schützen) und im Rahmen seiner Strategie „Impfstoff der Hoffnung“ Hausbesuche durchführen. Mit der Rückkehr zum Präsenzunterricht (in Peru öffneten am 14. März erstmals seit zwei Jahren wieder die Schulen) dürfte gerade die Impfung der Kinder eine hohe Priorität haben.
Nach Angaben der Weltgesundheitsorganisation (WHO) ist eine Durchimpfungsrate von mehr als 80% nötig, damit die Bevölkerung wirksam gegen eine Krankheit geschützt ist. Im November 2021 lag die Masernimpfquote in Peru aber nur noch bei 54,5%. Zehn der insgesamt 24 Regionen haben es nicht geschafft, mehr als die Hälfte ihrer Zielbevölkerung zu impfen. Die Situation in Ucayali ist sogar noch besorgniserregender: Dort wurden nur knapp 30% der Zielgruppe erreicht. Außerdem lag die Durchimpfungsrate gegen Masern in Peru um 11% niedriger als 2019 (damals lag sie bei über 65 Prozent). In Huánuco, Ica und Madre de Dios betrug der Rückgang sogar mehr als 20%, wie aus den Daten von Reunis hervorgeht.
Dramatischer Rückgang bei Masernimpfungen
Dabei sind die Masern eine hoch ansteckende Krankheit. María Elena Martínez, Leiterin der Immunisierungsabteilung des Gesundheitsministeriums, erklärt, dass ein mit Masern infiziertes Kind allein durch Niesen oder Husten 24 andere anstecken kann. Damit sei das Masern-Virus sogar noch ansteckender als die Omikron-Variante von Covid-19. Masern können zudem schwerwiegende Komplikationen verursachen, insbesondere bei unterernährten Kindern und immungeschwächten Menschen. Deshalb ist es wichtig, dieser Krankheit durch Impfungen im Alter zwischen 12 und 18 Monaten vorzubeugen.
Dank der Impfung ist Peru seit 21 Jahren frei von Masern. Ähnlich verhält es sich mit Polio. Durch die Impfung wurde Kinderlähmung in Peru vor mehr als dreißig Jahren ausgerottet.
Polio-Auffrischung erreicht kaum die Hälfte der Kinder
Doch die zweite Auffrischungsimpfung, die im Alter von vier Jahren verabreicht werden sollte, hat bis November 2021 landesweit gerade einmal 42,4% der Kleinkinder erreicht. Das sind 12% weniger als 2019 und 25% weniger als 2018. Ende 2021 hatten vierzehn Regionen Perus nicht einmal die Hälfte der Kleinkinder gegen Polio geimpft. Auf nationaler Ebene sank die Impfrate um 12% gegenüber 2019 und um mehr als 25% im Vergleich zu 2018.
Polio befällt vor allem das Nervensystem und kann schwere gesundheitliche Folgen haben. Nach Angaben der Weltgesundheitsorganisation führt das Virus in einem von zweihundert Fällen zu dauerhaften Lähmungen der Beine oder Arme. In seltenen Fällen kann die Krankheit auch zum Tod führen.
Weltweit werden geringe Impfraten bei Polio gemeldet. Im ersten Jahr der Covid-19-Pandemie erhielten nur 82% der Kleinkinder ihre Grundimmunisierung. „Die Gefahr, dass Kinderlähmung wieder eingeschleppt wird, ist real“, so Andrés de Francisco, Direktor für Familie, Gesundheitsförderung und Lebensverlauf bei der Panamerikanischen Gesundheitsorganisation.
Diphterie: Noch immer ein Risiko
Im Oktober 2020 gab es in Peru erstmals seit 20 Jahren wieder einen Ausbruch von Diphterie. Ein fünfjähriges Mädchen war das erste Opfer. Sie hatte in ihren ersten Lebensmonaten nur eine Dosis des Impfstoffs erhalten, die jedoch nicht ausreichte, um sie gegen die Krankheit zu schützen, und sie starb. Einige Tage später starb eine ältere Frau.
Um die Durchimpfungsrate bei Diphterie zu erhöhen, wurden im November und Dezember 2020 wöchentliche Impfkampagnen durchgeführt. So wurde Ende des Jahres eine Durchimpfungsrate von 64,6% erreicht. 2021 scheinen wir jedoch vergessen zu haben, wie wichtig es ist, Kinder gegen diese Krankheit zu impfen. Die Impfquote ist auf 45,2% gesunken. In den Dschungelregionen wie Loreto, Madre de Dios und Ucayali wurde nicht einmal eine Quote von 30% erreicht.
Um gegen Diphterie geschützt zu sein, sind 5 Impfungen nötig: Drei Impfdosen im Alter von 2, 4 und 6 Monaten, eine vierte im Alter von 18 Monaten und die letzte mit 4 Jahren.
Bei dem Kombi-Impfstoff, der nicht nur gegen Diphtherie, sondern auch gegen Tetanus, Keuchhusten, Influenza Typ B und Hepatitis B schützt, lag die Durchimpfungsrate bei der dritten Dosis (die im Alter von sechs Monaten verabreicht werden muss) bei 73,5%. Betrachtet man das Problem jedoch nach Regionen, so ist es in Loreto und Ucayali gerade mal gelungen, die Hälfte der Kinder der entsprechenden Altersgruppe zu impfen.
Trotz dieser dramatischen Lage wurde laut dem Transparenzportal des Wirtschafts- und Finanzministeriums das Budget für die Grundimmunisierung bei Kindern für 2022 um 88.297.750 Sol (umgerechnet rund 22 Millionen Euro) reduziert.
Wir drucken diesen Artikel von Melina Ccoillo Sandoval in leicht gekürzter Fassung und mit freundlicher Genehmigung unseres peruanischen Partners Salud con Lupa ab. Die Organisation macht sich für unabhängige und gute Gesundheitsinformationen stark. Der Text ist am 9. März 2022 erschienen. https://saludconlupa.com/noticias/en-2021-no-recuperamos-los-niveles-de-vacunacin-contra-el-sarampin-y-la-
Übersetzung: Claudia Jenkes
Artikel aus dem Pharma-Brief 3/2022, S. 6
Bild © Ministerio de Saldud, Peru
Memento Preis 2022
„Es sind nicht nur die Krankheiten, die vernachlässigt werden, sondern auch die Menschen.“ [1]
Zweimal musste die Verleihung des Memento-Preises digital stattfinden. Dieses Jahr konnten wir die Auszeichnung endlich wieder persönlich überreichen. Die feierliche Zeremonie fand am 20. Oktober im Berliner taz-Haus statt.

Der erste Beitrag des Abends stammte von Evelyne Leandro, die die Gäste mit ihrer persönlichen Geschichte zu vernachlässigten Krankheiten aufrüttelte. Die gebürtige Brasilianerin, die zum Zeitpunkt ihrer Lepra-Diagnose im Jahr 2012 in Deutschland lebte, berichtete eindringlich von ihrer monatelangen Therapie und den begleitenden Problemen. Nach einer oft qualvollen und langen aber letztlich erfolgreichen Behandlung reiste sie zurück in ihre Heimat. Dort nahm sie mit Schrecken die extremen Unterschiede in der medizinischen Versorgung im Vergleich zu Deutschland wahr, die stellvertretend für die Lücke zwischen Globalen Norden und Süden stehen können: „Ich habe mich geschämt. Das System hat versagt.“ Obwohl seit Jahrhunderten bekannt, ist die bakterielle Erkrankung weiter eine Herausforderung für viele ärmere Länder. So erschwert etwa das massive Stigma die frühzeitige Fallfindung. [2] Auch Evelyne Leandro lebt noch immer mit dem Schatten der Erkrankung: „Es ist und bleibt ein Teil von mir.“
Der Medienpreis 2022
 Mit dem Medienpreis wurde in diesem Jahr die freie Journalistin Clara Hellner ausgezeichnet. Sie will mit einer Reportage aus Kenia aufzeigen, wie MedizinerInnen, TierärztInnen und PflegerInnen in dem ostafrikanischen Land gegen giftige Schlangenbisse und deren Folgen kämpfen. Die wenigsten Betroffenen haben Zugang zu einem adäquaten Gegengift, dem wichtigsten Instrument in der Behandlung. Hohe Preise, mangelnde Eignung und geringe Verfügbarkeit weisen deutlich auf ein kommerzielles Marktversagen hin. Ein vielversprechender Ansatz für die Zukunft zielt daher auf stärkere lokale Forschung und Produktion. Die Preisträgerin möchte neben Versorgungslücken auch Zusammenhänge zur Klimakrise in den Blick nehmen. Zum Zeitpunkt der Preisverleihung war Hellner bereits nach Kenia gereist, um ihr Vorhaben in die Tat umzusetzen. Sie schickte ihre Dankesrede daher in Form einer Videobotschaft.
Mit dem Medienpreis wurde in diesem Jahr die freie Journalistin Clara Hellner ausgezeichnet. Sie will mit einer Reportage aus Kenia aufzeigen, wie MedizinerInnen, TierärztInnen und PflegerInnen in dem ostafrikanischen Land gegen giftige Schlangenbisse und deren Folgen kämpfen. Die wenigsten Betroffenen haben Zugang zu einem adäquaten Gegengift, dem wichtigsten Instrument in der Behandlung. Hohe Preise, mangelnde Eignung und geringe Verfügbarkeit weisen deutlich auf ein kommerzielles Marktversagen hin. Ein vielversprechender Ansatz für die Zukunft zielt daher auf stärkere lokale Forschung und Produktion. Die Preisträgerin möchte neben Versorgungslücken auch Zusammenhänge zur Klimakrise in den Blick nehmen. Zum Zeitpunkt der Preisverleihung war Hellner bereits nach Kenia gereist, um ihr Vorhaben in die Tat umzusetzen. Sie schickte ihre Dankesrede daher in Form einer Videobotschaft.
Anschließend sprach Richard Gordon vom South African Medical Research Council (SAMRC) in einem Videobeitrag über die Entstehung, Funktionsweise und Vorteile des WHO mRNA-
Hubs. Die kooperativ ausgerichtete Plattform in Südafrika meldete schon erste Erfolge bei der Entwicklung eines Covid-19-Impfstoffes, der sich an dem des Herstellers Moderna orientiert. [3] Gleichzeitig ist sie vor allem wichtig als Multiplikator für Know-how rund um die mRNA-Technologie. Bereits 15 Partner in Afrika, Asien, Südamerika und Osteuropa profitieren bislang davon. [3] Gordons Beitrag mahnte die Notwendigkeit von Kooperation statt Duplikation an – eine Erinnerung für den Globalen Norden, die so oft in Aussicht gestellte Zusammenarbeit auf Augenhöhe auch als solche einzulösen. Da sei noch Luft nach oben, schließlich habe etwa Biontech als deutsche mRNA-Firma bislang weder Know-how noch Technologie mit dem Hub geteilt, erinnerte anschließend Melissa Scharwey in der Moderation.
Der Forschungspreis 2022
 Den Memento-Forschungspreis erhielt Markus Engstler vom Lehrstuhl für Zell- und Entwicklungsbiologie der Julius-Maximilians-Universität Würzburg. Klaus Brehm, der die neu zusammengesetzte Forschungsjury vertrat, begründete die Auszeichnung mit den Worten: „Nun, der macht halt verdammt gute Spitzenforschung!“ Engstlers Grundlagenarbeit zum Erreger der Schlafkrankheit böte die Möglichkeit, für neue Ansätze in der Diagnose und Behandlung der Infektionserkrankung, deren Erreger durch die Tsetsefliege übertragen werden. In einer anschaulichen Präsentation vermittelte Markus Engstler die Aktivitäten und Ergebnisse seines Forschungsprojektes. Sein Team konnte ein zuvor nie erfasstes weiteres Entwicklungsstadium des Erregers im Menschen festhalten und zudem einen über 100 Jahre lang bestehenden Irrtum bei der Infektion der Tsetsefliege selbst korrigieren. Engstler verwies auch auf die schwierigen Aussichten der Grundlagenforschung, die sich mit rapide schwindenden Mitteln konfrontiert sieht. Hier komme es maßgeblich auf die öffentliche Hand als Geberin an, da abermals der private Markt kein größeres Interesse zeigt. Engstler bedankte sich schlussendlich herzlich beim Bündnis selbst: „Für mich ist der Preis sehr besonders, weil er von der Zivilgesellschaft vergeben wird.“
Den Memento-Forschungspreis erhielt Markus Engstler vom Lehrstuhl für Zell- und Entwicklungsbiologie der Julius-Maximilians-Universität Würzburg. Klaus Brehm, der die neu zusammengesetzte Forschungsjury vertrat, begründete die Auszeichnung mit den Worten: „Nun, der macht halt verdammt gute Spitzenforschung!“ Engstlers Grundlagenarbeit zum Erreger der Schlafkrankheit böte die Möglichkeit, für neue Ansätze in der Diagnose und Behandlung der Infektionserkrankung, deren Erreger durch die Tsetsefliege übertragen werden. In einer anschaulichen Präsentation vermittelte Markus Engstler die Aktivitäten und Ergebnisse seines Forschungsprojektes. Sein Team konnte ein zuvor nie erfasstes weiteres Entwicklungsstadium des Erregers im Menschen festhalten und zudem einen über 100 Jahre lang bestehenden Irrtum bei der Infektion der Tsetsefliege selbst korrigieren. Engstler verwies auch auf die schwierigen Aussichten der Grundlagenforschung, die sich mit rapide schwindenden Mitteln konfrontiert sieht. Hier komme es maßgeblich auf die öffentliche Hand als Geberin an, da abermals der private Markt kein größeres Interesse zeigt. Engstler bedankte sich schlussendlich herzlich beim Bündnis selbst: „Für mich ist der Preis sehr besonders, weil er von der Zivilgesellschaft vergeben wird.“
Zum Abschluss des offiziellen Teils appellierte die Moderation an die deutsche Politik, global vernachlässigten Gesundheitsbedürfnissen einen höheren Stellenwert einzuräumen. Dazu gehöre es natürlich auch, die Stimmen der Betroffenen zu hören. (CK, MK)
Weitere Impressionen: Preisverleihung 2022
[1] Zitat von Evelyne Leandro während der Preisverleihung.
[2] Pharma-Brief (2022) Tödliches Spiel auf Zeit. Nr. 2, S. 4
[3] Green A (2022) South Africa‘s mRNA hub confronts old problems and new directions. Devex, 10 Nov. [Zugriff 6.12.2022]
Artikel aus dem Pharma-Brief 10/2022, S. 6-7
Fotos: © Jakob Frey-Schaaber
Screenshot: © Clara Hellner
Medikamente für Alle oder für die Reichen?

Justizministerium hört Meinungen zum Patent-Waiver für Covid-19 Produkte
Im Herbst wird die Welthandelsorganisation (WTO) über eine Ausweitung von Ausnahmen für den Patentschutz auf Covid-19 Diagnostika und Medikamente diskutieren. Die Industrie ist strikt dagegen, stehen doch hohe Gewinne auf dem Spiel.
Kritik wirkt: Deutschland wird transparenter
Mehr Ergebnisse klinischer Studien veröffentlicht
Nur wenn alle Medikamentenstudien ans Licht gelangen, können gute therapeutische Entscheidungen getroffen werden. Doch bei der Veröffentlichung der Ergebnisse gibt es große Lücken – trotz eindeutiger Regeln. Das hatte 2019 eine Studie bloßgelegt.[1] Immerhin sorgen einige Staaten inzwischen für mehr Transparenz, das zeigen neue Untersuchungen von TranspariMED.
Eigentlich ist die Veröffentlichung klinischer Studien seit 2014 in der EU vorgeschrieben: Die Ergebnisse müssen innerhalb eines Jahres nach Abschluss des Forschungsprojektes in das europäische Studienregister [2] eingetragen werden. Doch diese Regel wurde anfangs schlecht kommuniziert und häufig missachtet. Seit kurzem müssen Studien-Sponsoren bei Versäumnissen mit empfindlichen Bußgeldern rechnen. Allerdings gilt das erst für Studien, die nach Januar 2022 begonnen wurden.
Besonders nachlässig beim Thema Transparenz waren in der Vergangenheit die Universitäten. Das zeigte eine Untersuchung von TranspariMED und der BUKO Pharma-Kampagne, die 2019 viel Aufsehen erregte.[1]
Für die Kontrolle der Veröffentlichungspflicht sind die jeweiligen nationalen Zulassungsbehörden zuständig, sie blieben aber u.a. in Deutschland weitgehend untätig. Damals hatten die drei deutschen Universitäten, die die meiste klinische Forschung betreiben, nur von 2,5% ihrer Studien die Ergebnisse fristgerecht gemeldet. Dagegen hatten im Vereinigten Königreich die fünf Universitäten mit den größten Forschungszentren im gleichen Jahr bei 69% der Studien die Ergebnisse rechtzeitig bekannt gemacht. Dieses vergleichsweise gute Ergebnis war einer 2018 begonnenen öffentlichen Debatte im Land über Transparenz bei klinischen Studien zu verdanken, die Parlament und Forschungsförderer mit einschloss.
Ein umfassenderes Bild
Eine aktuelle Untersuchung aller registrierten Studien im europäischen Wirtschaftsraum[3] von TranspariMED[4] zeigt, dass die Kritik gewirkt hat. Innerhalb von 20 Monaten[5] hat Deutschland seine Berichtsquote bei allen gemeldeten Studien von 44% auf 66% erhöht. Nur das Vereinigte Königreich macht es mit 74% noch besser – ist aber nach dem Brexit nicht mehr Teil der EU.
Am anderen Ende der Skala befinden sich vier Staaten, die die größte Zahl an Studien mit fehlenden Ergebnissen aufzuweisen haben. Spitzenreiter in Sachen Intransparenz ist Italien mit 1.299 beendeten, aber nicht berichteten Studien, gefolgt von den Niederlanden (849), Spanien (837) und Frankreich (736).
Kontrolle zahlt sich aus
Eine weitere Untersuchung von TranspariMED zeigt, wie wichtig gute Kontrollstrukturen für eine transparente klinische Forschung sind.[6] Dabei wurden die Regulierungsbehörden in den zehn Ländern befragt, in denen die meisten Studien durchgeführt werden. Die zuständigen Stellen aus sieben Staaten[7] antworteten ausführlich. Frankreich, Italien und Spanien reagierten nicht – ausgerechnet die Länder, in denen die Ergebnisse sehr vieler Studien nicht rechtzeitig gemeldet werden und die Berichtsqualität der gemeldeten Studien häufig zu wünschen übrig lässt.
Aus den Antworten der Behörden, wird die unterschiedliche Praxis bei der Kontrolle deutlich. Das fängt bei der Höhe der Bußgeldern für säumige Berichterstatter an. Die Skala reicht von 25.000 € in Deutschland bis zu 250.000 € in Belgien. Drei Länder haben die Höhe noch nicht festgelegt. In Dänemark muss jede Strafe von einem Gericht verhängt werden, was eine erhebliche Hürde darstellt.
Eine wichtige Aufgabe ist es, das von der Studienleitung (Sponsor) angegebene Enddatum einer Studie zu überprüfen. Das ist entscheidend für die Berechnung der Meldefrist, bis zu der die Ergebnisse in das Register eingetragen werden müssen. Denn Studien können länger dauern als geplant oder vorzeitig abgeschlossen werden. Hier sind einige Behörden aktiver als andere.
Entscheidend ist aber, was passiert, wenn Ergebnisse überfällig sind und nicht an die nationalen Zulassungsbehörden gemeldet werden. Zwar werden laufende oder fällige Studien inzwischen besser auf Einhaltung der Berichtspflichten überwacht, doch bei älteren Studien gibt es zum Teil noch große Meldelücken. Während Deutschland, Österreich, Dänemark und Belgien viel dafür getan haben, die Lücken zu schließen, wächst in Italien und Frankreich die Zahl der nicht gemeldeten Studienergebnisse. Auch Schweden unternimmt zu wenig. (JS)
Artikel aus dem Pharma-Brief 9/2022, S.1
[1] Pharma-Brief (2019) Klinische Studien: Universitäten lassen Transparenz vermissen. Nr. 4-5, S. 5
[2] European Union Drug Regulating Authorities Clinical Trials Database (EudraCT), seit 31.1.2022 Clinical Trials Information System (CTIS). Während einer Übergangszeit werden die Systeme parallel betrieben. Ab dem 31.1.2025 müssen alle noch laufenden Studien in das neue System CTIS übertragen sein.
[3] Europäische Union plus Island, Liechtenstein und Norwegen. Die EU-Zulassungsbehörde ist für alle diese Staaten zuständig.
[4] TranspariMED et al. (2022) Missing clinical trial data in Europe. Die Pharma-Kampagne hat die Studie mitpubliziert. https://bukopharma.de/images/aktuelles/TranspariMED_2022_Missing_clinical_trial_data.pdf
[5] Dez. 2020 bis Juli 2022. Aus methodischen Gründen hier auf Basis aller Studien. Nicht alle sind abgeschlossen, deshalb ist die Meldequote von 74% kaum zu übertreffen.
[6] TranspariMED et al. (2022) Clinical trial regulation in Europe. Die Pharma-Kampagne hat die Studie mitpubliziert. https://bukopharma.de/images/aktuelles/Transparimed_2022_Clinical_trial_regulation.pdf
[7] Belgien, Dänemark, Deutschland, Finnland, Niederlande, Österreich und Schweden
Kindergesundheit und Corona
Folgen der Pandemie in Nord und Süd
Um den Gesundheitszustand von Kindern ist es nach drei Jahren Pandemie nicht gut bestellt. In Kliniken fehlt es an personellen und finanziellen Ressourcen, um eine bedarfsgerechte Versorgung zu gewährleisten. Was ist hier und auch weltweit schiefgelaufen? Darüber sprachen wir mit dem Kinder- und Jugendmediziner Carsten Krüger.
Dr. Krüger, wie stark waren Kinder von Covid-Erkrankungen betroffen?
Das, was man befürchtet hat, ist nicht eingetreten in der Kinder- und Jugendmedizin. Wir haben natürlich kranke Kinder gesehen und sehen sie heute ab und zu noch. Auch bei uns in der Klinik haben wir schwere Komplikationen gesehen. Es gibt auch vereinzelte Todesfälle bei Kindern, aber die absoluten Zahlen liegen im niedrigen dreistelligen Bereich in Deutschland, also weit entfernt von irgendetwas, was in der Erwachsenenmedizin zu sehen ist. Somatische Effekte sieht man hauptsächlich bei Kindern mit schweren Erkrankungen anderer Art, also zum Beispiel bei denjenigen mit Krebserkrankungen, angeborenen Herzfehlern oder neurologischen Erkrankungen. Die Probleme für Kinder entstanden vielmehr aus den Folgen der Isolation und der Vorsichtsmaßnahmen.
Was haben sie beobachtet?
Eindeutig zu sehen sind die psychosozialen Folgen. Die Kinder- und Jugendpsychiater und Psychotherapeuten klagen jetzt schon darüber, dass sie quasi überrannt werden von den Patienten und ihren Familien und dessen nicht Herr werden. Und das wird sich viel stärker als im körperlichen Bereich über die nächsten Jahre und Jahrzehnte auswirken. Also die Folgen für die Kinder und Jugendlichen, die wir immer mit indirekten Folgen beschreiben, die sind wirklich sehr bedrückend.
Sprechen Sie über die Kindergesundheit auch im internationalen Kontext?
Wenn Sie in Länder des Südens gehen, nach Afrika, Asien oder Südamerika, ist der rein medizinische Bereich quasi zu vernachlässigen. Da spielt für die Kinder- und Jugendmedizin die Infektion und Pandemie biologisch oder medizinisch gesehen keine Rolle. Es gibt dort so viele andere Erkrankungen, die viel drängender sind. Das fängt bereits bei einer Nicht-Erkrankung an, nämlich bei dem Problem der Unterernährung und Fehlernährung. Das sind Probleme, die die Menschen viel mehr umtreiben.
Wo wurden Probleme verursacht?
Die Katastrophe im Medizinbereich bestand darin, dass massenhaft Ressourcen aus der Kinder- und Jugend-Versorgung abgezogen worden sind und die gesamte Nachschub-Organisation nicht mehr funktioniert hat, weil die internationalen Lieferketten zusammengebrochen sind. Impfprogramme, die Neugeborenen-Versorgung oder die Versorgung von Schwangeren bei der Geburt sind dadurch massiv beeinträchtigt gewesen. Und im Gegensatz zu den Industriestaaten, die Sicherungssysteme einbauen konnten, saßen viele Menschen in anderen Ländern buchstäblich auf der Straße und wussten nicht, wie sie den nächsten Tag das Essen besorgen sollten.
Welche Entwicklungen sehen Sie kritisch?
Der Grad an Hunger und Unterernährung, wovon hauptsächlich Kinder, Jugendliche und Frauen betroffen sind, hat massiv zugenommen und ist kausal mit den Folgen der Pandemie in Verbindung zu bringen. Zum Beispiel hat die mangelnde Schulbildung bei über 400 Millionen Kindern bewirkt, dass sie diese eine warme Mahlzeit am Tag nicht mehr bekommen. Die Covid-Folgen für die Kinder und die Gesundheit sind direkt vernachlässigbar, aber indirekt sind sie katastrophal.
Inwieweit waren schwangere Frauen von den Einschränkungen betroffen?
Jeden Tag werden Kinder geboren und trotz dessen, dass man bei den Geburten keine Pause machen kann, ist es in Ländern des Südens aufgrund fehlender eigener Schutzmöglichkeiten passiert, dass in diesem Bereich nicht gearbeitet wurde. Ich kann aus erster Hand berichten, dass zum Beispiel in Malawi Frauen und deren zu gebärende Kinder bzw. Neugeborenen zu Schaden und auch letztlich zu Tode gekommen sind, weil die Versorgung zusammengebrochen ist.
Was müsste getan werden, damit die Gesundheit von Kindern auch in Krisenzeiten nicht zu kurz kommt?
Im europäischen Kontext muss sich auf gesundheitspolitischer und gesellschaftlicher Ebene ganz klar die Wahrnehmung dahingehend ändern, dass Kinder und Jugendliche immer an vorderster Stelle mit bedacht werden müssen, weil sie eben diejenigen sind, die neben alten Menschen die stärkste Vulnerabilität aufweisen. Heißt, man muss gezielt intervenieren und beispielsweise genug finanzielle Mittel, Personal und Ausstattung für Gesundheit, Bildung und gesunde Ernährung zur Verfügung stellen. Das bedeutet, wir müssen die sozialen Determinanten von Gesundheit viel mehr in den Blick nehmen und gerade auch die Randgruppen unserer Gesellschaft einbeziehen. Es wird nämlich häufig übersehen, dass wir unsere Programme sehr stark an der zentralen Großgruppe unserer Gesellschaft ausrichten, aber die Randgruppen, die sowieso schon Schwierigkeiten haben mitzukommen, vergessen.
Und was müsste international passieren?
Im globalen Kontext ist die Sache noch viel, viel problematischer. Für mich wäre schon viel erreicht, wenn wir eine soziale Grundsicherung hätten, die auch eine Krankenversicherung einschließt. Also dass Behandlungen von Kindern und Jugendlichen nicht dazu führen, dass deren Familien in bitterste Armut abrutschen. Wenn wir viel mehr in Gesundheitsbereiche investieren, sprich Personal verstärkt ausbilden, aber auch die Gesundheitssysteme strukturell verbessern, also dass wirklich funktionierende Gesundheitseinrichtungen vorhanden sind, dass die Ausrüstung vorhanden ist, dass auch die Überweisungen funktionieren und dergleichen mehr. Ich denke, nur so kommen wir da weiter, denn wir werden immer wieder mit Epidemien und Pandemien befasst sein.
In punkto Risikokommunikation, was wären da Ihre Wünsche?
In Deutschland haben wir uns ziemlich weit von sachlicher Diskussion entfernt und das ist leider auch in der Gesundheitskommunikation von Seiten der offiziellen Stellen teilweise nachzuvollziehen und zu sehen. Das trägt nicht dazu bei, den Leuten mehr Vertrauen zu geben. Ich kann nicht ständig vor irgendwelchen Katastrophen warnen, wenn die zweimal nicht eingetreten sind. Beim dritten Mal sagen die Leute „das interessiert mich nicht mehr.“ Man muss ganz anders kommunizieren und die Leute mitnehmen. Und man muss auch positive Botschaften aussenden, nicht nur immer die negativen Botschaften. Ich glaube, das ist gerade in Deutschland nicht gut gelungen. Wir neigen in den letzten Jahren dazu, das Kind mit dem Bade auszuschütten, entweder zu verharmlosen oder zur Katastrophe aufzubauschen.
Ich würde mir wünschen, dass auf nationaler und internationaler Ebene ehrlich kommuniziert würde und dass auch ehrlich geantwortet würde. Zum Beispiel „wir akzeptieren zum Zeitpunkt X, dass bestimmte Dinge nicht bekannt sind oder nicht voraussagbar sind“ und dann unterhalten wir uns in vier Wochen nochmal, ob wir neue Erkenntnisse haben. Das ist diese Sachlichkeit, die leider verloren gegangen ist.
Wie gehen Sie in Ihrem beruflichen Alltag mit diesem Problem um?
Man muss versuchen, die Menschen bei dieser Arbeit im medizinischen Bereich mitzunehmen und ihnen zu zeigen, dass es zwar ein neuartiger Erreger ist, aber dass man damit auch umgehen kann. Sprich, man lernt, sich so zu verhalten, dass man sich keinem ungebührlich hohen Risiko aussetzt. Und dazu gehört ehrlich gesagt auch die Eigenverantwortung des Einzelnen, sich impfen zu lassen.
Das ist die eine Seite. Die andere Seite ist die Kommunikation mit den Eltern und Schwangeren. Diese ist in den letzten drei Jahren schwieriger und auch aggressiver geworden. Wir haben leider feststellen müssen, dass das Verständnis für den Gegenüber nicht mehr so vorhanden ist. Bei vielen Maßgaben, die uns vom Gesetzgeber vorgegeben sind, erleben wir zunehmend, dass darauf mit weniger Verständnis reagiert wird. Zum Beispiel, was das Testen betrifft. Die Kommunikation ist insgesamt schwieriger und auch langwieriger geworden.
Was ist Ihnen noch wichtig, wenn es um die globale Sicht auf die Pandemie geht?
Mir wäre wichtig, dass begriffen wird, dass diese Erkrankung eine zusätzliche Erkrankung ist, die jetzt in der Menschheit existiert und die wir auch nicht wieder loswerden werden, auch durch Impfungen nicht. Jedenfalls nicht mit den Impfstoffen, die wir haben. Aber wir haben einige Möglichkeiten, damit sinnvoll und gut umzugehen. Wir müssen wieder zu einer gewissen Normalität zurückfinden, weil nämlich unser Handeln massive Auswirkungen auch auf das Leben vieler, vieler Milliarden Menschen auf der Welt hat. Weniger im Gesundheitsbereich, sondern einfach durch die Auswirkungen auf die globalen Verflechtungen.
Dieses in Auszügen abgedruckte Gespräch führte Diana Wiesner. In Kürze können Sie es als Podcast hören:
https://bukopharma.de/mutter-kind-gesundheit-feb
Artikel aus dem Pharma-Brief 10/2022, S.3
Ist die Arzneimittelkontrolle eingekauft?
Die sechs wichtigsten Arzneimittelzulassungsbehörden der Welt[1] finanzieren sich zu großen Teilen direkt durch Pharmafirmen. Da sich viele Länder an ihren Entscheidungen orientieren, ist dieser kommerzielle Einfluss ein weltumspannendes Problem.
Die Investigativjournalistin Maryanne Demasi hat für die britische Medizinfachzeitschrift BMJ die Behörden unter die Lupe genommen.[2] Trauriger Spitzenreiter ist die australische TGA, deren Budget zu 96% aus Pharmageldern stammt, gefolgt von der EU-Behörde EMA mit 89%, Schlusslicht ist Health Canada mit 50,5%. Das Geld verschafft Einfluss, denn die Behörden fungieren zunehmend auch als Berater der Firmen für die Planung von Arzneimittelstudien. Auch die Stellen der KontrolleurInnen hängen letztlich vom Verhalten einer Behörde ab: Je strenger sie urteilt, umso weniger Zulassungsanträge werden eingereicht und umso geringer sind die Gebühreneinnahmen.
Der Industrieeinfluss war nicht immer so stark. 1995 machten bei der EMA Gebühreneinnahmen von der Industrie gerade einmal 20% der Einnahmen aus. Bis 1992 finanzierte sich die US-Behörde FDA vollständig aus Steuermitteln. Danach wurden per Gesetz Gebühren für die Industrie eingeführt, 2021 machten sie 65% der FDA-Einnahmen aus. Im Gegenzug wurden der Industrie schnellere und einfachere Zulassungen versprochen. Seither wurden die Standards in den USA mehrfach weiter abgesenkt:[3] So wurde 1997 die Verpflichtung aufgehoben, dass für jedes neue Medikament mindestens zwei klinische Studien durchgeführt werden müssen, die beide eine Wirksamkeit belegen. 2012 wurde die Nutzung von Surrogat-Endpunkten (statt direkt patientenrelevanter Ergebnisse) weiter erleichtert.
Es gibt einen wachsenden Anteil von beschleunigten Zulassungen, bei denen die Hürden erheblich geringer sind. Bei der FDA machen sie inzwischen 68% aller neuen Arzneimittel aus, die EMA folgt mit 50%, in Kanada sind es dagegen nur 16%. Mag es in Ausnahmefällen mangels Behandlungsalternativen akzeptabel sein, Medikamente mit dünner Evidenz frühzeitig zuzulassen, ist es dennoch bedenklich, dass solche Verfahren zur Regel werden. Sie setzen PatientInnen einem höheren Risiko bei ungesichertem Nutzen aus. Erschwerend kommt hinzu, dass mit der vorzeitigen Zulassung verbundene Auflagen für bestätigende Studien oft nicht eingehalten oder verspätet umgesetzt werden.
Maryanne Demasi verweist darauf, dass beschleunigt zugelassene Medikamente überdurchschnittlich häufig wieder vom Markt genommen werden müssen. Im Pharma-Brief haben wir wiederholt über fragwürdige Zulassungsentscheidungen und Rückzüge von Arzneimitteln wegen zu hohen Schadenspotenzials berichtet.
Mit welchen Daten?
Nur zwei der sechs Behörden (Japan, USA) verlangen von den Herstellern routinemäßig die individuellen PatientInnendaten, obwohl nur mit diesen eigene Auswertungen der Studienergebnisse möglich sind. Die US-FDA macht das auch regelmäßig. Allerdings hat die FDA mit 5,8 Mrd. € mit Abstand den größten Etat. Die europäische EMA muss dagegen mit 386 Mio. € auskommen.
Besonders schwer haben es die Firmen bei der Zulassung nicht. Die Rate der positiven Entscheide liegt zwischen 83% (Kanada) und 98,5% (Vereinigtes Königreich). Ausnahme sind die USA: bei Biologika beträgt die Erfolgsquote 29% und für alle anderen Medikamente 69%. Ob das mit einer strengeren Prüfung oder mit der Tatsache zusammenhängt, dass Hersteller oft zuerst in den USA einen Zulassungsantrag stellen (und es bei einem Misserfolg dann andernorts gar nicht mehr versuchen), bleibt unklar.
Interessenkonflikte
Nicht alle Behörden machen Interessenkonflikte transparent. Eine wichtige Rolle spielen in diesem Zusammenhang auch externe ExpertInnen, die bei schwierigen Entscheidungen oft das Zünglein an der Waage sind. Demasi hat das beispielhaft bei den zu Covid-19-Impfstoffen konsultierten Fachleuten analysiert. Hier schnitt Japan mit einer Rate von 75% der Beteiligten mit Konflikten besonders schlecht ab, es folgt Australien mit 50%. Dagegen waren es in Kanada 0%, bei der EMA 3%.
Drehtür
Auch der Rollenwechsel zwischen Kontrolle und Kontrollierten ist bedenklich. EMA-Direktor Thomas Lönngren gründete zum Ende seiner Amtszeit 2010 direkt eine Beratungsfirma und ließ die Industrie an seinem Insiderwissen teilhaben.[4],[5] Die gegenwärtige EMA-Direktorin Emer Cooke war 1992-1998 beim Europäischen Pharmaverband Efpia für Regulierung – also für die EMA – zuständig.[6]
Noch deutlicher ist der Drehtüreffekt bei der FDA: Zwischen 2006 und 2019 nahmen neun von zehn der ChefInnen nach Ende ihrer Amtszeit Jobs der Pharmaindustrie an. Aber auch ein Viertel der KontrolleurInnen der FDA, die Krebsmedikamente beurteilten und die Behörde verließen, berieten im Anschluss die Industrie oder wurden von Medikamentenfirmen eingestellt.
KritikerInnen fordern Maßnahmen, um das Vertrauen in die Kontrolle wieder herzustellen: Bei ExpertInnen-Komitees müssten alle Interessenkonflikte detailliert mit Angabe der gezahlten Summen offengelegt und vor allem begründet werden, warum niemand ohne Konflikte gefunden wurde. Das Verfahren der beschleunigten Zulassung müsste grundsätzlich überdacht werden: Welche Surrogat-Endpunkte sind hinreichend zuverlässig, um einen Nutzen für PatientInnen wahrscheinlich zu machen? Und sind bestätigende Studien bereits begonnen worden? Bei negativem Ausgang müssten die Mittel dann auch zügig wieder vom Markt verschwinden. (JS)
Artikel aus dem Pharma-Brief 7-8/2022, S.4
Bild © Frank Vicentz
[1] TGA (Australien), EMA (EU), MHRA (Vereinigtes Königreich), PMDA (Japan), FDA (USA), Health Canada (Kanada)
[2] Demasi M (2022) From FDA to MHRA: are drug regulators for hire? BMJ; 377, p o1538
[3] Mitchell AP et al. (2022) The Prescription Drug User Fee Act. Med Care; 60, p 287
[4] Pharma-Brief (2011) Fliegender Seitenwechsel. Nr. 2-3, S. 5
[5] Pharma-Brief (2011) EMA reagiert. Nr. 4, S. 8
[6] EMA (2022) Executive director www.ema.europa.eu/en/about-us/who-we-are/executive-director [Zugriff 6.9.2022]
HIV und TB-Programme: Ausgebremst durch Covid
Solide Finanzierung des globalen Fonds ist dringend nötig
Covid-19 hat die Kontrolle von HIV und Tuberkulose (TB) um Jahre zurückgeworfen, schätzt die WHO.[1] Zwei AktivistInnen aus Indonesien und Kenia schildern, was das für die Betroffenen bedeutet. Um das verlorene Terrain wieder wettzumachen, müssten die Anstrengungen jetzt deutlich vergrößert werden. Dazu braucht es unter anderem eine solide Finanzierung des Globalen Fonds.[2] Im Herbst steht die nächste Wiederauffüllungskonferenz an.
 Wo liegen die Herausforderungen in Indonesien, Frau Sari?
Wo liegen die Herausforderungen in Indonesien, Frau Sari?
Ani Herna Sari: Indonesien ist aus meiner Sicht immer noch mit verschiedenen komplexen Herausforderungen und Hindernissen konfrontiert: Umfang und Qualität der Behandlungsprogramme müssen verbessert werden, aber auch Präventionsmaßnahmen sind nicht ausreichend. So gibt es immer noch viele HIV-Infizierte und Tuberkulosekranke, die nicht behandelt werden können, und die Finanzierung der einzelnen Programme hängt immer noch von der internationalen finanziellen Unterstützung durch den Globalen Fonds ab. Eines der Hauptprobleme ist die Ermittlung von Kontaktpersonen, weil sich die Betroffenen schämen. Stigmatisierung und Diskriminierung sind in Indonesien immer noch sehr groß. Die PatientInnen ziehen dann weg, in einen anderen Bezirk, was die Kontrolle von Tuberkulose und HIV erschwert.
Wie wirkte sich Covid-19 auf Ihre Arbeit aus?
Covid verbreitete sich sehr schnell. Die Menschen hatten Angst, in die Gesundheitseinrichtung zu kommen, sie hatten Angst vor Covid. Und wir wissen, dass die Zahl der gemeldeten Tuberkulose- und HIV-Fälle zurückgegangen ist, weil die Aufklärungsarbeit zurückgefahren wurde. Wir konnten uns nicht frei bewegen und mussten alle Aktivitäten einschränken. Alle gerieten plötzlich in Panik, weil sich Covid in ganz Indonesien ausbreitete.
Ihr Wunsch an die deutsche Regierung?
Ich kann mir nicht aussuchen, wo ich geboren werde und aufwachsen möchte. Und ich kann mir auch nicht aussuchen, ob ich in einer reichen oder in einer armen Familie lebe. Aber ich glaube, dass jeder Mensch das gleiche Recht hat, frei von behandelbaren Krankheiten zu sein und gesund zu leben.
 Wo liegen in Kenia die Hauptprobleme, Frau Wanjiru, und was tut der Globale Fonds?
Wo liegen in Kenia die Hauptprobleme, Frau Wanjiru, und was tut der Globale Fonds?
Naomi Wanjiru: Ich bin im Gesundheitswesen tätig und bekomme jeden Monat ein Gehalt. Was ist mit den Menschen, die nicht einmal für ihr Essen sorgen können? Können Sie diesen Leuten sagen, geh und kauf dir Medikamente? Ich bin sehr dankbar, dass es den Globalen Fonds gibt, der Medikamente, psychosoziale Beratung und Gesundheitsdienste auf Gemeindeebene finanziert. Dort können die Betroffenen hingehen, wenn sie über ihre Probleme sprechen wollen und man kann Lösungen finden.
Ich habe Patienten gesehen, die kamen, als es ihnen sehr schlecht ging, aber jetzt meistern sie ihr Leben und versorgen sogar ihre Familien - sowohl mit HIV als auch mit Malaria und TB. Dafür bin ich sehr dankbar. Ich selbst war an Knochen-Tuberkulose erkrankt und war ein Jahr lang ans Bett gefesselt. Ich konnte nicht laufen. Ich konnte nichts tun. Glücklicherweise gab es einen freiwilligen Helfer, der mir Medikamente brachte.
Was sind für Sie die wichtigsten Prinzipien des Globalen Fonds?
Wenn die Finanzierung gesichert ist, kann man tun, was nötig ist. Aber das Wichtigste ist die Rechenschaftspflicht. (…) Das Geld, das zur Verfügung gestellt wird, muss die Gemeinschaft erreichen. Es muss bei den Menschen ankommen. Und die sind nicht im Festsaal und nicht in den Büros, sie sind in der Gemeinde! Vielleicht kommt ein Patient in die Klinik, nimmt das Medikament und wird geheilt. Aber was ist mit denen, die arm sind? Es geht darum, dass wir unsere Kapazitäten erweitern und die Menschen zu Hause aufsuchen. Wenn wir an der Basis ansetzen, werden die Gelder, die der Globale Fonds zur Verfügung stellt, ihre volle Wirkung entfalten.
Wie hat Covid-19 Ihr Arbeitsumfeld verändert?
Ich würde sagen, dass wegen Covid alles zum Stillstand gekommen ist. Es drehte sich alles um Covid. Es betraf uns im Arbeitsbereich, in der Wirtschaft, alle waren betroffen. Durch die Lockdowns haben die Menschen keinen Zugang zu den HIV-Medikamenten und den TB-Medikamenten gehabt. Man hat uns untersagt, die Medikamente in die Gemeinden zu bringen. Jetzt liegt es in unserer Verantwortung, proaktiv zu handeln, auf alles vorbereitet zu sein. Wir wissen, dass Covid noch nicht vorbei ist. Vielleicht werden wir schon morgen oder vielleicht im nächsten Jahr oder in der nächsten Woche von einer weiteren Pandemie hören. Darauf müssen wir vorbereitet sein. Was haben wir aus Covid gelernt? Welche Mittel müssen bereitgestellt werden, falls es eine weitere Pandemie gibt? Und danach sollten wir auch andere Krankheiten nicht vergessen. Denn auch die sind immer noch da. Es darf nicht sein, dass eine Pandemie wie Covid kommt und wir vergessen HIV, wir vergessen TB. Man kann an TB sterben und man kann vielleicht Covid überleben. Beide Krankheiten sollten also gleichzeitig behandelt werden. Und es liegt an uns, die Mittel bereitzustellen, um HIV, TB, Malaria und Covid-19 zu kontrollieren.
Was ist Ihr Wunsch an die deutsche Regierung?
Stellt Geld für den Globalen Fonds zur Verfügung und sorgt dafür, dass er die Gesundheitsdienste auf Gemeindeebene stärkt, (…) unser Gesundheitssystem stärkt. Wenn unser Gesundheitssystem stark ist, lassen sich auch alle anderen Probleme bewältigen. Ich denke, dass nur wer in der Lage ist, sich um sich selbst zu kümmern, für sich selbst zu sorgen, auch gesund wird.
Das Aktionsbündnis gegen Aids hat die beiden (hier stark gekürzt abgedruckten) Interviews anlässlich des Welttuberkulosetags 2022 veröffentlicht. In voller Länge können Sie die Gespräche mit Ani Herna Sari und Naomi Wanjiru hier anschauen: https://www.aids-kampagne.de/aktuelles/2022-03-18-welt-tuberkulose-tag-2022. Der Kontakt wurde über das Global Funds Advocates Network hergestellt.
Artikel aus dem Pharma-Brief 3/2022, S. 3
Bild Dialog © Ani Herna Sari
[1] WHO (2021) Global Tuberculosis report. www.who.int/publications/i/item/9789240037021 [Zugriff 31.3.22]
[2] Der Globale Fonds zur Bekämpfung von Aids, Tuberkulose und Malaria (GFATM) spielt eine wichtige Rolle bei der TB-Bekämpfung. Die öffentlich-private Partnerschaftsinitiative stellt 77 % der internationalen Gelder, die für Tuberkulose Programme ausgegeben werden. www.theglobalfund.org/en
HIV und COVID-19
Wechselwirkungen und mangelnde Kontrolle
HIV-Infizierte haben ein um 30% höheres Risiko, schwer an Corona zu erkranken oder daran zu sterben.[1] Das gilt besonders für Menschen, die keinen Zugang zu HIV-Medikamenten haben und deren Immunsystem stark geschwächt ist. Trotzdem gehen beim Zugang zu Impfstoffen gerade HIV-Schlüsselgruppen häufig leer aus. Wechselwirkungen zwischen beiden Pandemien sind offensichtlich und sollten mehr Aufmerksamkeit bekommen.
Die COVID-19 Pandemie hat den Zugang zu HIV-Testung und Behandlung, aber auch zu Präventionsangeboten deutlich erschwert. Bereits im vergangenen Jahr warnte der UNAIDS-Report vor wachsender Ungleichheit infolge von SARS-Cov-2 und dass bei der Pandemiekontrolle niemand zurückgelassen werden dürfe.[2] So sind rund 800.000 Kinder weltweit HIV-positiv und werden nicht mit den für sie lebenswichtigen antiretroviralen Medikamenten behandelt. Doch auch bei der Corona-Impfung gehen Kinder und Jugendliche zumeist leer aus, weil die Impfstrategien vieler Länder diese Altersgruppe noch gar nicht erfassen.[3] Südafrika zählt zu den wenigen Ländern des afrikanischen Kontinents, die den Biontech-Impfstoff für die Altersgruppe der 12-17jährigen zugelassen haben.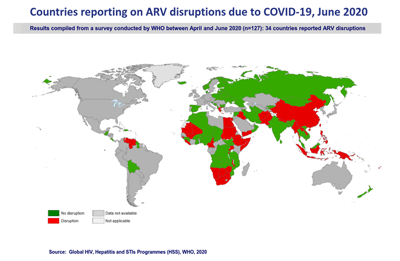
34 Länder meldeten der WHO auf dem Höhepunkt der Corona-Pandemie im Sommer 2020 Unterbrechungen bei ihren Versorgungsangeboten im Bereich sexuell übertragbarer Krankheiten.
Corona verschärft Ungleichheiten und Zugangsprobleme
Eine effektive Pandemie-Kontrolle wäre bei HIV und COVID gleichermaßen entscheidend für die globale Gesundheit. Denn es gibt Wechselwirkungen zwischen beiden Krankheiten. Vieles spricht etwa dafür, dass die sich derzeit ausbreitende Omikron-Variante während einer längeren Erkrankung bei einer Person mit einem geschwächten Immunsystem entstanden ist. Weil die stark mutierte Variante erstmalig im südlichen Afrika auftrat, ist es nicht unwahrscheinlich, dass sie der HIV-Pandemie zu verdanken ist, schrieb unlängst das British Medical Journal.[4] HIV ist in der Region eine häufige Ursache für Immundefekte, etwa acht Millionen der 60 Millionen EinwohnerInnen Südafrikas leben mit HIV.
Bei vielen der in Südafrika neu diagnostizierten Fälle ist die HIV-Infektion bereits weit fortgeschritten und das Immunsystem ist extrem anfällig. Viele dieser Menschen haben schon einmal eine Therapie begonnen, sind aber nicht in ständiger Behandlung oder haben die Behandlung abgebrochen. Gründe dafür sind zum einen Armut und Stigmatisierung der Betroffenen, aber auch unbezahlbare Kosten der Behandlung oder ein schlechter Zugang zu psychischen Diensten. COVID-19 hat diese bestehenden Herausforderungen noch verschärft und den Zugang zu HIV-Tests und zur Routineversorgung HIV/Aids-Infizierter weiter verschlechtert.
Viele immungeschwächte Personen haben sich deshalb mit dem Corona-Virus angesteckt – also Menschen, die einerseits ein höheres Risiko für langwierige Infektionen haben und andererseits eher Träger von Mutationen sind. Umso wichtiger wäre es, weltweit den Zugang zu allen Aspekten der Gesundheitsversorgung zu verbessern und somit beide Pandemien effektiv zu bekämpfen, betonen die AutorInnen des BMJ. „Der nächsten besorgniserregenden Variante sollte man durch eine Erhöhung der Impfquoten in Bevölkerungsgruppen mit niedrigem Immunitätsniveau und hoher Immunschwäche vorbeugen, anstatt sie erst dann zu bekämpfen, wenn sie in einem wohlhabenden Land auftritt.“[3]
HIV-Aktivismus bietet reichen Erfahrungsschatz für die Covid-Bekämpfung
Zugleich müsse man die sozialen Determinanten von Gesundheit – einschließlich Diskriminierung und Stigmatisierung – stärker in den Blick nehmen. Davon würde die Bekämpfung von HIV ebenso profitieren wie die von SARS-Cov-2. Schließlich biete gerade das Erbe des erfolgreichen südafrikanischen HIV/Aids-Aktivismus einen großen Erfahrungsschatz, was menschenrechtsbasierte Handlungsansätze und ein starkes zivilgesellschaftliches Engagement auf Gemeindeebene angeht. Die Stärkung und Integration solcher Akteure sei beim Zugang zu Impfung, Diagnostik und Behandlung in armen Ländern von großer Bedeutung.
 Die Treatment Action Campaign hat mit ihren Aktionen entscheidend dazu beigetragen, dass Südafrika heute das weltweit größte HIV-Behandlungsprogramm hat.
Die Treatment Action Campaign hat mit ihren Aktionen entscheidend dazu beigetragen, dass Südafrika heute das weltweit größte HIV-Behandlungsprogramm hat.
Eine aktuelle Untersuchung zu den Effekten von COVID-19 auf die HIV-Kontrolle bei Sexarbeiterinnen in Indonesien stützt diese These.[5] Das nationale HIV-Programm verzeichnete von Februar bis Mai 2020 bedingt durch Corona massive Engpässe. HIV-Tests und damit auch die Anzahl neu begonnener Behandlungen gingen bei SexarbeiterInnen laut offizieller Angaben um 83-94% zurück. Vielfach wurden jedoch auf lokaler Ebene zusätzliche Testangebote geschaffen und bereits im Juli lag die Zahl der durch Basisgesundheitsdienste auf Gemeindeebene erreichten KlientInnen wieder auf Vor-Corona-Niveau oder sogar darüber. „Es scheint, dass die Effekte der Pandemie auf das nationale HIV/Aids-Programm durch die kontinuierliche Arbeit von Organisationen der Zivilgesellschaft auf kommunaler Ebene abgefedert wurden.“, schlussfolgern die AutorInnen.
Integrierter Ansatz ist nötig
Die Wechselwirkungen zwischen HIV und COVID-19 weiterhin im Blick zu behalten, ist dringend geboten. Es gilt, die globale HIV-Bekämpfung zu stärken und zu verbessern und zugleich die anhaltende Covid-19-Pandemie einzudämmen – durch gezielte Testung und Impfung von Menschen mit HIV und anderen immungeschwächten Personen. Dazu ist u.a. eine Neuausrichtung bei Test- und Präventionsstrategien unerlässlich und auch ein integrierter Ansatz, um auf beide Erkrankungen angemessen reagieren zu können. (CJ)
Artikel aus dem Pharma-Brief 2/2022, S.2
Abbildung Countries reporting on ARV disruptions due to Covid-19 © WHO
Bild Treatment Action Campaign Aktion © TAC
[1]WHO (2021) WHO warns that HIV infection increases risk of severe and critical COVID-19. www.who.int/news/item/15-07-2021-who-warns-that-hiv-infection-increases-risk-of-severe-and-critical-covid-19 [Zugriff 10.3.2022]
[2] UNAIDS (2021) Confronting inequalities. Global Aids Update. www.unaids.org/en/resources/documents/2021/2021-global-aids-update [Zugriff 10.3.2022]
[3] K. Govender, P. Nyamaruze, N. McKerrow (2022) COVID-19 vaccines for children and adolescents in Africa: aligning our priorities to situational realities. BMJ Global Health
2022;7:e007839. doi:10.1136/bmjgh-2021-007839
[4] J. Freer, V. Mudaly (2022) HIV and covid-19 in South Africa. The two pandemics must be confronted collectively and globally. BMJ 2022;376:e069807
http://dx.doi.org/10.1136/bmj-2021-069807, published: 27 January
[5] R. J. Magnani, D. N. Wirawan, A. Agung et al. (2022) The short term effects of COVID-19 on HIV and AIDS control efforts among female sex workers in Indonesia. BMC Women’s Health 22:21 https://doi.org/10.1186/s12905-021-01583-z
Gesundheitsversorgung in Sierra Leone
Interview mit Susanne Schröder von den Driving Doctors
Im Rahmen des Bildungsprojektes „Großbaustelle Arzneimittelversorgung“ konnten im letzten Jahr mehrere Interviews mit Akteuren im Globalen Süden geführt werden. Thema war der Zugang zu Gesundheitsleistungen wie Medikamenten oder gesundheitsbezogenem Wissen. Susanne Schröder lässt uns an ihren Erfahrungen teilhaben und berichtet von der Situation im westafrikanischen Sierra Leone.
Susanne Schröder ist biologisch technische Assistentin, Betriebswirtin und hat einen Bachelorabschluss in International Business Communication. Als Betriebswirtin war Susanne Schröder in verschiedenen NGOs in Sierra Leone als Country Director tätig. 2006 hat sie zusammen mit dem die Driving Doctors Sierra Leone gegründet. Das fahrende Team aus einheimischen Hebammen und KrankenpflegerInnen will mit ihrem mobilen Angebot die Mutter-Kind-Gesundheit in ländlichen Regionen stärken. Mehr Infos unter: www.driving-ymca-doctor.org
Woran denkst Du, wenn Du „Großbaustelle Arzneimittelversorgung“ hörst?
Da fällt mir unter anderem ein, dass ein ganz großer Teil der Arzneimittel, die auf der Liste der unentbehrlichen Arzneimittel der WHO in Sierra Leone überhaupt nicht zur Verfügung stehen. Zum einen, weil die finanziellen Mittel nicht gegeben sind. Zum anderen existieren Lagerprobleme, oder aber es hapert an der Ausbildung des Personals vor Ort. Es sind ja über 400 Medikamente auf dieser Liste. Es ist nicht , jede kleine Gesundheitsstation mit diesen 400 Medikamenten auszustatten. Aber es wäre schon hilfreich, wenn diese wenigstens in den Krankenhäusern zur Verfügung ständen.
Die Driving Doctors sind in Regionen unterwegs, in denen kaum stationäre Gesundheitszentren existieren. Wie erfahren die DorfbewohnerInnen, dass ihr unterwegs seid?
Ganz regelmäßig versuchen wir einmal im Monat in die mittlerweile mehr als 50 Dörfer zu fahren. Das klappt nicht immer, weil wegen der Regenzeit die Straßen oftmals nicht passierbar sind. Wir haben die Dörfer mit Handys ausgestattet. Wenn die Fahrten anstehen, telefoniert die Projektkoordinatorin mit den Chiefs, den Dorfvorstehern, und informiert sie. Und dann sind die Frauen mit ihren Kindern auch da. Wir machen klassische Vorsorgeuntersuchungen bei Schwangeren, klären über die Wichtigkeit des Stillens auf und sprechen über Familienplanung, Hygiene oder Malaria.
Das heißt ganz konkret?
Ein Dorf sollte sauber gehalten und die Pfützen vor allem in der Regenzeit zugeschüttet werden, da hier sonst die Mücken brüten könnten, die Malaria übertragen. In manchen Dörfern haben wir Hütten oder Lehmhäuser mit einem guten Dach, in denen wir unsere PatientInnen behandeln und mit ihnen ins Gespräch kommen. In einer Gegend treffen wir uns aber auch unter einem großen Baum. Es wird viel gesungen und getanzt. Wenn das dann ein paar Mal gemacht wird, bleiben die Informationen über Krankheiten und Familienplanung besser hängen.
Wie organsiert ihr Eure Medikamente?
In vielen afrikanischen Ländern besteht die Möglichkeit, Medikamente auf Märkten zu kaufen. Da ist dann meist kein Beipackzettel dabei, noch weiß man die genauen Inhaltsstoffe. Wir kaufen nur in Großapotheken in Freetown ein. Im Verein haben wir einen Apotheker, der in der Apothekenkammer sitzt und regelmäßig Updates über gefälschte Medikamente bekommt.
Seid ihr manchmal in Kontakt zu traditioneller Medizin?
Mal abgesehen von Eurem Engagement: Was unternimmt die Regierung in Sierra Leone, um die gesundheitliche Situation der Bevölkerung zu verbessern?
Viel passiert mittlerweile über das Internet oder über das Radio. Es gibt auch Informationskampagnen in Schulen. Oder es werden Poster in der Stadt aufgehängt. Ja, da sind sie schon auf einem ganz guten Weg. Im Nachbarland Guinea war im Februar 2021 wieder Ebola ausgebrochen. Daraufhin hat Sierra Leone Risikogruppen festgelegt, die eine sogenannte Ringimpfung[1] erhalten sollen. Ebenso Menschen, die in Grenzregionen leben wie die Traditional Healers, aber auch Motorrad-Taxifahrer sollten geimpft werden. Diese vulnerablen Gruppen wurden im Mai das erste Mal geimpft und jetzt im August haben diese Menschen die zweite Impfdosis bekommen.
Und bei Covid-19?
Zusammen mit der WHO und der Seuchenbekämpfungsbehörde sind nach dem Ebola-Ausbruch Notfallpläne aufgestellt worden. Diese sind bei Covid-19 wieder rausgeholt worden. Es gibt immer noch Isolierstationen, die sofort wieder aktiviert werden können. Also da haben sie wirklich aus Ebola gelernt. Vielleicht kann man sogar sagen, mehr als wir in Deutschland gerade. Es wurde dieses Mal direkt gesagt, dass alle Kontakte verfolgt werden und die positiv Getesteten in Quarantäne gehen. Der Flughafen wurde auch für drei Monate geschlossen.
Im Sommer 2021 lag die Impfquote in Sierra Leone bei 1%. In Deutschland hingegen schon bei 50%.
Das geht eigentlich nicht, wenn man eine weltweite Pandemie bekämpfen will. Dies liegt jedoch nicht in der Hand der einzelnen Länder, sondern mehr in der Hand der europäischen und amerikanischen Länder, wie sehr die Länder im Globalen Süden mit den Impfstoffen versorgt werden. Hier sind wir bei der „Großbaustelle Arzneimittelversorgung“. Es ist die Covax-Initiative gegründet worden, bei der sich die Industrienationen verpflichtet haben, Impfstoffe abzugeben, aber das klappt hinten und vorne nicht.
Hast Du abschließend noch etwas auf dem Herzen?
Wir reden immer über so viel Negatives in den Ländern, aber es sind auch unglaublich schöne Länder mit ganz vielen positiven Eigenschaften und tollen Menschen. Das sollte man nicht vergessen.
Das hier gekürzte Interview führte Corinna Krämer
Artikel aus dem Pharma-Brief 1/2022, S.4
Bild © Driving Doctors
[1] Weitere Informationen: https://www.der-arzneimittelbrief.de/de/Artikel.aspx?SN=7774 und https://www.rki.de/SharedDocs/FAQ/Ebola/Ebola.html [Zugriff 21.1.2022]
Gesundheit – global und gerecht
Bericht zum Jubiläumsjahr 2021 der Pharma-Kampagne
Vor 40 Jahren ist die BUKO Pharma-Kampagne angetreten, um sich für eine bessere globale Gesundheit, eine gute Arzneimittelversorgung für alle Menschen und für gerechte Strukturen einzusetzen. Bis heute ist das unser Arbeitsauftrag. Und noch immer bleibt viel zu viel zu tun. Ganz gleich, ob es um weltweite Pandemien, vernachlässigte Krankheiten, fehlenden Schutz von PatientInnen oder große Lücken in der weltweiten Versorgung geht. Wir packen die Dinge an und haben 2021 viel bewegt.
Unseren runden Geburtstag konnten wir zwar nicht wie geplant mit einem großen Fest feiern, aber doch mit einem eindrucksvollen und spannenden digitalen Ereignis: Die zweitägige Fachkonferenz “One World – One Health. Antibiotikaresistenzen als globales Gesundheitsproblem” brachte vom 30. April bis 1. Mai knapp 200 ExpertInnen und NGO-VertreterInnen aus 11 Ländern zusammen. Die Teilnehmenden diskutierten die zunehmende Verbreitung resistenter Erreger bei Mensch und Tier und in der Umwelt, zeigten Wechselwirkungen auf, beleuchteten regionale Unterschiede und entwickelten globale und nationale Lösungsansätze. Entstanden ist auch ein Positionspapier zum Kampf gegen ABR. Bereits zum Weltantibiotikatag im Dezember bot es eine gute Grundlage für die gemeinsame Advocacy-Arbeit, bzw. für einen gemeinsamen Appell human- und veterinärmedizinischer Organisationen. Haben Sie unsere Konferenz verpasst? Kein Problem! Spannendes Material zum Nachhören und Nachlesen bietet unsere ansprechend gestaltete Konferenz-Website.
ABR-Ausstellung ging auf die Reise
Einen Besuch wert ist zudem unsere virtuelle Ausstellung zu Antibiotika-Resistenzen weltweit. Über 700 NutzerInnen verzeichnete die Ausstellungs-Website im vergangenen Jahr. In der zweiten Jahreshälfte 2021 konnte dann endlich auch unsere Wanderausstellung „Nicht zu stoppen?“ auf die Reise gehen. Die multimedialen Exponate wurden bei diversen Fach- und Verbrauchermessen, an zwei Universitäten, in der Bielefelder Stadtbibliothek sowie in der Volkshochschule Krefeld gezeigt. Insgesamt 1.600 BesucherInnen sahen sich die Ausstellung an.
Großbaustelle Arzneimittelversorgung
Im Mai startete ein neues ambitioniertes Bildungsprojekt, das die „Großbaustelle Arzneimittelversorgung“ genauer unter die Lupe nimmt. Geplant sind Online-Kurse für MitarbeiterInnen entwicklungspolitischer Organisationen. Die Fortbildungsreihe soll die unterschiedlichen Facetten und Herausforderungen rund um die globale Arzneimittelversorgung abbilden und dabei auch viele Beispiele aus der praktischen Arbeit bieten. Bestandteil der Kursreihe sind u.a. etliche spannende Podcasts, die wir 2021 produziert haben. Stimmen aus Mexiko, Sierra Leone und Malawi sowie anderen afrikanischen Ländern kommen darin zu Wort. Hören Sie doch mal rein!
Zugang mangelhaft
Auch COVID-19 hat uns weiterhin stark beschäftigt. Der global gerechten Verteilung von Impfstoffen widmete sich ein großer Teil unserer Pressearbeit, aber auch der Advocacy-Aktivitäten. Allein zu COVID-Impfstoffen und einer möglichen Patentfreigabe veröffentlichte die Pharma-Kampagne zwölf Aufrufe gemeinsam mit anderen zivilgesellschaftlichen Organisationen.
Zudem nahmen wir in unserem Projekt „Unbezahlbar krank?“ hochpreisige Krebsmedikamente ins Visier. Im Frühjahr publizierten wir eine 28-seitige Fachbroschüre, die die unterschiedlichen Hürden beim Zugang zu Krebsmitteln anhand von fünf anschaulichen Länderbeispielen aus Afrika, Asien und Lateinamerika deutlich macht. Bundesweit veranstalteten wir zur Thematik sechs Seminare in Kooperation mit anderen entwicklungs- und gesundheitspolitischen Akteuren und erreichten damit eine breite Öffentlichkeit.
Folgen der Pandemie
Seit Mitte 2021 beleuchten wir die Folgen von SARS-CoV-2 für die weltweite Gesundheitsversorgung. Gemeinsam mit Partnerorganisationen in Ghana, Südafrika und Peru führen wir Fallstudien durch, um Daten und Informationen zu gewinnen und stehen dazu auch mit vielen deutschen Akteuren im Austausch. Im Fokus stehen vor allem die Auswirkungen der Corona-Pandemie und der Infektionsschutz-Maßnahmen auf die Kontrolle von HIV, Tuberkulose und Malaria, aber auch die Mutter-Kind-Gesundheit sowie die Versorgung von PatientInnen mit Krebs oder Diabetes. Die gewonnenen Informationen präsentieren wir demnächst in einem Pharma-Brief Spezial, außerdem sind Schulmaterialien, eine 10-tägige Theatertournee in NRW und zahlreiche Informationsveranstaltungen geplant.
Unsere Arbeit wirkt!
Zu all diesen Themen und Arbeitsbereichen leisteten wir eine intensive Öffentlichkeitsarbeit und gaben nicht zuletzt unserer Homepage und dem Pharma-Brief ein moderneres Gesicht. MitarbeiterInnen der BUKO Pharma-Kampagne waren bei 68 Veranstaltungen vertreten, leiteten Workshops, hielten Vorträge oder nahmen an Gesprächen mit Abgeordneten oder Ministerien teil. 71 JournalistInnen gaben wir Auskunft, lieferten umfassende Hintergrundinformationen, vermittelten Kontakte oder gaben Interviews. Die Resonanz: Stattliche 133 Rundfunk- und Presseberichte thematisierten unsere Arbeit. Wir kamen im Fernsehen in der „Story im Ersten“ zum Thema Krebsmedikamente und bei einer ARD Doku und Panorama zu Corona zu Wort. Besonders gefreut haben wir uns darüber, dass wir für die ZDF-Sendung „Die Anstalt“ (Sendetermin 2.2.2021) umfassende Hintergrundinformationen in Sachen Forschung, Produktion, Verfügbarkeit und Verteilung von COVID-19 Impfstoffen zur Verfügung stellen konnten und daraus sehr gelungenes politisches Kabarett entstanden ist. All das macht deutlich: Unser Engagement wird öffentlich wahrgenommen und es zeigt Wirkung.
Die kleinen und großen Erfolge aus 40 Jahren Kampagnenarbeit haben wir im Jubiläumsjahr noch einmal Revue passieren lassen – etwa im Pharma-Brief Spezial 2/2021 oder in einem 17-minütigen Jubiläumsfilm, der auf unserer Website zu finden ist . Immer wieder haben unsere Projekte und Aktionen in den vergangenen vier Jahrzehnten dafür gesorgt, dass riskante Medikamente vom Markt genommen und skandalöse Versorgungsengpässe breit thematisiert wurden. Wir haben politische Debatten zu Arzneimittelpatenten angezettelt, Lösungsansätze für eine bedarfsgerechte Forschung entwickelt und auch dazu beigetragen, zivilgesellschaftliches Engagement in Deutschland und weltweit besser zu vernetzen. All das wäre aber nicht möglich gewesen ohne die vielen Organisationen, Gruppen und Einzelpersonen im In- und Ausland, die die Pharma-Kampagne seit Jahren begleiten, tragen und fördern. Ihnen allen gilt unser besonderes Dankeschön! (CJ)
Artikel aus dem Pharma-Brief 1/2022, S.6
Bild Jubiläumsjahr © Jörg Schaaber
Bild Wanderausstellung © Solveig Bruchhof
Gefährlich hohe Profite bei Krebsmedikamenten
Public Eye kritisiert Margen von bis zu 90 %
Über zwei Milliarden Menschen haben keinen gesicherten Zugang zu Medikamenten. Mitverantwortlich sind oft die Preise, die von der Pharmaindustrie künstlich in die Höhe getrieben werden. Doch von Transparenz bei den wahren Kosten fehlt jede Spur.
Die Schweizer Nichtregierungsorganisation Public Eye veröffentlichte im September diesen Jahres einen Bericht, in dem sechs Krebsbehandlungen großer Pharmaunternehmen verglichen wurden.[1] Public Eye versuchte die tatsächlich für die Forschung und Entwicklung angefallenen Kosten (F&E-Kosten) auf Basis öffentlich zugänglicher Informationen abzuschätzen. Der Bericht bestätigt die Ergebnisse mehrerer wissenschaftlicher Untersuchungen:[2] Die errechneten Profitmargen erreichen für die untersuchten Krebsmedikamente mindestens 40 %, teilweise sogar bis zu 90 % der investierten Kosten. Ein Riesengeschäft für die Industrie.
Public Eye greift mit ihrem Bericht ein Thema auf, das seit einiger Zeit mehr und mehr diskutiert wird: Die Rolle von F&E-Kosten in der Preisgestaltung neuer Medikamente. Die Pharmaindustrie nutzt diesen Kostenpunkt gerne dazu, um vor allem die Mondpreise neuer Krebsmedikamente zu rechtfertigen. Argumentiert wird dabei mit den angeblich enormen Forschungskosten. Die Einnahmen aus den im Handel befindlichen Produkten sollen auch fehlgeschlagene Forschungsprojekte ausgleichen. Nur so könne es, laut der Industrie, weiteren Fortschritt geben. Die genauen F&E-Kosten gibt die Pharmaindustrie nicht preis. Aus gutem Grund, wie sich herausstellt. So behält sie bei Preisverhandlungen die Oberhand. Zudem spielt sie Länder gegeneinander aus, indem sie die jeweils ausgehandelten Erstattungsbeträge geheim hält. Der Patentschutz für neu zugelassene Medikamente erlaubt es den Unternehmen, diese Preise lange zu sichern.
Exorbitante Gewinnspannen – über Jahre
Trotz der von Public Eye großzügig angesetzten Forschungskosten erzielten die untersuchten Krebsmedikamente schon kurz nach der Zulassung Gewinnmargen, von denen andere Branchen nur träumen können. Wohlgemerkt, Misserfolge bereits eingerechnet. Das Argument teurer Fehlschläge erweist sich damit als Nebelkerze. Dazu fällt auf, dass die Gewinne im Verlauf der Jahre noch deutlich ansteigen. Gerade bei Krebsmedikamenten können nach der Erstzulassung mit nur wenig Aufwand Zulassungen für weitere Indikationen erreicht werden.[1]
Ein Problem für das Gesundheitssystem
Für das deutsche Gesundheitssystem sind die steigenden Arzneimittelausgaben problematisch. Schon jetzt machen diese einen bedeutenden Teil der Gesamtausgaben aus, Tendenz steigend.[3] Bei den gesetzlichen Krankenkassen herrscht schon länger eine angespannte finanzielle Situation. Zuletzt hatte das Bundesgesundheitsministerium deswegen eine Erhöhung der Beiträge angekündigt.[4] Mit Einsparungen bei den vollkommen überzogenen Medikamentenpreisen könnten also wichtige Ressourcen für andere, vernachlässigte Bereiche der Gesundheitsversorgung freigemacht werden.
Was nützt ein Medikament, das niemand bezahlen kann?
Noch viel problematischer sind die Auswirkungen der hohen Arzneimittelkosten im Globalen Süden. Die durch den Patentschutz hochgetriebenen Preise verhindern in vielen Teilen der Welt den Zugang zu notwendigen Medikamenten.[5], [6], [7] Nicht nur bedeutet das, dass sich beispielsweise krebskranke PatientInnen die lebenswichtige Behandlung nicht leisten können, vielmehr müssen in der Folge der Nichtbehandlung entstehende soziale Kosten von der Allgemeinheit getragen werden.[5] Ein fataler Rückschlag für die nachhaltige Entwicklung in Ländern des Globalen Südens.
Für die Lösung des Problems ist vor allem eines von großer Bedeutung: Mehr Transparenz bei der Entwicklung von Medikamenten. Die WHO fordert dies schon seit 2019.[8], [9] Dabei hat sich Deutschland unrühmlich als Blockierer der WHO-Resolution hervorgetan.[10] (DG)
Artikel aus dem Pharma-Brief 9/2022, S. 6
Cover von Profit gefährdet die Gesundheit © PublicEye
[1] Hertig G (2022) Gefährdet die Gesundheit: Pharma erzielt Profitmargen von 40 bis 90% auf Krebsmedikamente. Zürich: Public Eye Report www.publiceye.ch/fileadmin/doc/Medikamente/2022_PublicEye_GefaehrdetDieGesundheit_Report.pdf [Zugriff 26.09.2022]
[2] Ludwig WD, Vokinger KN (2021) Hochpreisigkeit bei Onkologika. In: Schröder H et al. (Hrsg.) Arzneimittelkompass 2021. Berlin: Springer, S. 79-92
[3] Destatis (2022) Gesundheitsausgaben nach Leistungsarten. www.destatis.de/DE/Themen/Gesellschaft-Umwelt/Gesundheit/Gesundheitsausgaben/Tabellen/leistungsarten.html [Zugriff 26.09.2022]
[4] Tagesschau.de (2022) Zusatzbeitrag soll 2023 deutlich steigen. www.tagesschau.de/inland/krankenkassen-krankenversicherung-zusatzbeitrag-101.html [Zugriff 26.09.2022]
[5] Westphal F, Alves M (2021) Die Ärmsten der Armen im Fokus – Die Forschung und Entwicklung von Medikamenten als Werkzeug humanitärer Hilfe. In: Heuser M, Adelalem T (Hrsg.) Internationale Herausforderungen humanitärer NGOs. Berlin: Springer, S. 63-75
[6] Schaaber J (2021) Internationale Sicht. Gut sind nur Medikamente, die auch verfügbar sind. In: Schröder H et al. (Hrsg.) Arzneimittelkompass 2021. Berlin: Springer, S. 225-238
[7] Pharma-Brief (2021) Unbezahlbar krank. Krebstherapie im globalen Süden. Spezial Nr. 1
[8] WHO (2019) Improving the transparency of markets for medicines, vaccines, and other health products. World Health Assembly. WHA72.8.
[9] Silverman E (2021) For the first time, WHO committee recommends action on high-priced essential medicines. www.statnews.com/pharmalot/2021/10/01/who-medicines-prices-cancer-diabetes-insulin [Zugriff 26.09.2022]
[10] Pharma-Brief (2019) WHA: Deutschland auf Distanz zu Transparenz-Beschluss. Nr. 3, S. 1
EU: Neuer Plan für globale Gesundheit
Fortschrittliche Politik oder nur schöne Worte?
Am 30. November stellte die EU-Kommission eine neue globale Gesundheitsstrategie vor.[1] Sie reicht weit über bisherige Pläne zur besseren Bekämpfung von Pandemien hinaus. Aber Licht und Schatten liegen dicht nebeneinander. Ein erster Einblick.
In den Mittelpunkt der Überlegungen werden die nachhaltigen Entwicklungsziele gestellt, die nach gegenwärtigem Stand bis 2030 nicht erreicht werden. Im Gegenteil, so die Kommission, durch die Pandemie hat es in vielen Ländern Rückschritte gegeben.[2]
Neben „traditionellen Ursachen“ für schlechte Gesundheit wie Armut und soziale Ungleichheit, werden Klimawandel, Umweltzerstörung, humanitäre Krisen, Nahrungsknappheit und Krieg als zu adressierende Probleme benannt.
Die Priorität für politische Interventionen und Unterstützung der EU soll in drei miteinander verbundenen Bereichen liegen:
- Bessere Gesundheit und Wohlbefinden,
- Stärkung von Gesundheitssystemen und globale Absicherung im Krankheitsfall (Global Health Coverage),
- Gesundheitlichen Bedrohungen vorbeugen und sie bekämpfen.
Auch der „One Health Ansatz“ der Weltgesundheitsorganisation (WHO) findet Erwähnung, der auf die engen Zusammenhänge zwischen der Gesundheit von Mensch, Tier und Umwelt verweist und die Inklusion aller in der Gesellschaft Betroffenen einfordert.[3]
„Eine neue globale Gesundheitsordnung entsteht – und die EU muss dazu beitragen, sie durch ein strategischeres und wirksameres Engagement zu gestalten.“, heißt es in dem EU-Papier. Sie will also die Gesundheitsdiplomatie verstärken. Die zentrale Rolle einer nachhaltig finanzierten WHO wird hervorgehoben. Ein Hebel sei auch die die EU als wichtiger Geldgeber.
Dass die EU mehr Verantwortung für die globale Gesundheit übernehmen will, ist zu begrüßen. Aber stimmen die Worte auch mit den Taten überein? Und sind die Pläne zukunftsfähig?
Vergangene Leistungen
Nicht zuletzt die Corona-Pandemie hat das Vorhaben eines neuen Strategieplans befeuert. Als Referenz für den guten Willen dienen die bisherigen Erfolge von „Team Europe“, also die koordinierte Zusammenarbeit der Kommission mit den Mitgliedsstaaten während der Pandemie. Hervorgehoben wird die am 21.5.2021 von den G20-Staaten beschlossene „Erklärung von Rom“ zur Pandemie, bei der die EU eine tragende Rolle gespielt habe.[4] In dieser Erklärung heißt es: „Wir betonen unsere Unterstützung für die weltweite gemeinsame Nutzung sicherer, wirksamer, hochwertiger und erschwinglicher Impfstoffdosen, einschließlich der Zusammenarbeit mit der Impfstoff-Säule des ACT-A (Covax), wenn die Situation im Innern dies zulässt.“ Die Einschränkung im letzten Halbsatz spiegelt die traurige Realität wider: Die reichen Länder kauften die meisten Impfdosen auf und für Afrika nur blieben mir die Krumen. Zwar hat die EU dann mit Milliardensummen Covax unterstützt, aber bis zuletzt haben ärmere Länder trotzdem zu spät und zu wenig Impfstoff erhalten. Gefüllt haben die EU-Milliarden die Taschen der Hersteller, die mit den Impfstoffen exorbitante Gewinne erzielten.
In der Rom-Erklärung findet sich auch die folgende Aussage: „In Anerkennung der Rolle einer umfassenden COVID-19-Immunisierung als globales öffentliches Gut bekräftigen wir unsere Unterstützung für alle diesbezüglichen gemeinsamen Maßnahmen, vor allem für den COVID-19 Tools Accelerator (ACT-A).“ Genau da liegt aber das Problem. Die EU hat entgegen diesen Aussagen den WHO-Patentpool für Impfstoffe und Medikamente sabotiert, und statt auf Solidarität auf enge Zusammenarbeit mit der Industrie und auf Wohltätigkeit gesetzt.[5] Auch der Patent-Waiver bei der Welthandelsorganisation wurde abgelehnt.[6] Eine gewichtige Stimme im „Team Europe“ der EU hatte und hat Deutschland. Wie die alte und die neue Bundesregierung von der Industrie in Sachen Patentschutz für Impfstoffe auf Linie gebracht wurde, zeigt eine Recherche von Abgeordnetenwatch.[7]
Die Industrie im Ohr
Auch das neue EU-Papier hebt die öffentlich-private Kooperation hervor: „Die EU sollte den wesentlichen Prozess vorantreiben, um die bestehenden Lücken in der globalen Governance zu schließen, Doppelarbeit zu vermeiden und die Kohärenz der Maßnahmen sicherzustellen. Dies erfordert eine enge Zusammenarbeit mit dem Privatsektor, philanthropischen Organisationen, der Zivilgesellschaft und anderen Interessenträgern, um die Ziele dieser Strategie zu unterstützen.“ Ein Kuschelkurs mit der Industrie und Stiftungen, die Zivilgesellschaft als Feigenblatt? Genau das, was Probleme in der Vergangenheit ausgelöst hat, soll also fortgesetzt werden: Industrie und Stiftungen wird privilegiert Gehör geschenkt. Die Zivilgesellschaft muss aufpassen, nicht als Feigenblatt für dieses im Kern undemokratische Vorgehen zu dienen.
Richtige Ziele
Elf Prinzipen sollen die neue EU Politik leiten. Darin steht viel Richtiges und Wichtiges. Neben Armutsbekämpfung und sozialer Gerechtigkeit werden die negativen Folgen von Diskriminierung angesprochen und eine menschenrechtsbasierte Politik eingefordert.
Gesundheitsversorgung für alle ist ein Leitmotiv. Neben dem Kampf gegen übertragbare Erkrankungen werden auch die Verhinderung und bessere Behandlung von nichtübertragbaren Krankheiten in den Blick gerückt. Die Stärkung des Zugangs zu einer allgemeinen ausreichenden Versorgung ist zweifellos wichtig.
Bedenklich bleibt aber das unreflektierte Setzen auf „globale Gesundheitsinitiativen“, sprich öffentlich-private Kooperationen wie die Impfstoffinitiative Gavi und den Globalen Fonds gegen Aids, Tuberkulose und Malaria. Sie können bestenfalls Übergangslösungen sein. Denn in Wirklichkeit kommt es auf eine umfassende integrierte Versorgung an und nicht auf selektive Interventionen. Das ist ein bisschen wie nur auf die Feuerwehr zu setzen und sich nicht um den Brandschutz zu kümmern.
Aus dem EU-Papier schimmert immer wieder eine Schwerpunktsetzung auf die Pandemiebekämpfung durch. Es bleibt fraglich, ob die Balance zwischen der bitter notwendigen Verbesserung der sozialen Determinanten für Gesundheit und einer adäquaten Versorgung und der Katastrophenmedizin gelingt.
Zwar wird die Abuja-Erklärung der afrikanischen Staaten erwähnt, mit der sie sich 2001, mindestens 15% des Staatsbudgets für Gesundheit einzusetzen (ein Ziel das vielerorts verfehlt wird). Doch die EU verliert kein Wort darüber, dass zur Finanzierung der Versorgung zusätzlich ein Geldtransfer von reichen zu armen Ländern erforderlich ist.
Bessere Forschung
Im Abschnitt „die globale Gesundheitsforschung stärken“ finden sich ebenfalls bemerkenswerte Aussagen: „Die internationale Zusammenarbeit im Bereich Forschung und Innovation auszubauen, Forschungsdaten so offen, standardisiert und interoperabel wie möglich zu gestalten und die Verbreitung und Nutzung der Ergebnisse als Gemeingut zu fördern.“ Das wäre wirklich ein Kulturwandel. Konkret wird die Forschungspartnerschaft zwischen Afrika und der EU genannt.
Auch über die Umsetzung von gesundheitsrelevanter Forschung hat man sich Gedanken gemacht: „Die durchgängige Unterstützung der Forschung mit der Schaffung eines förderlichen Forschungsumfelds, das die gesamte Wertschöpfungskette von grundlegender bis hin zu präklinischer und klinischer Forschung stärkt, um die Lücke zwischen der Generierung und Umsetzung von Wissen und Evidenz zu schließen“, gilt als Priorität. Im Klartext würde das auch eine öffentliche Förderung von Zulassungsstudien für Medikamente bedeuten – die dann auch direkte Auswirkungen auf den Preis und den Zugang hat.
Bei der Forschungsförderung muss man sich allerdings vor untauglichen Mitteln hüten wie dem jüngst von der EU vorgeschlagenen übertragbaren Voucher für Antibiotikaforschung (siehe S. 8).
Ein lobenswertes Ziel ist außerdem die Förderung lokaler Produktion in ärmeren Ländern zur Reduzierung der Abhängigkeit.
Die Chancen der Digitalisierung werden im Strategiepapier übermäßig hervorgehoben. So klopft sich die EU für das von ihr entwickelte digitale Impfzertifikat selbst auf die Schulter; 49 Länder außerhalb der EU, darunter sieben afrikanische, nutzen es bereits. Keine schlechte Sache – aber sicher nicht der entscheidende Durchbruch in der Pandemie. Auch die angepriesene Telemedizin wird die Probleme der Unterversorgung in vielen Ländern nicht lösen.
Health in all Policies?
So wichtig es ist, die gesundheitlichen Auswirkungen von Entscheidungen in allen Politikbereichen zu berücksichtigen, es bleiben Zweifel, ob das angesichts der aktuellen Politik der EU und ihrer Mitgliedsstaaten auch gelingt.
Solange der Schutz der einheimischen Pharmaindustrie wichtiger bleibt als der Zugang zu Medikamenten, Landgrabbing die Ernährungslage verschlechtert, giftiger Müll und Pestizide exportiert werden, der von den wohlhabenden Ländern hauptsächlich verursachte Klimawandel nicht entschieden bekämpft wird, Gesundheit als Geschäftsmodell und nicht als Menschenrecht betrachtet wird, müssen die hehren Ziele der EU scheitern. (JS)
Artikel aus dem Pharma-Brief 10/2022, S. 1
[1] European Commission (2022) EU Global Health Strategy Better Health for All in a Changing World. COM(2022) 675 final, 30 Nov. https://health.ec.europa.eu/publications/eu-global-health-strategy-better-health-all-changingworld_en [Zugriff 1.12.2022]
[2] Siehe in diesem Zusammenhang auch unsere Berichte und Interviews zu dem Auswirkungen von Covid-19 auf die Gesundheitsversorgung im Globalen Süden im Pharma-Brief.
[3] WHO (2021) Tripartite and UNEP support OHHLEP‘s definition of “One Health” www.who.int/news/item/01-12-2021-tripartite-and-unep-support-ohhlep-s-definition-of-one-health [Zugriff 5.12.2022]
[4] https://global-health-summit.europa.eu/rome-declaration_en [Zugriff 5.12.2022]
[5] Pharma-Brief (2021) Covid-19: Globales Versagen. Nr. 10, S. 1
[6] Pharma-Brief (2022) WTO Patent-Waiver: Außer Spesen nichts gewesen. Nr. 5-6, S. 1
[7] Röttger T. (2022) Impfpatente: Wie die Pharmalobby die Bundesregierung auf Linie brachte. Abgeordnetenwatch 2. Sept. www.abgeordnetenwatch.de/recherchen/lobbyismus/impfpatente-wie-die-pharmalobby-die-bundesregierung-auf-linie-brachte [Zugriff 6.12.2022]
Erfolgreiche Industrielobby zum WTO-Waiver in Deutschland
Im Mai 2020 hatte Kanzlerin Merkel die (zu entwickelnde) Corona-Impfung noch als globales öffentliches Gut bezeichnet, das allen auf der Welt zur Verfügung stehen müsse. Doch diese Aussage blieb ein leeres Versprechen. Kaum waren die Impfstoffe auf dem Markt, war davon nicht mehr die Rede. Abgeordnetenwatch hat mittels des Informationsfreiheitsgesetzes Unterlagen aus Ministerien und Kanzlerinnenamt erstritten, die auf den Sinneswandel ein neues Licht werfen.[1] Sie zeigen: Spätestens seit dem Vorstoß von Indien und Südafrika für einen Patent-Waiver bei der WTO vom Oktober 2020 reagierte Big Pharma mit massiver Lobbyarbeit.
Im Februar 2021 schrieb Pfizer an den damaligen Wirtschaftsminister Altmaier, dass geistiges Eigentum „ein entscheidender Bestandteil für das Entstehen von Innovationen“ sei. Im Mai wandte sich der Verband forschender Arzneimittelhersteller (Vfa) an Kanzlerin Merkel und Justizministerin Christine Lambrecht. Die MinisterInnen positionierten sich anschließend öffentlich gegen den Waiver.
Am 6. Mai 2021 telefonierten Angela Merkel und Biontech-Gründer Uğur Şahin. Noch am selben Nachmittag erhielt die Kanzlerin eine E-Mail von dem Pharma-Chef aus Mainz. „Liebe Frau Merkel”, schreibt Şahin, „haben Sie herzlichen Dank für Ihre Unterstützung. Anbei der Text, den wir derzeit in unserer Kommunikation verwenden, mit den Argumenten, warum eine Freigabe von Patenten nicht sinnvoll ist.“ Am 24. Juni 2021 konstatierte Merkel im Bundestag: „Eine politisch erwirkte Freigabe der Patente halte ich für den falschen Weg.“ Stattdessen führt sie klassische Argumente der Pharmalobby an. Die künftige Entwicklung von Impfstoffen sei nur dann gewährleistet, „wenn der Schutz des geistigen Eigentums nicht außer Kraft gesetzt wird.“
Vor der im November 2021 geplanten Konferenz der WTO über eine Patentfreigabe (die dann wegen Corona in den Juni 2022 verschoben wurde), flutete die Industrie die Bundesregierung geradezu mit dringlichen Bitten, wie Abgeordnetenwatch herausfand.
Insofern hat die 180-Grad-Wende von Wirtschaftsminister Habeck, der in der Opposition noch im Juni 2021 einen Patent-Waiver befürwortete,[2] durchaus Vorläufer. Habeck hatte an seinem ersten Amtstag (8.12.2021) ein Gespräch mit „der obersten Leitungsebene“ von Biontech geführt. Über den Inhalt gäbe es keine Aufzeichnungen oder Notizen, ließ das Ministerium Abgeordnetenwatch wissen. (JS)
Artikel aus dem Pharma-Brief 7-8/2022, S.3
Bild © David Benbennick
[1] Röttger T (2022) Impfpatente: Wie die Pharmalobby die Bundesregierung auf Linie brachte. Abgeordnetenwatch 2. Sept. www.abgeordnetenwatch.de/recherchen/lobbyismus/impfpatente-wie-die-pharmalobby-die-bundesregierung-auf-linie-brachte [Zugriff 5.9.2022]
[2] Pharma-Brief (2022) Zähes Ringen um Impfstoff-Patente. Nr. 2, S. 4
Durchbruch für Patentpool
USA geben Covid-Patente an C-TAP
Die USA geben elf Technologien frei, die für die Bekämpfung von Covid-19 wichtig sind. Patentinhaber sind die staatlichen National Institutes of Health (NIH).[1] Damit erhält der COVID-19 Technology Access Pool (C-TAP) der Weltgesundheitsorganisation erstmals Zugang zu Impfstoffen – zuvor hatten die meisten Industrieländer die Zusammenarbeit verweigert.[2]
Am 12. Mai 2022 verkündete US-Präsident Biden die Weitergabe der Rechte an den Medicines Patent Pool (MPP), der die Lizenzen für C-TAP verwalten wird. Zu den Technologien gehören wichtige Schlüsselelemente wie die Spikeproteine, die für die mRNA-Impfstoffe benötigt werden. Moderna und Biontech/Pfizer nutzen diese für ihre Impfstoffe und zahlen deshalb Lizenzgebühren an die NIH. Drei neue Impfstoffkandidaten befinden sich ebenfalls im Korb der USA sowie Forschungswerkzeuge und Diagnostika.
Im Oktober 2021 hatte MSD eine Lizenz für Molnupiravir[3] zur Behandlung von Covid-19 an den MPP gegeben. Im November gab Pfizer für Nirmatrelvir/Ritonavir die Rechte an den Pool und der staatliche spanische Forschungsrat für einen Antikörpertest für Covid-19, der zwischen einer Infektion und der Antikörperbildung durch Impfung unterscheiden kann.[4] (JS)
Artikel aus dem Pharma-Brief 4/2022, S.3
[1] WHO (2022) WHO and MPP announce agreement with NIH for COVID-19 health technologies. Press release 12 May www.who.int/news/item/12-05-2022-who-and-mpp-announce-agreement-with-nih-for-covid-19-health-technologies [Zugriff 29.5.2022]
[2] Pharma-Brief (2021) Covid-19: Solidarität dringend gesucht. Nr. 1, S: 1
[3] Pharma-Brief (2021) Molnupiravir: Öffentlich entdeckt – privat kassiert? Nr. 8-9, S. 4
[4] https://medicinespatentpool.org/licence-post/elisa-antibody-technology [Zugriff 29.5.2022]
Deutschland: Nutzenbewertung verbessert
Am 20.10.2022 verabschiedete der Bundestag das GKV-Finanzstabilisierungsgesetz.[1] Darin sind auch mehrere Regeln enthalten, die die Nutzenbewertung von Medikamenten schärfen.
Bei der Freistellung von Arzneimitteln für seltene Leiden (Orphan Drugs) von einer Nutzenbewertung wurde die Umsatzschwelle von 50 auf 30 Mio. € gesenkt. Dadurch müssen sich aktuell zusätzlich 20 Medikamente, die bislang per Gesetz einen „fiktiven Zusatznutzen“ zuerkannt bekamen, einer echten Bewertung unterziehen. KritikerInnen hatten gefordert, dass es gar keine Freibriefe für Orphan Drugs mehr geben sollte. Denn eine Analyse zeigte, dass sich der „fiktive Zusatznutzen“ nach Überschreiten der Umsatzschwelle in über der Hälfte der Fälle in Luft auflöste.[2]
Der Erstattungsbetrag für neue Arzneimittel gilt jetzt rückwirkend bereits nach sechs Monaten, statt wie bisher nach einem Jahr. Dadurch erhofft sich die Bundesregierung eine Ersparnis von 5 Mio. € im Jahr. Vielfach wurde gefordert, den Erstattungsbetrag ab dem ersten Tag der Vermarktung gelten zu lassen.
Für Arzneimittel, bei denen kein oder nur ein geringer Zusatznutzen gegenüber der Vergleichstherapie festgestellt wurde, wurden die Regeln nachgeschärft.[3] Für die Aushandlung der Erstattungsbeträge zwischen GKV-Spitzenverband und Herstellern, muss bei fehlendem Zusatznutzen der Preis 10% unter dem einer patentgeschützten Vergleichstherapie liegen.[4] Dient ein Generikum dem Vergleich, darf das neue Medikament nicht teurer sein als das Generikum.
Bei geringem oder nicht quantifizierbarem Zusatznutzen darf die neue Therapie nicht teuer sein als die Vergleichstherapie. Wenn mehrere mögliche Vergleichstherapien festgelegt wurden, muss sich der Preis nun am günstigsten Medikament orientieren.
Völlig neu ist der sogenannte Kombinationsabschlag in Höhe von 20%: Er greift, wenn zwei patentgeschützte Arzneimittel gleichzeitig eingesetzt werden.[5] Vor allem in der Krebsbehandlung verursacht das hohe Kosten und nützt den PatientInnen längst nicht immer. Gegenüber dem Gesetzentwurf wurde die Regelung allerdings verwässert. Hersteller können nun beim Gemeinsamen Bundesausschuss eine Ausnahme beantragen, wenn die Kombination zweier Wirkstoffe mindestens einen beträchtlichen Zusatznutzen verspricht. Die Bewertung führt das IQWiG durch. Der vom Hersteller zu tragende Abschlag wird entgegen dem Entwurf nun nicht mehr aus dem Erstattungsbetrag berechnet, sondern aus dem niedrigeren Herstellerabgabepreis.
Zwar wurden nicht alle in der Öffentlichkeit zirkulierenden Vorschläge zur Schärfung der Nutzenbewertung in das Gesetz übernommen, insgesamt stellen die Neuregelungen aber eine substanzielle Verbesserung dar. (JS)
Artikel aus dem Pharma-Brief 9/2022, S. 7
Bild Berlin Reichstag © Jörg Schaaber
[1] Alle Dokumente zum Gesetz finden sich hier: www.bundestag.de/dokumente/textarchiv/2022/kw42-de-gkv-finanzierungsstabilisierungsgesetz-916742
[2] Pharma-Brief (2022) Waisenmedikamente: Geschenkter Nutzen. Nr. 1, S. 1
[3] Diese neuen Regeln gelten nicht, wenn sich das neue Arzneimittel in eine Festbetragsgruppe einordnen lässt (und der niedrige Festbetragspreis gilt). Das ist aber selten der Fall.
[4] Falls für die patentgeschützte Vergleichstherapie keine Nutzenbewertung durchgeführt wurde, gilt ein Abschlag von 15%.
[5] Gemeint ist hier die freie Kombination zweier Arzneimittel. Fixkombinationen wurden auch schon in der Vergangenheit einer Nutzenbewertung unterzogen.
Deutschland forciert Brain Drain
Abwerbung von Pflegekräften aus dem globalen Süden
Die Corona-Pandemie hat den Pflegenotstand im deutschen Gesundheitssektor noch verschärft und die Abwerbung von Fachkräften aus dem weit entfernten Ausland forciert. Doch gerade in armen Ländern fehlt es häufig an Pflegepersonal. Die größten Lücken gibt es auf dem afrikanischen Kontinent, in Südostasien und in einigen Ländern Lateinamerikas.[1]
Um dem Pflegenotstand entgegenzuwirken, wirbt Deutschland seit Jahren gut ausgebildete Fachkräfte aus dem Ausland ab. Das Phänomen ist nicht neu.[2] Doch die „Gewinnung von Pflegefachkräften in weit entfernten Drittstaaten“ wurde 2021 massiv ausgeweitet und vom Bundesgesundheitsministerium gefördert.[3] Schon im Dezember 2019 hatte der damalige Gesundheitsminister Jens Spahn die Deutsche Fachkräfteagentur für Gesundheits- und Pflegeberufe (DeFa) vorgestellt, die die Vermittlung beschleunigen sollte.[4] Mittlerweile gibt es etliche gut finanzierte Abwerbeprogramme, die sich auf zehn Länder konzentrieren: Bosnien-Herzegowina, Brasilien, die Dominikanische Republik, Indien, Indonesien, Kolumbien, Mexiko, Philippinen, Tunesien und Vietnam. Die Zahl ausländischer Pflegekräfte in Deutschland hat sich in wenigen Jahren verdoppelt. 2021 kam jede achte Pflegekraft aus dem Ausland. Das trägt nicht nur dazu bei, die Personalkosten niedrig zu halten, sondern hat auch verheerende Folgen für die Gesundheitssysteme in den Herkunftsländern, so eine Analyse der Rosa Luxemburg Stiftung zur „Internationalen Abwerbung von Pflegekräften durch die Bundesregierung“.[5]
Die WHO hat 2020 eine Liste von 47 Ländern veröffentlicht, aus denen wegen eklatanter Engpässe bei der Gesundheitsversorgung keine Pflegefachkräfte rekrutiert werden sollten. Auch Deutschland orientiert sich bei seiner Abwerbungspraxis an dieser sogenannten „Health Workforce and Safeguard List“. Doch die Liste lässt jeglichen Bezug zu den nachhaltigen Entwicklungszielen vermissen. Fünf der zehn Länder, aus denen Deutschland aktiv Personal abwirbt, können nicht einmal eine elementare Gesundheitsversorgung gewährleisten. Weniger als 4 ÄrztInnen, Pflegekräfte und Hebammen kommen hier auf 1.000 EinwohnerInnen (in Deutschland sind es 15). Die Rosa Luxemburg Stiftung fordert deshalb, alle Abwerbeaktivitäten aus der Dominikanischen Republik, Indien, Indonesien, Tunesien und Vietnam unverzüglich einzustellen.[5]
Stattdessen brauche es eine Strategie zur langfristigen Personalentwicklung im deutschen Gesundheitswesen. Auch die besonders zu schützenden Herkunftsländer sollten neu definiert werden. Außerdem gelte es, angeworbene Fachkräfte besser vor Knebelverträgen zu schützen, denn 90% der ausländischen Pflegekräfte werden privat vermittelt, nicht selten mithilfe dubioser Methoden.[5] (ES)
Artikel aus dem Pharma-Brief 3/2022, S. 2
Bild © Alberto Giuliani
[1] WHO (2020) State of the world’s nursing 2020: investing in education, jobs and leadership. Geneva www.who.int/publications/i/item/9789240003279
[2] dpgg (2016) Brain-Drain durch grenzüberschreitende Abwerbung von Gesundheitsfachkräften. www.plattformglobalegesundheit.de/wp-content/uploads/2016/10/dpgg_brain-drain.pdf [Zugriff 4.4.2022]
[3] PTI (2021) Faire Anwerbung Pflege Deutschland eine Initiative des Bundesministeriums für Gesundheit (BMG) www.ptj.de/projektfoerderung/faire-anwerbung-pflege-deutschland [Zugriff 4.4.2022]
[4] Deutscher Bundestag (2019) Drucksache 19/22067 https://dserver.bundestag.de/btd/19/220/1922067.pdf
[5] Rosa Luxemburg Stiftung (2022) Mehr als nur Brain Drain – The Great Brain Robbery. Genf
Depression: Immer noch nicht alle Studien veröffentlicht
Nutzen von Antidepressiva überschätzt, weil Publikationen fehlen
Seit über zehn Jahren ist es bekannt: Anbieter lassen bei Medikamenten gegen Depressionen unvorteilhafte Studienergebnisse gern unter den Tisch fallen. Dadurch entsteht ein zu positives Bild der Wirksamkeit. Hat sich die Lage inzwischen gebessert?
Vernünftige Entscheidungen über die beste individuelle Therapie sind ohne vollständigen Einblick in die Fakten schwierig. Erfahren ÄrztInnen wirklich alle relevanten Fakten über Medikamente? Der Psychiater Erick Turner und seine KollegInnen machten sich 2008 auf die Spurensuche und nahmen zwölf Antidepressiva unter die Lupe, die in den Jahren davor in den USA auf den Markt gekommen waren. Sie verglichen die Bewertung des Nutzens durch die Zulassungsbehörde Food and Drug Administration (FDA) mit den Aussagen über dieselben Studien in Fachzeitschriften, aus denen praktisch tätige MedizinerInnen ihr Wissen über neue Medikamente beziehen. Turner & Co. stießen auf eine große Informationslücke.
Während die FDA nur rund die Hälfte der 74 eingereichten klinischen Studien als Wirksamkeitsbelege wertete, entstand in der Fachpresse der Eindruck, dass 94 Prozent der Studien positiv ausgegangen seien.[1]
Wie konnte eine so große Differenz in der Wahrnehmung entstehen? Bei der Hälfte der Studien hatte das Medikament nicht besser als ein Placebo abgeschnitten, aber nur bei elf Prozent wurde über dieses Ergebnis korrekt berichtet. Die meisten Studien kamen gar nicht ans Licht der Öffentlichkeit, bei anderen wurden die Ergebnisse einfach uminterpretiert.
Antidepressiva: Wissen wir jetzt mehr?
Jetzt kommt vom selben AutorInnenteam ein Update.[2] Es hat sich dafür die Dokumentationen von vier neueren Antidepressiva angeschaut, für die der FDA 30 Studien vorlagen. Wesentliche Ergebnisse blieben gleich: Wieder schnitten in Kenntnis aller Daten bei der Hälfte der Studien die Wirkstoffe nicht besser als ein Placebo ab. Und Berichte über alle positiven Studien fanden sich in der Fachpresse.[3] Immerhin wurden jetzt 47 Prozent der negativen Studien korrekt veröffentlicht, gegenüber nur elf Prozent in der Analyse von 2008.
Dabei gab es aber deutliche Unterschiede zwischen den einzelnen Wirkstoffen: In der neuen Analyse wurden für zwei der vier Präparate sämtliche Studien veröffentlicht, egal ob positive oder negative Ergebnisse vorlagen.
Bei den beiden anderen Medikamenten hingegen fehlten für acht von 15 negativen Studien korrekte Veröffentlichungen: Für sechs gab es gar keinen Artikel, und die Ergebnisse zu zwei Studien wurden in einer zusammenfassenden Veröffentlichung falsch dargestellt. Sie waren dort nur gemeinsam ausgewertet worden, um ein besseres Ergebnis vorzutäuschen. Da auch mit diesem Trick die Wirksamkeit immer noch nicht eindeutig belegt werden konnte, wurde auch noch die Analysemethode nachträglich gezielt geändert, um Vorteile vorzutäuschen.
Während 2008 noch elf Studien mit negativem Ausgang in den Veröffentlichungen zu positiven Ergebnissen umgeschrieben wurden, sind verzerrende Darstellungen laut Update mit nur noch zwei falsch berichteten Studien seltener geworden.
Was sich geändert hat
Diese Verbesserungen geschahen aber nicht freiwillig, sondern sind vermutlich das Ergebnis von regulatorischen Eingriffen, die für mehr Transparenz sorgen sollen. Den Anfang machte die Schaffung eines öffentlichen Registers für klinische Studien in den USA, die im Jahr 2000 unter dem Namen
ClinicalTrials.gov online ging. Sie machte es schwerer, die Existenz von Studien zu verschweigen. 2004 verkündeten die HerausgeberInnen der größten medizinischen Fachzeitschriften, keine Artikel über Studien mehr zu publizieren, wenn diese nicht registriert sind. 2007 wurde durch ein Gesetz in den USA die Eintragung von Studien in das Register verpflichtend. Auch der öffentliche Druck, der durch mehrere Publikationen zum Thema „Unterschlagen von unvorteilhaften Ergebnissen“ entstanden ist, hat sicher geholfen.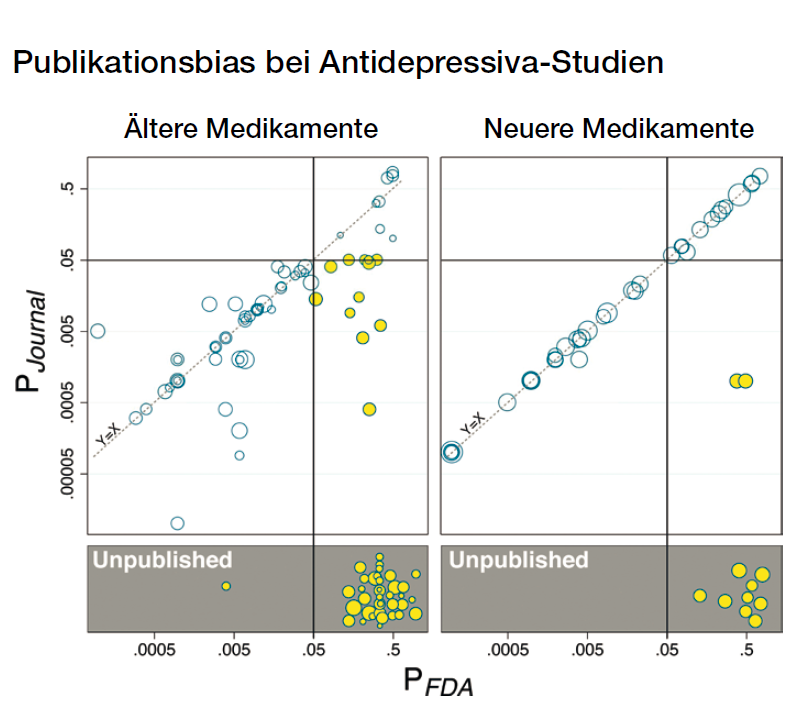
Turner & Co. warnten trotz der Fortschritte vor übertriebener Euphorie. Das Glas sei mit Verschweigen der Hälfte der negativen Studien immer noch halbleer, in der Gesundheitsversorgung sei nur die ganze Wahrheit akzeptabel. Wenn der Nutzen von Antidepressiva überschätzt wird, unterbleiben womöglich andere wirksame, medikamentenfreie Behandlungen wie zum Beispiel Psychotherapien. (JS)
Eine Vorfassung dieses Artikels erschien in „Gute Pillen – Schlechte Pillen“ 4-2022.
Artikel aus dem Pharma-Brief 5-6/2022, S. 4
Die Grafik zeigt den Publikationsbias anhand der Signifikanzschwelle, dem P-Wert von 0,05 = .05 (durchgezogene Linien). Links die älteren Ergebnisse von 2008 (12 Antidepressiva, 101 Untersuchungsarme*) und rechts die neueren Ergebnisse von 2022 (4 Antidepressiva, 48 Untersuchungsarme).
Jeder Kreis stellt eine Studie dar, die Größe ist proportional zur TeilnehmerInnenzahl. Wenn es keinen Unterschied zwischen der Einschätzung der FDA (waagerechte Achse) und der Studienveröffentlichung (senkrechte Achse) gibt, befindet sich der Kreis auf der gestrichelten diagonalen Linie.
Im grauen Bereich unter der vergleichenden Grafik sind die unpublizierten Studien dargestellt, hier gibt es logischerweise keinen Vergleich mit der Veröffentlichung.
Gelb markiert sind die Studien, wo sich die Einschätzung der FDA so weit von der Studienveröffentlichung abweicht, dass die Signifikanz verloren geht und alle unveröffentlichten Studien. Alle gelben Kreise stehen also für eine für Außenstehende nicht erkennbare Verzerrung der Wahrnehmung zugunsten der Medikamente.
Quelle: Turner 2022 https://doi.org/10.1371/journal.pmed.1003886.g001
* Die Studien machten teilweise mehr als einen Vergleich, also nicht nur Wirkstoff gegen Placebo, sondern auch noch gegen einen anderen Wirkstoff oder gegen unterschiedliche Dosen desselben Wirkstoffs. das erklärt, warum es mehr Studienarme als Studien gibt.
[1] Turner EH et al. (2008) Selective Publication of Antidepressant Trials and Its Influence on Apparent Efficacy. N Engl J Med; 358, p 252 https://doi.org/10.1056/NEJMsa065779
[2] Turner EH et al. (2022) Selective publication of antidepressant trials and its influence on apparent efficacy. PLoS Med; 19, p e1003886 https://doi.org/10.1371/journal.pmed.1003886
[3] In der ersten Untersuchung von 2008 waren von 37 positiven Studien alle bis auf eine veröffentlicht worden.
Covid-Forschungsmüll
Fehlende Transparenz und Koordination schadet
Die Covid-19 Pandemie hat eine Forschungswelle ausgelöst. Doch nicht alle Untersuchungen waren gleichermaßen sinnvoll. Manche Studien hätten gar nicht erst durchgeführt werden sollen, in anderen Bereichen gibt es nach wie vor große Wissenslücken.
Klinische Studien (siehe Kasten) sind ein Grundpfeiler der Medizin. Sie geben die Erkenntnisse, ob eine Behandlung wirkt oder nicht. Health Action International (HAI) und TranspariMED ziehen in einer aktuellen Publikation eine gemischte Bilanz zu den Forschungsanstrengungen zu Covid-19.[1] Denn nicht nur die Qualität der Untersuchungen war variabel, viele Studien wurden auch nicht publiziert und haben somit nichts zum Erkenntnisfortschritt beigetragen.
Impfstoffstudien waren – soweit man das beurteilen kann – akzeptabel konzipiert.[2] Für zahlreiche Studien waren allerdings keine Studienprotokolle verfügbar.[3] Es gab auch Kritik, dass nicht untersucht wurde, ob die Impfung auch die Weitergabe des Virus verhindern kann[4] und keine direkten Vergleiche zwischen verschiedenen Impfstoffen gemacht wurden.[1]
Die Zulassungsbehörden hatten klare Mindestanforderungen an die Wirksamkeit vorgegeben. Nach Zulassung der Impfstoffe veröffentlichte die EMA auch die Clinical Study Reports zu den in der EU erlaubten Impfungen, die die vollständigen Ergebnisse enthalten.[5]
 Testen auf Teufel komm raus
Testen auf Teufel komm raus
Ganz anders sieht das mit den Studien zu vorhandenen Medikamenten aus, die als Mittel zur Prävention oder Behandlung von Covid-19 getestet wurden. Hier gab es erheblichen Wildwuchs. In den ersten hundert Tagen der Pandemie (bis zum 9.4.2020) wurden 516 Studien gestartet, davon alleine 84 zu Hydroxychloroquin. Lange bevor diese meist kleinen Untersuchungen abgeschlossen waren, zeigten zwei hochwertige große Studien, dass der Wirkstoff gegen Covid nutzlos ist. Insgesamt sah es mit den 516 – meist kleinen – Studien nicht gut aus: Bis Oktober 2020 hatte ein Drittel noch keinen einzigen Patienten rekrutiert. Oft waren unerfahrene Teams am Werk, was die Glaubwürdigkeit der Daten nicht erhöht. Dass es auch besser geht, zeigen das Recovery Trial in Großbritannien, das bereits im April 2020 39.000 PatientInnen rekrutiert hatte und fünf Medikamente verglich. Vier davon erwiesen sich als unwirksam, aber es zeigte sich, dass das fünfte, Dexamethason, eine deutliche Senkung der Sterblichkeit bewirkte.
Die unkoordinierten und teils schlecht gemachten Studien behinderten die schnelle Erkenntnisfindung, schadeten PatientInnen und verschwendeten knappe Ressourcen. Allein in den USA wurden 2020 trotz schwacher Evidenz eine halbe Million Erkrankte mit Plasma von Rekonvaleszenten behandelt. Im April 2022 war immer noch unklar, ob diese teure Behandlung hilft.
Nichtmedikamentöse Maßnahmen vernachlässigt
So zahlreich die Studien zu Medikamenten und Impfstoffen waren, so rar waren Untersuchungen zu anderen Schutzmaßnahmen. Nach zwei Jahren Pandemie waren gerade einmal 57 randomisierte Studien angemeldet (von insgesamt über 4.000 Covid-19 Studien). Wahrscheinlich werden wir auch bei der nächsten Pandemie noch nicht genau wissen, welche Schutzmaßnahmen und Verhaltensregeln am effektivsten schützen und welche eher verzichtbar sind.
HAI und TranspariMED leiten aus dieser Analyse eine Reihe von Forderungen ab: Eine bessere internationale Koordination der Forschung ist dringend erforderlich, um unnötige Duplizierungen von Studien zu vermeiden. Die für die Genehmigung zuständigen Institutionen müssen genauer hinschauen, ob eine Studie überhaupt sinnvoll konzipiert ist und falls nicht, die Genehmigung verweigern. Die Wirksamkeit öffentlicher Maßnahmen zum Gesundheitsschutz muss hingegen viel besser untersucht werden. Bei der Transparenz, der Registrierung und der (zeitnahen) Veröffentlichung von Ergebnissen gibt es – trotz Fortschritten – noch viel Luft nach oben. (JS)
Klinische Studien
Die Weltgesundheitsorganisation (WHO) definiert eine klinische Studie als „jede Forschungsstudie, bei der menschliche Teilnehmer oder Gruppen von Menschen prospektiv einer oder mehreren gesundheitsbezogenen Interventionen zugewiesen werden, um deren Auswirkungen auf die Gesundheit zu bewerten.“ [6]
Artikel aus dem Pharma-Brief 4/2022, S.2
Bild: TranspariMED and HAI (2022) COVID-19 Clinical Trial Integrity Cover
[1] TranspariMED and HAI (2022) Covid-19 clinical trial integrity. https://haiweb.org/publication/clinical-trial-integrity-and-covid-19 [Zugriff 26.5.2022]
[2] Moderna, Biontech/Pfizer und AstraZeneca hatten die vollständigen Studienprotokolle freiwillig veröffentlicht.
[3] Transparency International (2021) For Whose Benefit? Transparency in the development and procurement of Covid-19 vaccines. https://ti-health.org/wp-content/uploads/2021/05/For-Whose-Benefit-Transparency-International.pdf [Zugriff 26.5.2022]
[4] Pharma-Brief (2020) Covid-19 Impfungen. Nr. 10, S. 1
[5] Moderna, Biontech/Pfizer und AstraZeneca Impfstoffe
[6] WHO (2020) Clinical trials. www.who.int/news-room/questions-and-answers/item/clinical-trials [Zugriff 26.5.2022]
Covid-19: Hersteller achten zu wenig auf Menschenrechte
Die niederländische Pharmaceutical Accountability Foundation[1] hat ein Ranking für 26 Hersteller von Covid-19-Impfstoffen und -Medikamenten veröffentlicht.[2] Die 30 von diesen Firmen angebotenen Mittel wurden nach Menschrechtsprinzipien beurteilt und mit einem Ampelsystem bewertet.
Covax: Zu spät, zu wenig Covid-19 Impfstoff

Eine Milliarde Dosen für ärmere Länder sind nicht genug
Mit einigem Stolz verkündete die Initiative Covax am 15. Januar 2022, dass sie eine Milliarde Dosen Impfstoff ausgeliefert hat.[1] Das klingt erst einmal nach viel, ist aber viel zu wenig. Denn wie Covax selbst einräumt, lag am 13. Januar 2022 die Impfquote in 36 Mitgliedsstaaten der WHO (insgesamt 194 Länder) unter 10% und in 88 Staaten unter 40%. Zum Vergleich: in Deutschland waren am gleichen Tag 72,3% vollständig geimpft.[2]
Brain-Drain in Kerala
Deutschland wirbt Pflegepersonal aus Indien an
Der Mangel an qualifiziertem Pflegepersonal in Deutschland forciert das Anwerben ausländischer Fachkräfte. Die Bundesrepublik hält sich nach eigenen Angaben zwar an die globalen Richtlinien der Weltgesundheitsorganisation zur internationalen Gewinnung von Gesundheitspersonal. Doch Abwerbeabkommen mit Drittstaaten bekämpfen weder die Ursachen des deutschen Pflegenotstandes, noch tragen sie zu einem weltweit nachhaltigen Pflegesektor bei. Das Gegenteil ist der Fall, wie das Beispiel aus Kerala (Indien) zeigt.
Der prognostizierte Bedarf an Pflegefachkräften in Deutschland ist enorm. Dem zukünftigen Zuwachs an pflegebedürftigen Menschen wird ein dramatischer Personalmangel gegenüberstehen. Fehlten im Jahr 2015 ungefähr 343.000 PflegerInnen, so wächst die Zahl bis 2035 voraussichtlich auf knapp 493.000 an.[1] Um diesem Trend entgegenzuwirken, setzt Deutschland seit Jahren auf das Anwerben von qualifizierten ausländischen Pflegekräften.[2] Doch dass das Anwerben aus Drittstaaten Grenzen hat, liegt auf der Hand. Das Bundesministerium für Gesundheit erwartet, dass das Potenzial in den Westbalkanstaaten bald ausgeschöpft ist. Bei Fortsetzung der Abwerbung drohe auch diesen Herkunftsländern ein Pflegefachkräftemangel.[3] Statt für bessere Arbeitsbedingungen und höhere Bezahlung in Deutschland zu sorgen, um den Beruf attraktiver zu machen, werden neue Anwerbeprogramme im Ausland initiiert. Doch dieses Vorgehen ändert nichts an den eigentlichen Ursachen des Fachkräftemangels und Deutschland schiebt damit die eigenen Probleme auf andere Länder ab.
Das Triple-Win-Programm
Im Dezember 2021 schlossen die Bundesagentur für Arbeit und die Gesellschaft für Internationale Zusammenarbeit ein Abkommen mit dem indischen Bundesstaat Kerala.[4] Erste Rekrutierungen sind für das Jahr 2022 geplant. Ab 2023 sollen die Einreisen beginnen und keralische Pflegefachkräfte in Deutschland arbeiten können.[5] Das sogenannte Triple-Win-Programm soll Vorteile für alle beteiligten Parteien bringen: ausgebildetes Personal für Deutschland, eine professionelle und persönliche Zukunft für die ausgewandernten Pflegekräfte und eine entspanntere Lage des Arbeitsmarktes im Herkunftsland.[4] Soweit die Theorie. Jedoch werden von deutscher Seite die Folgen der Personalanwerbung auf den Pflege- und Gesundheitssektor der Herkunftsländer nicht weiter untersucht.[6] Dabei zeigt das Beispiel Keralas, warum dies dringend nötig wäre.
Viele VerliererInnen
Im indischen Bundesstaat Kerala hat Arbeitsmigration eine lange Tradition: Insbesondere die Ausbildung von Pflegepersonal für Amerika und Europa ist seit Jahrzehnten ein Wirtschaftszweig Keralas.[4] Jedoch hat der durch Abwanderung generierte Geldfluss aus dem Ausland auch negative Folgen für die Region. Beispielsweise stiegen dadurch die lokalen Bodenpreise an. Wer keine im Ausland lebenden Verwandten hat, schaut in die Röhre.
Der durch das Überangebot von Pflegekräften entstandene Wettbewerb um Jobs hat zudem verheerende Auswirkungen auf die Arbeitsbedingungen. Oftmals wird der gesetzliche Mindestlohn unterschritten. Unter erhöhtem Druck leiden insbesondere schwangere Pflegerinnen, welche entlassen oder gar zur Abtreibung gedrängt werden. Um ihre hohen Ausbildungskosten zu refinanzieren, sind viele der neu ausgebildeten PflegerInnen gezwungen, ihre Heimat Kerala zu verlassen. Sie müssen in anderen Bundesstaaten oder im Ausland ihr Glück suchen und landen in prekären Arbeitsverhältnissen in Europa, verschulden sich bei Vermittlungsagenturen oder arbeiten unter schlechten Menschenrechtsbedingungen in den Golfstaaten.[4]
Ursachenbekämpfung gefragt
Die Strategie der grenzüberschreitenden Anwerbung verbessert weder die Situation der Pflege in Deutschland noch in den Herkunftsländern. Ganz im Gegenteil: Sie schafft Anreize, der Abwerbung einheimischen Pflegepersonals zuzustimmen, obwohl das eigene Gesundheitssystem darunter leidet.[7] Deutschland müsse vielmehr dazu beitragen, Gesundheitssysteme und -personal in armen Ländern zu stärken. Deutschland braucht zwar auch Einwanderung, um gegen den steigenden Personalmangel an Pflegekräften gewappnet zu sein. Zugleich ist aber mehr Respekt, Wertschätzung und eine höhere, geschlechterunabhängige Bezahlung bei besseren Arbeitsbedingungen für die PflegerInnen in allen Bundesländern und für alle Träger nötig. Dass dies ein echter Gewinn sein könnte, zeigt eine Studie aus Bremen, wonach 60% der ehemaligen PflegerInnen sich unter besseren Bedingungen eine Berufsrückkehr vorstellen könnten.[7] (CL)
Artikel aus dem Pharma-Brief 10/2022, S. 5
Bild: Bananenverkäufer in Trivandrum © Adam Jones
[1] IW Köln (2018) Prognostizierter Bedarf an stationären und ambulanten Pflegekräften in Deutschland bis zum Jahr 2035.
[2] Pharma-Brief (2022) Deutschland forciert Brain-Drain. Nr. 3, S.2
[3] Bundesministerium für Gesundheit (2021) Richtlinie zur Förderung von Vorhaben zur ethisch hochwertigen Gewinnung von Pflegefachkräften in weit entfernte Drittstaaten im Rahme des Programms „Faire Anwerbung Pflege Deutschland“. Bonn 23. Juni.
[4] Kulamadayil L (2022) Helfende Hände. ipg-journal 12. Jan. [Zugriff 2.11.2022]
[5] Ärzteblatt (2021) Deutschland wirbt Pflegekräfte aus Indiens Süden an. 2. Dez. [Zugriff 3.11.2022]
[6] Deutscher Bundestag (2022) Antwort der Bundesregierung auf die Kleine Anfrage der Abgeordneten Cornelia Möhring u.a. DIE LINKE. Drucksache 20/2237 [Zugriff 2.11.2022]
[7] Möhring C (2022) Kleine Anfrage: Grenzüberschreitende Abwerbung von Pflegekräften. [Zugriff 2.11.2022]
Blutskandal und Ehre?
US-Dokumentarfilmer in Italien angeklagt
Der US-Filmemacher Kelly Duda hatte aufgedeckt, dass mit Viren belastetes Blut von Gefängnisinsassen in Arkansas in die ganze Welt verkauft worden war. Die Blutprodukte gingen auch nach Italien. Dort steckten sich in den 1980 und 1990er Jahren 2.605 Menschen, denen Gerinnungsfaktoren fehlen und die deshalb auf Ersatz angewiesen sind, mit HIV und Hepatitis an. Duda war 2017 in Neapel Zeuge im Prozess gegen zehn VertreterInnen der Firma, die die Blutprodukte vertrieben hatte sowie gegen Duilio Poggiolini, Chef der zuständigen Abteilung des Gesundheitsministeriums zur Zeit des Blutskandals.[1]
Während der Anhörung versuchte Staatsanwalt Lucio Giugliano, die Aussage von Duda zu unterbrechen und unglaubwürdig zu machen, obwohl der Filmemacher Zeuge der Anklage war. Duda war empört und sagte nach der Anhörung zu Giugliano, dass ein solches Verhalten in den USA als „schändlich“ bezeichnet würde. Dieser Vorwurf an ihn sei ein Verbrechen, konterte der Staatsanwalt und ließ Duda vorübergehend verhaften. Die Angeklagten wurden 2019 freigesprochen.
Doch damit war die Geschichte nicht zu Ende. Denn jetzt steht Duda vor Gericht. Und zwar auf der Grundlage eines Gesetzes aus der Mussolini-Zeit, das die Beleidigung der Ehre und des Prestiges eines Staatsanwalts unter Strafe stellt. Im Januar 2022 gab es eine erste Anhörung. Der Europarat hat eine Warnung auf seiner Plattform zum Schutz des Journalismus veröffentlicht. Eine Antwort Italiens steht noch aus. (JS)
Artikel aus dem Pharma-Brief 1/2022, S.5
[1] Giuffrida A (2022) US film-maker tried in Italy on fascist-era charge over tainted blood testimony. Guardian 20 Jan. www.theguardian.com/world/2022/jan/20/kelly-duda-trial-us-film-maker-italy-tainted-blood-scandal
Babynahrungshersteller vereiteln das Stillen
Schwangere und Mütter sind aggressiver Werbung ausgesetzt
Über die Hälfte aller Schwangeren und Mütter werden von den Herstellern von Muttermilchersatzprodukten massiv umgarnt. Zu diesem Fazit kommt ein Bericht der Weltgesundheitsorganisation (WHO) und des Kinderhilfswerks UNICEF, der die Marketingpraktiken der 55 Milliarden US$ schweren Nahrungsmittelindustrie beleuchtet. Bewusst verzerren die Firmen wissenschaftliche Fakten, um Frauen vom Stillen abzuhalten und den Verbrauch von Ersatzprodukten anzukurbeln.[1]
Bereits 1981 hatte die Weltgesundheitsversammlung ein bahnbrechendes Abkommen verabschiedet, um Mütter vor den Marketingpraktiken der Babynahrungsindustrie zu schützen: Mit einem internationalen Kodex wurden Standards gesetzt und klare Empfehlungen zur Vermarktung von Muttermilchersatzprodukten, Flaschen und Saugern gemacht.[2] Der Kodex sollte die aggressive Werbung für Baby-Milchpulver stoppen und eine angemessene Ernährung von Säuglingen und Kleinkindern fördern. Jahrelange Kampagnen gesundheitspolitischer Organisationen (darunter der BUKO Pharma-Kampagne) und Boykotte gegen den Nahrungsmittelkonzern Nestlé waren dem vorausgegangen. Die Schweizer Firma stand damals bereits seit Jahren als „Baby-Mörder“ am Pranger, weil sie mit aggressiver Werbung viele Mütter in armen Ländern dazu verleitet hatte, künstliches Baby-Milchpulver statt Muttermilch zu verwenden. Über die Risiken von mangelnder Hygiene und verschmutztem Wasser wurden die Frauen jedoch nicht aufgeklärt. Die Folge: Tausende Babys starben an Durchfall und anderen Krankheiten.[3]
Kodex gegen unethische Werbepraktiken
Muttermilchersatzprodukte sollen zur Verfügung stehen, wenn sie nötig sind, aber nicht öffentlich beworben werden – so fordert es der Kodex. Werbeanzeigen sind demnach ebenso untersagt wie die Abgabe von Produktproben. Auch Produktinformationen dürfen nur in Fachkreisen verbreitet werden. Zwar haben sich alle UN-Mitgliedstaaten bereits vor 40 Jahren dazu verpflichtet, diese Regeln zu implementieren. Doch noch immer liegt beim Thema Säuglingsnahrung vieles im Argen. Der WHO/UNICEF-Report führt das einmal mehr vor Augen, sein Titel: „Wie die Vermarktung von Muttermilchersatzprodukten unsere Entscheidungen über die Ernährung von Säuglingen beeinflusst“.[4]
Der Bericht deckt systematische und unethische Marketingstrategien auf und stützt sich dabei auf Interviews mit Eltern, schwangeren Frauen und Gesundheitspersonal in Bangladesch, China, Mexiko, Marokko, Nigeria, Südafrika, Großbritannien und Vietnam. 8.500 Mütter und Schwangere sowie 300 Gesundheitsfachkräfte wurden insgesamt befragt. In Großbritannien gaben 84% der befragten Frauen an, der Vermarktung von Muttermilchersatzprodukten ausgesetzt gewesen zu sein. In Vietnam waren es 92% und 97% in China. Die Untersuchung mache deutlich, „dass die Vermarktung von Muttermilchersatzprodukten nach wie vor unannehmbar weit verbreitet, irreführend und aggressiv ist“, schlussfolgert Dr. Tedros Adhanom Ghebreyesus, Generaldirektor der WHO.[1]
Ausgefeiltes Marketing behindert das Stillen
Zu den Marketingtechniken der Industrie zählen unregulierte und geschickte Online-Werbung, gesponserte Beratungsnetzwerke, Telefon-Hotlines, Werbeaktionen und kostenlose Geschenke aber auch verschiedenste Praktiken zur Beeinflussung des Gesundheitspersonals. Die Werbebotschaften sind oft irreführend, wissenschaftlich nicht fundiert und verstoßen eindeutig gegen den internationalen Kodex für die Vermarktung von Muttermilchersatzprodukten. „Falsche und irreführende Botschaften über die Ernährung mit Säuglingsnahrung sind ein wesentliches Hindernis für das Stillen, von dem wir wissen, dass es das Beste für Babys und Mütter ist“, sagt UNICEF-Exekutivdirektorin Catherine Russell. Um Frauen vor unethischen Marketingpraktiken zu schützen, brauche es dringend eine solide Politik und Gesetzgebung, aber auch Investitionen in das Stillen und eine unabhängige Beratung.
In allen untersuchten Ländern äußerten die Frauen den starken Wunsch, ausschließlich zu stillen, wobei die Spanne von 49% der Frauen in Marokko bis zu 98% in Bangladesch reicht. Der Bericht zeigt jedoch auch, wie ein anhaltender Strom irreführender Werbebotschaften das Vertrauen der Frauen in ihre Fähigkeit, erfolgreich zu stillen, untergräbt. Zu den häufig kolportierten Mythen zählt die Notwendigkeit von Zusatznahrung in den ersten Tagen nach der Geburt, die Behauptung, dass die Qualität der Muttermilch mit der Zeit abnehme oder dass Säuglinge mit künstlicher Babymilch länger satt bleiben.
Weltweit werden nur 44% der Säuglinge unter 6 Monaten ausschließlich gestillt. Die Stillraten sind in den letzten zwei Jahrzehnten nur geringfügig gestiegen, während sich der Absatz von Säuglingsnahrung in der gleichen Zeit mehr als verdoppelt hat. Vor allem in der Europäischen Region der WHO ist die aggressive Vermarktung von Muttermilchersatzprodukten besorgniserregend. Von allen WHO-Regionen hat Europa die niedrigsten Raten ausschließlichen Stillens.[5] Dabei bietet das Stillen nachweislich einen wirksamen Schutz gegen alle Formen der Unter- oder Fehlernährung von Kindern. Stillen ist außerdem die erste Impfung für Babys und schützt sie vor vielen häufigen Krankheiten.
Gesundheitspersonal vor den Karren gespannt
Eine große Anzahl an Gesundheitsfachkräften in allen Ländern war von den Herstellern kontaktiert worden – sei es, um Werbegeschenke oder kostenlose Proben an Mütter abzugeben, an gesponserten Veranstaltungen und Konferenzen teilzunehmen oder sogar um sie durch Provisionen für ein verkaufsförderndes Verhalten zu gewinnen. WHO und UNICEF fordern daher ein generelles Verbot für MitarbeiterInnen im Gesundheitswesen jedwede Zuwendung von den Herstellern von Nahrungsergänzungsmitteln anzunehmen oder an gesponserten Fortbildungen und Veranstaltungen teilzunehmen. Und auch in vielen anderen Bereichen sei internationales und staatliches Handeln gefragt: Investitionen in Maßnahmen und Programme zur Unterstützung des Stillens seien ebenso notwendig wie ein angemessen bezahlter Elternurlaub. (CJ)
Artikel aus dem Pharma-Brief 2/2022, S. 1
[1]WHO, UNICEF (2022) More than half of parents and pregnant women exposed to aggressive formula milk marketing. News v. 22.2.22. www.who.int/news/item/22-02-2022-more-than-half-of-parents-and-pregnant-women-exposed-to-aggressive-formula-milk-marketing-who-unicef [Zugriff 9.3.2022]
[2]WHO (1981) International code of marketing of breast-milk substitutes. https://apps.who.int/iris/handle/10665/40382 [Zugriff 9.3.2022]
und WHO (2017) The International Code of Marketing of Breastmilk Substitutes. Frequently asked questions (update) https://apps.who.int/iris/bitstream/handle/10665/254911/WHO-NMH-NHD-17.1-eng.pdf
[3]SRF (2016) Nestlé und sein Milchpulver: Eine Erfolgs- und Leidensgeschichte. www.srf.ch/news/wirtschaft/nestle-und-sein-milchpulver-eine-erfolgs-und-leidensgeschichte [Zugriff 9.3.2022]
[4] WHO, UNICEF(2022) How the marketing of formula milk influences our decisions on infant feeding. www.who.int/publications/i/item/9789240044609 [Zugriff 9.3.2022]
[5]WHO-Regionalbüro für Europa (2022) Neue Studie der WHO fordert dringend Ende der aggressiven Vermarktung von Muttermilchersatzprodukten, die vom Stillen abhalten. News vom 23.Februar www.euro.who.int/de/health-topics/disease-prevention/nutrition/news/news/2022/2/new-who-research-urges-an-end-to-aggressive-formula-milk-marketing-that-discourages-breastfeeding [Zugriff 9.3.2022]

